- AKTUALNOŚCI
- NARODOWY POZP 2017-2022
- MODEL ORGANIZACYJNY ŚWIAT
- MODEL ORGANIZACYJNY DB
- KONTAKT
-
ARCHIWUM
-
PODKARPACKI POZP 2017-2022
>
- Aktualności do 2020
- Forum PK 2017-2018
- KONGRES ZP 2017 Sesja ZP DZIECI
- Forum PK 2016 Dzieci i Młodzież
-
NPOZP 2015 kalendarium
>
- 2015 V-IX wystąpienia
- 20150527 Apel Porozumienia na Rzecz NPOZP
- 20150729 Komunikat prasowy
- 20150801 Ekspertyza prof. Jacka Wciórki
- 20150804 Wystąpienie do Marszałka Sejmu
- 20150806 Interpelacja Posła Józefa Lasoty
- 20150813 List otwarty
- 20150820 Wspólne stanowisko
- 20150821 Ekspertyza Regina Bisikiewicz
- 20150821 Ekspertyza - załącznik RB
- 20150903 Apel Porozumienia na Rzecz NPOZP
- 20150911 Oświadczenie po głosowaniu
- 20150922 Opinia o Raporcie za 2014
- Forum PK 2014 XII Rzeszow
- Forum PK 2014 V Stalowa Wola >
- RPO 2014 Raport streszczenie
- Forum PK 2013
- Interwencja 2013 redukcja łóżek w Rzeszowie
- Konferencja PK 2012 ZP DZIECI
- PkPOZP 2012-2016
- NPOZP 2007-2015 >
-
PODKARPACKI POZP 2017-2022
>
-
EKONOMIKA ZDROWIA PSYCHICZNEGO
- EZP01 Teoria ekonomiczna w zarysie
- EZP02 Rys historyczny systemu KCh iNFZ
- EZP08 Rachunek kosztów działań ABC
- EZP03 Jakość i efektywność
- EZP12 Program pilotażowy - wytyczne i ocena
- EZP05 Opieka koordynowana
- EZP06 Opieka stopniowalna
- EZP04 JGP
- EZP07 Zarządzanie populacyjne
- EZP09 Wielka Brytania commissioning & payment
- EZP10 USA utilizatian & payment
- EZP11 Niemcy cost-effectiveness
- EZP13 Włochy
- EZP14
- EZP15
- EZP16
- Standardy Holandia
- Standardy Australia
- Standardy Niemcy
- Standardy Włochy
- Standardy Anglia
- UK OPIEKA ŚRODOWISKOWA
- UK OPIEKA STACJONARNA
- UK STANDARDY NICE
- Debata medialna o pilotażu CZP

Standardy organizacyjne dla ośrodków II i III poziomu referencyjnego
Ośrodki Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespoły Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży
Warszawa, 2023
Ośrodki Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespoły Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży
Warszawa, 2023
Standardy organizacyjne dla ośrodków II i III poziomu referencyjnego
Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży/Poradnia Zdrowia Psychicznego dla Dzieci i Młodzieży/Oddziały Dzienne Psychiatryczne dla Dzieci i Młodzieży oraz Ośrodki Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej/Izby Przyjęć Opracowano w ramach realizacji projektu „Wsparcie procesu wdrażania reformy wprowadzającej nowy model systemu ochrony zdrowia psychicznego dla dzieci i młodzieży” nr POWR.05.02.00-00-0001/21, realizowanego w ramach Programu Operacyjnego Wiedza Edukacja Rozwój
Standardy organizacyjne ‒ II poziom referencyjny
Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży
1. Organizacja pracy w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży
1.1. Cele funkcjonowania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży
1.2. Organizacja funkcjonowania poradni
1.3. Funkcje i zadania poszczególnych członków personelu poradni
1.3.1. Zadania i zakres obowiązków lekarza
1.3.2. Zadania i zakres obowiązków psychoterapeuty
1.3.3. Zadania i zakres obowiązków psychologa
1.4. Współpraca wewnętrzna zespołu
1.5. Wsparcie merytoryczne i superwizje
1.6. Ścieżka pacjenta w PZP dla Dzieci i Młodzieży
1.6.1 Działania podejmowanie w związku ze zgłoszeniem dziecka/adolescenta do PZP dla Dzieci i Młodzieży
1.6.2. Ścieżki pacjenta
1.7. Prowadzenie dokumentacji medycznej, zgody na leczenie
1.7.1. Zgoda na leczenie
1.7.2. Prowadzenie dokumentacji medycznej
1.8. Współpraca z podmiotami zewnętrznymi
1.8.1. Konsylia zewnętrzne
1.8.2. Sesje koordynacji
2. Organizacja pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży
2.1. Cele funkcjonowania oddziału dziennego
2.2. Organizacja funkcjonowania oddziału dziennego
2.3. Funkcje i zadania poszczególnych członków personelu oddziału
2.3.1. Zadania i zakres obowiązków lekarza
2.3.2. Zadania i zakres obowiązków psychoterapeuty
2.3.3 Zadania i zakres obowiązków psychologa
2.3.4. Zadania i zakres obowiązków osoby prowadzącej terapię zajęciową
2.3.5, Zadania i zakres obowiązków pielęgniarki/pielęgniarza
2.4. Współpraca wewnętrzna zespołu
2.5. Wsparcie merytoryczne i superwizje
2.6. Ścieżka pacjenta
2.7. Prowadzenie dokumentacji medycznej, zgody na leczenie
2.7.1. Zgoda na leczenie
2.7.2. Prowadzenie dokumentacji medycznej
2.8. Współpraca z podmiotami zewnętrznymi
2.8.1. Konsylia zewnętrzne
2.8.2. Sesje koordynacji
Standardy organizacyjne ‒ III poziom referencyjny
1. Organizacja pracy w Ośrodku Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży
1.1. Cele funkcjonowania ośrodka
1.2. Organizacja funkcjonowania oddziału całodobowego
1.3. Funkcje i zadania poszczególnych członków zespołu
1.4. Współpraca wewnętrzna (konsultacje)
1.5. Wsparcie merytoryczne i superwizja
1.6. Opieka nad pacjentem w oddziale
1.6.1. Zasady kwalifikacji na oddział
1.6.2. Zasady pobytu w oddziale
1.6.3. Zasady wypisania z oddziału
1.6.4. Procedury bezpieczeństwa
1.6.4.1. Pacjent pobudzony, agresywny
1.6.4.2. Ucieczka pacjenta z oddziału
1.6.4.3. Zagrożenie samobójstwem
1.6.4.4. Przymus bezpośredni
1.6.4.5. Obserwacja ścisła
1.7. Dokumentacja medyczna, zgody na leczenie
1.8. Współpraca oddziału z podmiotami zewnętrznymi
1.8.1. Konsylia zewnętrzne
1.8.2. Sesje koordynacji
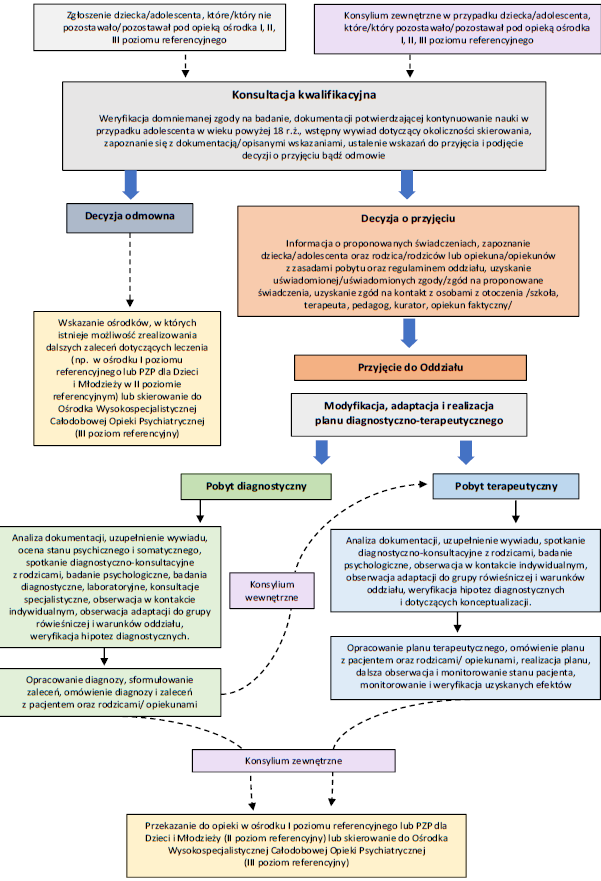
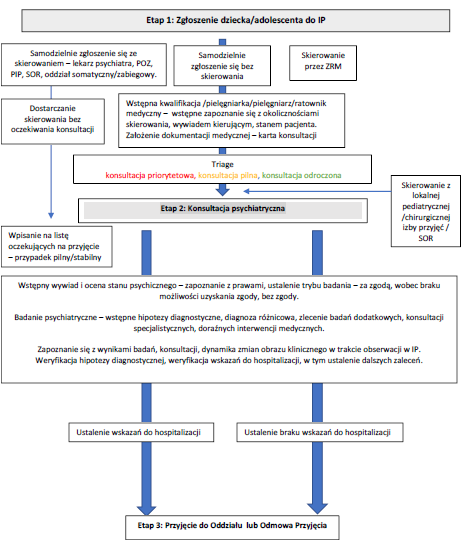
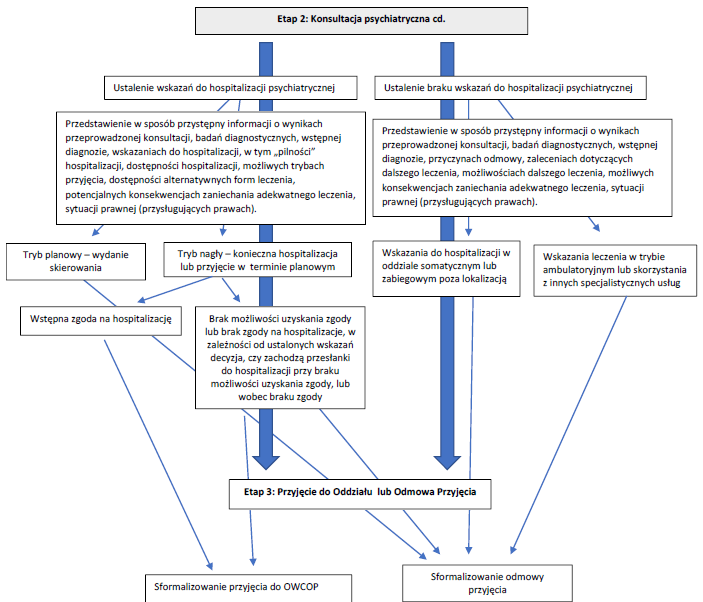
2. Izba Przyjęć Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży (IP)
2.1. Cele funkcjonowania Izby Przyjęć
2.2. Organizacja funkcjonowania Izby Przyjęć
2.3. Funkcje i zadania personelu Izby Przyjęć
2.4. Ścieżka pacjenta w Izbie Przyjęć
2.5. Pacjent pobudzony, agresywny
2.6. Samowolne oddalenie się pacjenta z Izby Przyjęć
2.7. Zagrożenie pojawienia się zachowań autoagresywnych, próby samobójczej
2.8. Przymus bezpośredni
2.9. Zgoda na świadczenia medyczne
2.10. Prowadzenie dokumentacji medycznej
Słownik pojęć
Konsylium wewnętrzne ‒ narada personelu udzielającego świadczeń opieki zdrowotnej w ramach wewnętrznej struktury podmiotu.
Konsylium zewnętrzne ‒ narada personelu udzielającego świadczeń opieki zdrowotnej w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej u innych świadczeniodawców (tj. z innymi podmiotami realizującymi świadczenia opieki zdrowotnej w ramach I, II lub III poziomu referencyjnego).
Sesje koordynacji ‒ spotkania personelu udzielającego świadczeń opieki zdrowotnej w ośrodku II lub III poziomu referencyjnego z: (a) personelem innych podmiotów udzielających świadczeń opieki zdrowotnej, (b) zespołami podstawowej opieki zdrowotnej, (c) pielęgniarkami środowiska nauczania i wychowania lub higienistkami szkolnymi, (d) dyrektorami szkoły lub placówki oświatowej, nauczycielami, (e) osobami niebędącymi nauczycielami realizującymi zadania w zakresie wsparcia dzieci, uczniów i rodzin, (f) osobami udzielającymi pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (g) przedstawicielami zespołów kuratorskiej służby sądowej, (h) asystentami rodzinnymi i pracownikami socjalnymi w podmiotach pomocy społecznej. Ich celem jest podjęcie i realizowanie współpracy w zakresie koordynacji wsparcia dla dziecka/adolescenta, jego rodziny i otoczenia społecznego.
Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży ‒ II poziom referencyjny
Wymagania formalne dla Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży w II poziomie referencyjnym obejmują zorganizowanie Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży oraz Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży. Istnieje możliwość samodzielnego funkcjonowania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży w ramach ośrodka II poziomu referencyjnego.
Standardy organizacyjne
1. Organizacja pracy w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży 1.1. Cele funkcjonowania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży
Cele i zadania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) są ukierunkowane na udzielanie interdyscyplinarnej pomocy w obszarze zdrowia psychicznego dzieci i młodzieży oraz ich rodzinom i otoczeniu. Istotnym elementem działalności PZP dla Dzieci i Młodzieży są świadczenia o charakterze opieki psychiatrycznej, psychologicznej i psychoterapeutycznej dla dzieci i młodzieży oraz ich rodzin, stanowiące uzupełnienie oferty świadczeń realizowanych w Ośrodkach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego). Z pomocy tego rodzaju ośrodków korzystać mogą dzieci i młodzież od pierwszych dni życia do młodej dorosłości oraz ich rodziny. Proces diagnostyczny i terapeutyczny prowadzony w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży powinien być skoncentrowany na pacjencie, a świadczenia realizowane zgodnie z obowiązującymi przepisami prawa, standardami i wytycznymi. Wszelkie działania powinny być oparte o aktualną wiedzę medyczną i uwzględniać współpracę specjalistów z różnych poziomów referencyjnych, w zależności od potrzeb pacjenta oraz jego rodziny również zatrudnionych w innych podmiotach.
Cele
Do celów szczegółowych działania PZP dla Dzieci i Młodzieży należy:
a. podejmowanie współpracy z Ośrodkami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego), zwłaszcza w zakresie wsparcia procesu diagnostycznego prowadzonego przez te podmioty, Oddziałami Dziennymi Psychiatrycznymi dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego) oraz Ośrodkami Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej (ośrodki III poziomu referencyjnego),
b. wykonywanie psychiatrycznych, diagnostycznych porad lekarskich, zakończonych ustaleniem rozpoznania nozologicznego zaburzeń psychicznych, neurorozwojowych, emocjonalnych i behawioralnych wieku rozwojowego, dla pacjentów będących pod opieką ośrodków I poziomu referencyjnego oraz dzieci/adolescentów niepozostających pod opieką w/w ośrodków,
c. prowadzenie opieki psychiatrycznej, w tym leczenia farmakologicznego zaburzeń psychicznych, neurorozwojowych, emocjonalnych i behawioralnych wieku rozwojowego, zgodnie z obowiązującymi standardami, w przypadku pacjentów pozostających pod opieką ośrodków I poziomu referencyjnego, kontynuujących leczenie po wypisie z ośrodka III poziomu referencyjnego oraz pacjentów niepozostających obecnie i w przeszłości pod opieką w/w ośrodków,
d. wykonywanie rediagnozy i ewaluacji dotychczasowych interwencji, tj. wtórnej, pogłębionej oceny problemu i sposobu jego leczenia, w tym pogłębionej wieloaspektowej konceptualizacji, z uwzględnieniem szczegółowej oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów zaburzenia i narastania problemów, przegląd zastosowanych metod leczenia i sposobów ich wdrażania, dla pacjentów będących pod opieką ośrodków I poziomu referencyjnego,
e. tworzenie psychologicznej, wieloaspektowej konceptualizacji problemu pacjenta (z uwzględnieniem modelu biopsychospołecznego), w tym oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów zaburzenia i narastania problemów oraz sformułowanie planu
postępowania w przypadku dzieci/adolescentów niepozostających pod opieką w/w ośrodków,
f. udzielanie wsparcia i pomocy psychoterapeutycznej pacjentowi,
g. udzielanie wsparcia psychospołecznego otoczeniu pacjenta,
h. zapewnienie możliwości diagnozy i leczenia z uwzględnieniem środowiska dziecka/adolescenta,
i. tworzenie warunków dla wsparcia rozwoju (w tym do prawidłowego rozwoju osobowości oraz podjęcie pomocy w zakresie wystąpienia nieprawidłowości w tym obszarze rozwojowym), realizacji zadań rozwojowych, identyfikacji zasobów, oraz umiejętności efektywnej adaptacji do otoczenia i umiejętności interpersonalnych
dziecka/adolescenta poprzez umożliwienie prowadzenia psychoterapii długoterminowej w formie indywidualnej i rodzinnej, oraz innych oddziaływań, uznanych za wykazane w odniesieniu do danego pacjenta,
j. wzmacnianie naturalnych źródeł wsparcia (zasobów) w otoczeniu społecznym dziecka/adolescenta,
k. podejmowanie zindywidualizowanej współpracy ze środowiskiem pacjenta (m.in. inni specjaliści z jednostek ochrony zdrowia, jednostki oświatowe i placówki opiekuńczo-wychowawcze, służby publiczne, jednostki pomocy społecznej i pieczy zastępczej, zespoły kuratorskie),
l. przygotowywanie opinii dotyczących stanu zdrowia dziecka/adolescenta dla innych podmiotów.
1.2. Organizacja funkcjonowania poradni
Standard 1
Poradnia udziela świadczeń co najmniej pięć dni w tygodniu (od poniedziałku do soboty, z wyłączeniem dni wolnych od pracy i świąt), co najmniej 4 godziny dziennie, w tym co najmniej dwa razy w tygodniu od godziny 15.00 do godziny 19.00.
Standard 2
Docelowa grupa objęta opieką to dzieci przed rozpoczęciem realizacji obowiązku szkolnego, dzieci i młodzież objęci obowiązkiem szkolnym i obowiązkiem nauki oraz kształcący się w szkołach ponadpodstawowych ‒ do ich ukończenia, a także ich rodziny lub opiekunowie prawni (z wyłączeniem pacjentów z zaburzeniami ze spektrum autyzmu, którym świadczenia mogą być udzielane powyżej 18 r.ż., niezależnie od realizacji obowiązku szkolnego).
Standard 3
Ośrodek jest zobowiązany do organizowania konsyliów oraz sesji koordynacji.
Standard 4
Oddziaływania prowadzone w ramach PZP dla Dzieci i Młodzieży powinny być poddawane regularnej superwizji.
1.3. Funkcje i zadania poszczególnych członków personelu poradni
Działanie poradni opiera się na współpracy zespołu, do którego należą:
a. lekarz (specjalista w dziedzinie psychiatrii dzieci i młodzieży lub lekarz specjalista psychiatrii, lub lekarz w trakcie specjalizacji z psychiatrii dzieci i młodzieży, lub lekarz ze specjalizacją pierwszego stopnia z psychiatrii dzieci i młodzieży),
b. psychoterapeuta (specjalista w dziedzinie psychoterapii dzieci i młodzieży lub osoba posiadająca decyzję ministra właściwego do spraw zdrowia o uznaniu dorobku naukowego lub zawodowego za równoważny ze zrealizowaniem programu szkolenia specjalizacyjnego w tej dziedzinie, zgodnie z art. 28 ust. 1 ustawy z dnia 24 lutego 2017 r. o uzyskiwaniu tytułu specjalisty w dziedzinach mających zastosowanie w ochronie zdrowia, lub osoba w trakcie specjalizacji w dziedzinie psychoterapii dzieci i młodzieży, lub osoba posiadająca certyfikat psychoterapeuty, lub osoba ubiegająca się o otrzymanie certyfikatu psychoterapeuty),
c. psycholog (specjalista w dziedzinie psychologii klinicznej lub psycholog w trakcie specjalizacji w dziedzinie psychologii klinicznej, lub psycholog z udokumentowanym doświadczeniem w pracy klinicznej z dziećmi i młodzieżą ‒ szczegółowe wymagania dotyczące czasu posiadanego doświadczenia klinicznego opisano w aktualnie obowiązujących przepisach).
1.3.1. Zadania i zakres obowiązków lekarza:
1. Prowadzenie procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego,
e. kierowanie na niezbędne badanie psychologiczne,
f. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalenie rozpoznania nozologicznego, udział w tworzeniu konceptualizacji i planu oddziaływań, uwzględniającego dostępne zasoby, podziału pracy,
b. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami/ przedstawicielem ustawowym,
c. udział w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
d. uczestniczenie w spotkaniach superwizyjnych (tj. superwizjach klinicznych oraz superwizjach terapeutycznych).
3. Prowadzenie oddziaływań leczniczych, terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie oddziaływań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
b. prowadzenie leczenia farmakologicznego zaburzeń psychicznych, zaburzeń emocjonalnych i behawioralnych zgodnie z obowiązującymi standardami,
c. monitorowanie stanu psychicznego i somatycznego pacjenta, w tym pod kątem możliwych działań niepożądanych prowadzonego leczenia farmakologicznego,
d. ocena postępów leczenia, omawianie ich z pacjentem i jego rodzicami/opiekunami/przedstawicielem ustawowym,
e. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne,
f. wydanie zaleceń odnośnie do kontynuacji leczenia,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne,
i. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla podmiotów zaangażowanych/związanych z leczeniem/ wychowaniem dziecka/adolescenta.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
1.3.2. Zadania i zakres obowiązków psychoterapeuty:
1. Prowadzenie pogłębionego procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.).
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego, uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy oraz wsparcia pacjenta i jego otoczenia,
d. uczestniczenie w spotkaniach superwizyjnych (tj. superwizjach klinicznych oraz superwizjach terapeutycznych).
3. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie psychoterapii, indywidualnej, relacyjnej rodzic‒dziecko, rodzinnej, grupowej, konsultacji rodzicielskich,
b. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
c. podejmowanie adekwatnych działań prawnych,
d. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
1.3.3. Zadania i zakres obowiązków psychologa:
1. Prowadzenie pogłębionego procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. prowadzenie diagnostyki psychologicznej, z wykorzystaniem standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do możliwości i potrzeb
dziecka/adolescenta.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. tworzenie konceptualizacji i planu oddziaływań, uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. przekazywanie planu postępowania pacjentowi lub jego opiekunom ustawowym,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program
pomocy i wsparcia pacjenta, i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych (tj. superwizji klinicznej oraz superwizji
terapeutycznej).
3. Prowadzenie oddziaływań pomocowych i profilaktycznych, w tym:
a. podejmowanie adekwatnych działań prawnych,
b. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne,
c. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla (a) rodziców/opiekunów, (b) podmiotów udzielających świadczeń opieki zdrowotnej z zakresu opieki psychiatrycznej i leczenia uzależnień, (c) zespołów podstawowej opieki zdrowotnej, (d) pielęgniarek środowiska nauczania i wychowania, (e) higienistek szkolnych, (f) nauczycieli, (g) osób udzielających pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (h) przedstawicieli zespołów kuratorskiej służby sądowej, (i) asystentów rodzinnych i pracowników socjalnych w podmiotach pomocy społecznej.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
1.4. Współpraca wewnętrzna zespołu Standard 1
Działanie PZP dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego) jest ukierunkowane na udzielanie kompleksowej oraz interdyscyplinarnej pomocy w obszarze zdrowia psychicznego, dlatego też istotnym elementem ich funkcjonowania jest współpraca w ramach zespołu.
Standard 2
Role każdego z członków zespołu mają równą rangę w procesie diagnozy i prowadzenia leczenia oraz są współuzupełniające; każdy z członków zespołu ma do zrealizowania zadania przypisane specyficznie do pełnionych przez siebie w zespole funkcji oraz wspólne z innymi członkami zespołu.
Standard 3
Współpraca w zespole jest podstawową zasadą funkcjonowania ośrodka II poziomu referencyjnego oraz jest szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu informacji istotnych dla stworzenia konceptualizacji i planu postępowania, (b) wspólnego ustalania rodzaju i zakresu oddziaływań oraz podziału pracy, (c) wzajemnego przekazywania sobie wszystkich nowych informacji, istotnych z punktu widzenia dokonanej konceptualizacji i prowadzonego leczenia.
Standard 4
Realizacja współpracy odbywa się przede wszystkim poprzez uczestnictwo w konsyliach wewnętrznych, również z wykorzystaniem systemów teleinformatycznych.
Standard 5
Konsylium wewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej w ramach wewnętrznej struktury podmiotu. Spotkania te służą: (a) omówieniu diagnozy i konceptualizacji danego pacjenta, (b) przedstawieniu planu postępowania, (c) wyznaczeniu osób do jego realizacji, (d) omówieniu wątpliwości i trudności w kwestii już prowadzonych oddziaływań. Każde konsylium wewnętrzne należy odnotować w historii choroby dziecka/adolescenta, którego ona dotyczyła.
1.5. Wsparcie merytoryczne i superwizje Standard 1
Oddziaływania prowadzone w ramach PZP dla Dzieci i Młodzieży, w tym procesy diagnozy psychologicznej oraz procesy terapii, powinny być poddawane regularnej superwizji, tj. superwizji klinicznej oraz superwizji terapeutycznej.
Rekomendacja 1
Rekomenduje się, by wszyscy pracownicy ośrodka stale dążyli do doskonalenia i podnoszenia swoich kwalifikacji i kompetencji zawodowych.
Rekomendacja 2
Rekomenduje się, by ośrodek organizował superwizję zespołu, która daje możliwość przepracowywania procesów powstających w grupie pracowników w związku z wykonywaną pracą i które to procesy wtórnie na tę pracę mogą w negatywny sposób wpływać.
Standard 2
Superwizja kliniczna (tj. procesu diagnostycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) procesu konceptualizacji zgłaszanego problemu, (b) doboru właściwych narzędzi diagnostycznych do weryfikacji postawionych hipotez na temat problematyki lub aktualnego funkcjonowania dziecka/adolescenta, (c) interpretacji wyników procesu diagnostycznego, w kontekście indywidualnym i środowiskowym dziecka/adolescenta, (d) określenia profilu potrzebnego wsparcia w odniesieniu do uzyskanych wyników postępowania diagnostycznego. Superwizja kliniczna jest superwizją indywidualną, w której uczestniczy psycholog, realizowaną przez specjalistę w dziedzinie psychologii klinicznej lub psychologa z min. 5-letnim doświadczeniem klinicznym, bez udziału pacjenta.
Rekomendacja 1
Rekomenduje się, by psycholodzy zaangażowani w proces diagnostyczny swoją pracę poddawali indywidualnej superwizji klinicznej, z częstotliwością uzależnioną od potrzeb.
Standard 3
Superwizja terapeutyczna (tj. procesu psychoterapeutycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) konceptualizacji mechanizmów trudności dziecka/adolescenta w kontekście zaleceń, stanowiących efekt postępowania diagnostycznego, (b) rozumienia mechanizmów relacji terapeutycznej z dzieckiem/ adolescentem lub jego otoczeniem, (c) planowania, wdrażania i ewaluacji interwencji terapeutycznych, (d) współpracy zespołu terapeutycznego w procesie leczenia dziecka/adolescenta. Superwizja procesu terapeutycznego jest prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych (zgodnie z definicją regulowaną przez odrębne przepisy). Superwizja powinna odbywać się przynajmniej 12 razy w roku, w formie grupowej dla całego zespołu (tj. uczestniczą w niej wszyscy członkowie ośrodka). W przypadku realizowania tego obowiązku na poziomie minimalnym częstotliwość superwizji w jednym miesiącu nie może być wyższa niż 2.
Rekomendacja 1
Rekomenduje się, by superwizja procesu terapeutycznego pacjentów w wieku rozwojowym była prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta, posiadającą doświadczenie w prowadzeniu superwizji procesów psychoterapeutycznych dzieci i młodzieży.
Rekomendacja 2
Rekomenduje się, by psychoterapeuci prowadzący psychoterapię dziecka/adolescenta swoją pracę poddawali indywidualnej superwizji terapeutycznej, realizowanej przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych, bez udziału pacjenta z częstotliwością uzależnioną od potrzeb.
Standard 4
Superwizja może być przeprowadzona z wykorzystaniem narzędzi teleinformatycznych. Każdą superwizję należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
Standard 5
Członek zespołu (superwizant) jest zobowiązany do poinformowania pacjenta o możliwości superwizowania jego procesu diagnostycznego/terapeutycznego u superwizora. Ujawnienie faktu i osoby superwizora następuje w odpowiedzi na pytanie ze strony pacjenta lub jego opiekunów prawnych.
Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży/Poradnia Zdrowia Psychicznego dla Dzieci i Młodzieży/Oddziały Dzienne Psychiatryczne dla Dzieci i Młodzieży oraz Ośrodki Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej/Izby Przyjęć Opracowano w ramach realizacji projektu „Wsparcie procesu wdrażania reformy wprowadzającej nowy model systemu ochrony zdrowia psychicznego dla dzieci i młodzieży” nr POWR.05.02.00-00-0001/21, realizowanego w ramach Programu Operacyjnego Wiedza Edukacja Rozwój
Standardy organizacyjne ‒ II poziom referencyjny
Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży
1. Organizacja pracy w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży
1.1. Cele funkcjonowania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży
1.2. Organizacja funkcjonowania poradni
1.3. Funkcje i zadania poszczególnych członków personelu poradni
1.3.1. Zadania i zakres obowiązków lekarza
1.3.2. Zadania i zakres obowiązków psychoterapeuty
1.3.3. Zadania i zakres obowiązków psychologa
1.4. Współpraca wewnętrzna zespołu
1.5. Wsparcie merytoryczne i superwizje
1.6. Ścieżka pacjenta w PZP dla Dzieci i Młodzieży
1.6.1 Działania podejmowanie w związku ze zgłoszeniem dziecka/adolescenta do PZP dla Dzieci i Młodzieży
1.6.2. Ścieżki pacjenta
1.7. Prowadzenie dokumentacji medycznej, zgody na leczenie
1.7.1. Zgoda na leczenie
1.7.2. Prowadzenie dokumentacji medycznej
1.8. Współpraca z podmiotami zewnętrznymi
1.8.1. Konsylia zewnętrzne
1.8.2. Sesje koordynacji
2. Organizacja pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży
2.1. Cele funkcjonowania oddziału dziennego
2.2. Organizacja funkcjonowania oddziału dziennego
2.3. Funkcje i zadania poszczególnych członków personelu oddziału
2.3.1. Zadania i zakres obowiązków lekarza
2.3.2. Zadania i zakres obowiązków psychoterapeuty
2.3.3 Zadania i zakres obowiązków psychologa
2.3.4. Zadania i zakres obowiązków osoby prowadzącej terapię zajęciową
2.3.5, Zadania i zakres obowiązków pielęgniarki/pielęgniarza
2.4. Współpraca wewnętrzna zespołu
2.5. Wsparcie merytoryczne i superwizje
2.6. Ścieżka pacjenta
2.7. Prowadzenie dokumentacji medycznej, zgody na leczenie
2.7.1. Zgoda na leczenie
2.7.2. Prowadzenie dokumentacji medycznej
2.8. Współpraca z podmiotami zewnętrznymi
2.8.1. Konsylia zewnętrzne
2.8.2. Sesje koordynacji
Standardy organizacyjne ‒ III poziom referencyjny
1. Organizacja pracy w Ośrodku Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży
1.1. Cele funkcjonowania ośrodka
1.2. Organizacja funkcjonowania oddziału całodobowego
1.3. Funkcje i zadania poszczególnych członków zespołu
1.4. Współpraca wewnętrzna (konsultacje)
1.5. Wsparcie merytoryczne i superwizja
1.6. Opieka nad pacjentem w oddziale
1.6.1. Zasady kwalifikacji na oddział
1.6.2. Zasady pobytu w oddziale
1.6.3. Zasady wypisania z oddziału
1.6.4. Procedury bezpieczeństwa
1.6.4.1. Pacjent pobudzony, agresywny
1.6.4.2. Ucieczka pacjenta z oddziału
1.6.4.3. Zagrożenie samobójstwem
1.6.4.4. Przymus bezpośredni
1.6.4.5. Obserwacja ścisła
1.7. Dokumentacja medyczna, zgody na leczenie
1.8. Współpraca oddziału z podmiotami zewnętrznymi
1.8.1. Konsylia zewnętrzne
1.8.2. Sesje koordynacji
2. Izba Przyjęć Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży (IP)
2.1. Cele funkcjonowania Izby Przyjęć
2.2. Organizacja funkcjonowania Izby Przyjęć
2.3. Funkcje i zadania personelu Izby Przyjęć
2.4. Ścieżka pacjenta w Izbie Przyjęć
2.5. Pacjent pobudzony, agresywny
2.6. Samowolne oddalenie się pacjenta z Izby Przyjęć
2.7. Zagrożenie pojawienia się zachowań autoagresywnych, próby samobójczej
2.8. Przymus bezpośredni
2.9. Zgoda na świadczenia medyczne
2.10. Prowadzenie dokumentacji medycznej
Słownik pojęć
Konsylium wewnętrzne ‒ narada personelu udzielającego świadczeń opieki zdrowotnej w ramach wewnętrznej struktury podmiotu.
Konsylium zewnętrzne ‒ narada personelu udzielającego świadczeń opieki zdrowotnej w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej u innych świadczeniodawców (tj. z innymi podmiotami realizującymi świadczenia opieki zdrowotnej w ramach I, II lub III poziomu referencyjnego).
Sesje koordynacji ‒ spotkania personelu udzielającego świadczeń opieki zdrowotnej w ośrodku II lub III poziomu referencyjnego z: (a) personelem innych podmiotów udzielających świadczeń opieki zdrowotnej, (b) zespołami podstawowej opieki zdrowotnej, (c) pielęgniarkami środowiska nauczania i wychowania lub higienistkami szkolnymi, (d) dyrektorami szkoły lub placówki oświatowej, nauczycielami, (e) osobami niebędącymi nauczycielami realizującymi zadania w zakresie wsparcia dzieci, uczniów i rodzin, (f) osobami udzielającymi pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (g) przedstawicielami zespołów kuratorskiej służby sądowej, (h) asystentami rodzinnymi i pracownikami socjalnymi w podmiotach pomocy społecznej. Ich celem jest podjęcie i realizowanie współpracy w zakresie koordynacji wsparcia dla dziecka/adolescenta, jego rodziny i otoczenia społecznego.
Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży ‒ II poziom referencyjny
Wymagania formalne dla Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży w II poziomie referencyjnym obejmują zorganizowanie Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży oraz Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży. Istnieje możliwość samodzielnego funkcjonowania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży w ramach ośrodka II poziomu referencyjnego.
Standardy organizacyjne
1. Organizacja pracy w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży 1.1. Cele funkcjonowania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży
Cele i zadania Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) są ukierunkowane na udzielanie interdyscyplinarnej pomocy w obszarze zdrowia psychicznego dzieci i młodzieży oraz ich rodzinom i otoczeniu. Istotnym elementem działalności PZP dla Dzieci i Młodzieży są świadczenia o charakterze opieki psychiatrycznej, psychologicznej i psychoterapeutycznej dla dzieci i młodzieży oraz ich rodzin, stanowiące uzupełnienie oferty świadczeń realizowanych w Ośrodkach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego). Z pomocy tego rodzaju ośrodków korzystać mogą dzieci i młodzież od pierwszych dni życia do młodej dorosłości oraz ich rodziny. Proces diagnostyczny i terapeutyczny prowadzony w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży powinien być skoncentrowany na pacjencie, a świadczenia realizowane zgodnie z obowiązującymi przepisami prawa, standardami i wytycznymi. Wszelkie działania powinny być oparte o aktualną wiedzę medyczną i uwzględniać współpracę specjalistów z różnych poziomów referencyjnych, w zależności od potrzeb pacjenta oraz jego rodziny również zatrudnionych w innych podmiotach.
Cele
Do celów szczegółowych działania PZP dla Dzieci i Młodzieży należy:
a. podejmowanie współpracy z Ośrodkami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego), zwłaszcza w zakresie wsparcia procesu diagnostycznego prowadzonego przez te podmioty, Oddziałami Dziennymi Psychiatrycznymi dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego) oraz Ośrodkami Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej (ośrodki III poziomu referencyjnego),
b. wykonywanie psychiatrycznych, diagnostycznych porad lekarskich, zakończonych ustaleniem rozpoznania nozologicznego zaburzeń psychicznych, neurorozwojowych, emocjonalnych i behawioralnych wieku rozwojowego, dla pacjentów będących pod opieką ośrodków I poziomu referencyjnego oraz dzieci/adolescentów niepozostających pod opieką w/w ośrodków,
c. prowadzenie opieki psychiatrycznej, w tym leczenia farmakologicznego zaburzeń psychicznych, neurorozwojowych, emocjonalnych i behawioralnych wieku rozwojowego, zgodnie z obowiązującymi standardami, w przypadku pacjentów pozostających pod opieką ośrodków I poziomu referencyjnego, kontynuujących leczenie po wypisie z ośrodka III poziomu referencyjnego oraz pacjentów niepozostających obecnie i w przeszłości pod opieką w/w ośrodków,
d. wykonywanie rediagnozy i ewaluacji dotychczasowych interwencji, tj. wtórnej, pogłębionej oceny problemu i sposobu jego leczenia, w tym pogłębionej wieloaspektowej konceptualizacji, z uwzględnieniem szczegółowej oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów zaburzenia i narastania problemów, przegląd zastosowanych metod leczenia i sposobów ich wdrażania, dla pacjentów będących pod opieką ośrodków I poziomu referencyjnego,
e. tworzenie psychologicznej, wieloaspektowej konceptualizacji problemu pacjenta (z uwzględnieniem modelu biopsychospołecznego), w tym oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów zaburzenia i narastania problemów oraz sformułowanie planu
postępowania w przypadku dzieci/adolescentów niepozostających pod opieką w/w ośrodków,
f. udzielanie wsparcia i pomocy psychoterapeutycznej pacjentowi,
g. udzielanie wsparcia psychospołecznego otoczeniu pacjenta,
h. zapewnienie możliwości diagnozy i leczenia z uwzględnieniem środowiska dziecka/adolescenta,
i. tworzenie warunków dla wsparcia rozwoju (w tym do prawidłowego rozwoju osobowości oraz podjęcie pomocy w zakresie wystąpienia nieprawidłowości w tym obszarze rozwojowym), realizacji zadań rozwojowych, identyfikacji zasobów, oraz umiejętności efektywnej adaptacji do otoczenia i umiejętności interpersonalnych
dziecka/adolescenta poprzez umożliwienie prowadzenia psychoterapii długoterminowej w formie indywidualnej i rodzinnej, oraz innych oddziaływań, uznanych za wykazane w odniesieniu do danego pacjenta,
j. wzmacnianie naturalnych źródeł wsparcia (zasobów) w otoczeniu społecznym dziecka/adolescenta,
k. podejmowanie zindywidualizowanej współpracy ze środowiskiem pacjenta (m.in. inni specjaliści z jednostek ochrony zdrowia, jednostki oświatowe i placówki opiekuńczo-wychowawcze, służby publiczne, jednostki pomocy społecznej i pieczy zastępczej, zespoły kuratorskie),
l. przygotowywanie opinii dotyczących stanu zdrowia dziecka/adolescenta dla innych podmiotów.
1.2. Organizacja funkcjonowania poradni
Standard 1
Poradnia udziela świadczeń co najmniej pięć dni w tygodniu (od poniedziałku do soboty, z wyłączeniem dni wolnych od pracy i świąt), co najmniej 4 godziny dziennie, w tym co najmniej dwa razy w tygodniu od godziny 15.00 do godziny 19.00.
Standard 2
Docelowa grupa objęta opieką to dzieci przed rozpoczęciem realizacji obowiązku szkolnego, dzieci i młodzież objęci obowiązkiem szkolnym i obowiązkiem nauki oraz kształcący się w szkołach ponadpodstawowych ‒ do ich ukończenia, a także ich rodziny lub opiekunowie prawni (z wyłączeniem pacjentów z zaburzeniami ze spektrum autyzmu, którym świadczenia mogą być udzielane powyżej 18 r.ż., niezależnie od realizacji obowiązku szkolnego).
Standard 3
Ośrodek jest zobowiązany do organizowania konsyliów oraz sesji koordynacji.
Standard 4
Oddziaływania prowadzone w ramach PZP dla Dzieci i Młodzieży powinny być poddawane regularnej superwizji.
1.3. Funkcje i zadania poszczególnych członków personelu poradni
Działanie poradni opiera się na współpracy zespołu, do którego należą:
a. lekarz (specjalista w dziedzinie psychiatrii dzieci i młodzieży lub lekarz specjalista psychiatrii, lub lekarz w trakcie specjalizacji z psychiatrii dzieci i młodzieży, lub lekarz ze specjalizacją pierwszego stopnia z psychiatrii dzieci i młodzieży),
b. psychoterapeuta (specjalista w dziedzinie psychoterapii dzieci i młodzieży lub osoba posiadająca decyzję ministra właściwego do spraw zdrowia o uznaniu dorobku naukowego lub zawodowego za równoważny ze zrealizowaniem programu szkolenia specjalizacyjnego w tej dziedzinie, zgodnie z art. 28 ust. 1 ustawy z dnia 24 lutego 2017 r. o uzyskiwaniu tytułu specjalisty w dziedzinach mających zastosowanie w ochronie zdrowia, lub osoba w trakcie specjalizacji w dziedzinie psychoterapii dzieci i młodzieży, lub osoba posiadająca certyfikat psychoterapeuty, lub osoba ubiegająca się o otrzymanie certyfikatu psychoterapeuty),
c. psycholog (specjalista w dziedzinie psychologii klinicznej lub psycholog w trakcie specjalizacji w dziedzinie psychologii klinicznej, lub psycholog z udokumentowanym doświadczeniem w pracy klinicznej z dziećmi i młodzieżą ‒ szczegółowe wymagania dotyczące czasu posiadanego doświadczenia klinicznego opisano w aktualnie obowiązujących przepisach).
1.3.1. Zadania i zakres obowiązków lekarza:
1. Prowadzenie procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego,
e. kierowanie na niezbędne badanie psychologiczne,
f. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalenie rozpoznania nozologicznego, udział w tworzeniu konceptualizacji i planu oddziaływań, uwzględniającego dostępne zasoby, podziału pracy,
b. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami/ przedstawicielem ustawowym,
c. udział w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
d. uczestniczenie w spotkaniach superwizyjnych (tj. superwizjach klinicznych oraz superwizjach terapeutycznych).
3. Prowadzenie oddziaływań leczniczych, terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie oddziaływań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
b. prowadzenie leczenia farmakologicznego zaburzeń psychicznych, zaburzeń emocjonalnych i behawioralnych zgodnie z obowiązującymi standardami,
c. monitorowanie stanu psychicznego i somatycznego pacjenta, w tym pod kątem możliwych działań niepożądanych prowadzonego leczenia farmakologicznego,
d. ocena postępów leczenia, omawianie ich z pacjentem i jego rodzicami/opiekunami/przedstawicielem ustawowym,
e. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne,
f. wydanie zaleceń odnośnie do kontynuacji leczenia,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne,
i. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla podmiotów zaangażowanych/związanych z leczeniem/ wychowaniem dziecka/adolescenta.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
1.3.2. Zadania i zakres obowiązków psychoterapeuty:
1. Prowadzenie pogłębionego procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.).
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego, uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy oraz wsparcia pacjenta i jego otoczenia,
d. uczestniczenie w spotkaniach superwizyjnych (tj. superwizjach klinicznych oraz superwizjach terapeutycznych).
3. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie psychoterapii, indywidualnej, relacyjnej rodzic‒dziecko, rodzinnej, grupowej, konsultacji rodzicielskich,
b. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
c. podejmowanie adekwatnych działań prawnych,
d. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
1.3.3. Zadania i zakres obowiązków psychologa:
1. Prowadzenie pogłębionego procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. prowadzenie diagnostyki psychologicznej, z wykorzystaniem standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do możliwości i potrzeb
dziecka/adolescenta.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. tworzenie konceptualizacji i planu oddziaływań, uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. przekazywanie planu postępowania pacjentowi lub jego opiekunom ustawowym,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program
pomocy i wsparcia pacjenta, i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych (tj. superwizji klinicznej oraz superwizji
terapeutycznej).
3. Prowadzenie oddziaływań pomocowych i profilaktycznych, w tym:
a. podejmowanie adekwatnych działań prawnych,
b. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne,
c. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla (a) rodziców/opiekunów, (b) podmiotów udzielających świadczeń opieki zdrowotnej z zakresu opieki psychiatrycznej i leczenia uzależnień, (c) zespołów podstawowej opieki zdrowotnej, (d) pielęgniarek środowiska nauczania i wychowania, (e) higienistek szkolnych, (f) nauczycieli, (g) osób udzielających pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (h) przedstawicieli zespołów kuratorskiej służby sądowej, (i) asystentów rodzinnych i pracowników socjalnych w podmiotach pomocy społecznej.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
1.4. Współpraca wewnętrzna zespołu Standard 1
Działanie PZP dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego) jest ukierunkowane na udzielanie kompleksowej oraz interdyscyplinarnej pomocy w obszarze zdrowia psychicznego, dlatego też istotnym elementem ich funkcjonowania jest współpraca w ramach zespołu.
Standard 2
Role każdego z członków zespołu mają równą rangę w procesie diagnozy i prowadzenia leczenia oraz są współuzupełniające; każdy z członków zespołu ma do zrealizowania zadania przypisane specyficznie do pełnionych przez siebie w zespole funkcji oraz wspólne z innymi członkami zespołu.
Standard 3
Współpraca w zespole jest podstawową zasadą funkcjonowania ośrodka II poziomu referencyjnego oraz jest szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu informacji istotnych dla stworzenia konceptualizacji i planu postępowania, (b) wspólnego ustalania rodzaju i zakresu oddziaływań oraz podziału pracy, (c) wzajemnego przekazywania sobie wszystkich nowych informacji, istotnych z punktu widzenia dokonanej konceptualizacji i prowadzonego leczenia.
Standard 4
Realizacja współpracy odbywa się przede wszystkim poprzez uczestnictwo w konsyliach wewnętrznych, również z wykorzystaniem systemów teleinformatycznych.
Standard 5
Konsylium wewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej w ramach wewnętrznej struktury podmiotu. Spotkania te służą: (a) omówieniu diagnozy i konceptualizacji danego pacjenta, (b) przedstawieniu planu postępowania, (c) wyznaczeniu osób do jego realizacji, (d) omówieniu wątpliwości i trudności w kwestii już prowadzonych oddziaływań. Każde konsylium wewnętrzne należy odnotować w historii choroby dziecka/adolescenta, którego ona dotyczyła.
1.5. Wsparcie merytoryczne i superwizje Standard 1
Oddziaływania prowadzone w ramach PZP dla Dzieci i Młodzieży, w tym procesy diagnozy psychologicznej oraz procesy terapii, powinny być poddawane regularnej superwizji, tj. superwizji klinicznej oraz superwizji terapeutycznej.
Rekomendacja 1
Rekomenduje się, by wszyscy pracownicy ośrodka stale dążyli do doskonalenia i podnoszenia swoich kwalifikacji i kompetencji zawodowych.
Rekomendacja 2
Rekomenduje się, by ośrodek organizował superwizję zespołu, która daje możliwość przepracowywania procesów powstających w grupie pracowników w związku z wykonywaną pracą i które to procesy wtórnie na tę pracę mogą w negatywny sposób wpływać.
Standard 2
Superwizja kliniczna (tj. procesu diagnostycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) procesu konceptualizacji zgłaszanego problemu, (b) doboru właściwych narzędzi diagnostycznych do weryfikacji postawionych hipotez na temat problematyki lub aktualnego funkcjonowania dziecka/adolescenta, (c) interpretacji wyników procesu diagnostycznego, w kontekście indywidualnym i środowiskowym dziecka/adolescenta, (d) określenia profilu potrzebnego wsparcia w odniesieniu do uzyskanych wyników postępowania diagnostycznego. Superwizja kliniczna jest superwizją indywidualną, w której uczestniczy psycholog, realizowaną przez specjalistę w dziedzinie psychologii klinicznej lub psychologa z min. 5-letnim doświadczeniem klinicznym, bez udziału pacjenta.
Rekomendacja 1
Rekomenduje się, by psycholodzy zaangażowani w proces diagnostyczny swoją pracę poddawali indywidualnej superwizji klinicznej, z częstotliwością uzależnioną od potrzeb.
Standard 3
Superwizja terapeutyczna (tj. procesu psychoterapeutycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) konceptualizacji mechanizmów trudności dziecka/adolescenta w kontekście zaleceń, stanowiących efekt postępowania diagnostycznego, (b) rozumienia mechanizmów relacji terapeutycznej z dzieckiem/ adolescentem lub jego otoczeniem, (c) planowania, wdrażania i ewaluacji interwencji terapeutycznych, (d) współpracy zespołu terapeutycznego w procesie leczenia dziecka/adolescenta. Superwizja procesu terapeutycznego jest prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych (zgodnie z definicją regulowaną przez odrębne przepisy). Superwizja powinna odbywać się przynajmniej 12 razy w roku, w formie grupowej dla całego zespołu (tj. uczestniczą w niej wszyscy członkowie ośrodka). W przypadku realizowania tego obowiązku na poziomie minimalnym częstotliwość superwizji w jednym miesiącu nie może być wyższa niż 2.
Rekomendacja 1
Rekomenduje się, by superwizja procesu terapeutycznego pacjentów w wieku rozwojowym była prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta, posiadającą doświadczenie w prowadzeniu superwizji procesów psychoterapeutycznych dzieci i młodzieży.
Rekomendacja 2
Rekomenduje się, by psychoterapeuci prowadzący psychoterapię dziecka/adolescenta swoją pracę poddawali indywidualnej superwizji terapeutycznej, realizowanej przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych, bez udziału pacjenta z częstotliwością uzależnioną od potrzeb.
Standard 4
Superwizja może być przeprowadzona z wykorzystaniem narzędzi teleinformatycznych. Każdą superwizję należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
Standard 5
Członek zespołu (superwizant) jest zobowiązany do poinformowania pacjenta o możliwości superwizowania jego procesu diagnostycznego/terapeutycznego u superwizora. Ujawnienie faktu i osoby superwizora następuje w odpowiedzi na pytanie ze strony pacjenta lub jego opiekunów prawnych.
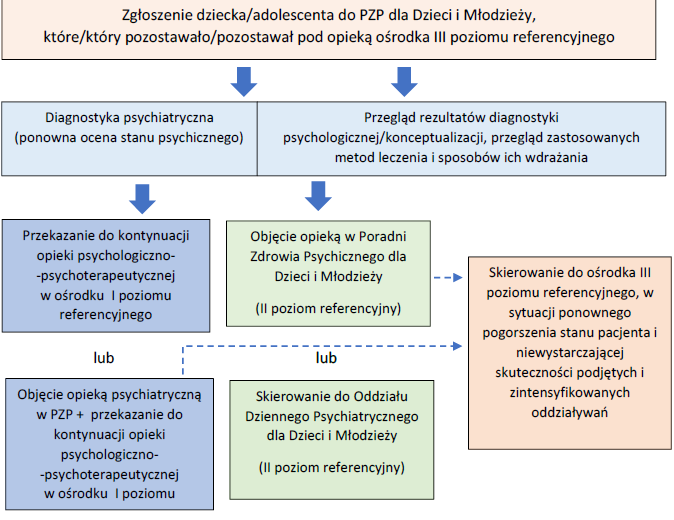
1.6. Ścieżka pacjenta w PZP dla Dzieci i Młodzieży
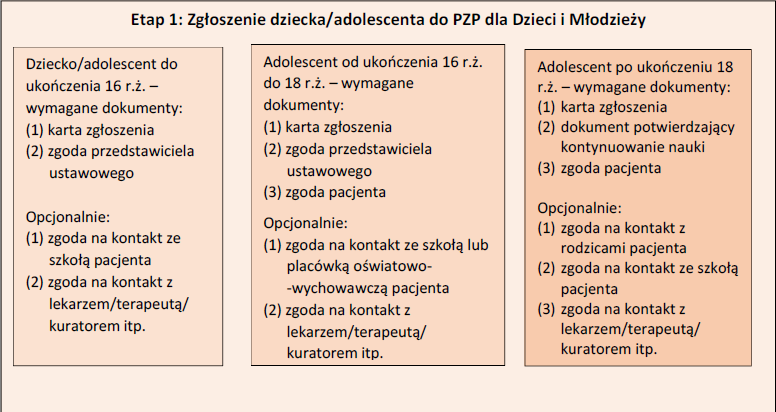
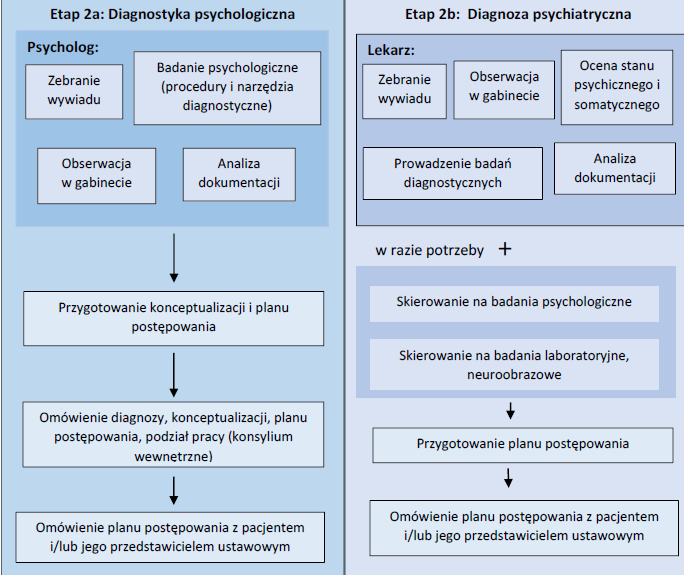
1.6.1. Działania podejmowane w zawiązku ze zgłoszeniem dziecka/adolescenta do PZP dla Dzieci i Młodzieży
1.6.1. Działania podejmowane w zawiązku ze zgłoszeniem dziecka/adolescenta do PZP dla Dzieci i Młodzieży
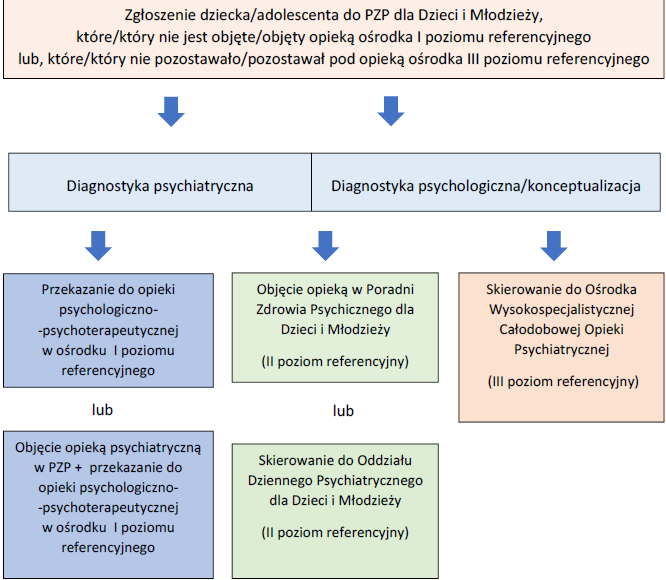
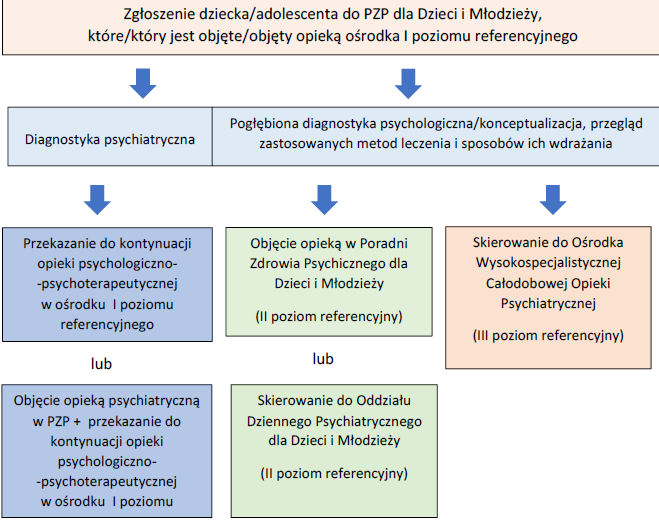
1.6.2. Ścieżki pacjenta
Ścieżka 1
Ścieżka 1
Ścieżka 2.
Ścieżka 3.
1.7. Prowadzenie dokumentacji medycznej, zgoda na leczenie
1.7.1. Zgoda na leczenie
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu diagnostycznego, przy czym po opracowaniu planu leczenia warto uzyskać przynajmniej ustną zgodę na proponowane postępowanie.
Standard 2
Pacjent ma prawo udzielić zgody na kontakt z osobami/instytucjami, od których pozyskanie informacji lub wobec których prowadzenie oddziaływań jest istotne dla procesu leczenia. Takie osoby/instytucje to np. (a) przedszkole lub szkoła, do której uczęszcza pacjent, (b) lekarz psychiatra (c) psycholog/psychoterapeuta z innego podmiotu, (d) kurator, (e) ośrodek opieki społecznej. Wobec każdej z tych osób/instytucji należy uzyskać oddzielną zgodę, w której umieszczony zostanie zapis co do osoby/instytucji, której ona dotyczy.
Standard 3
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku rozbieżności decyzji, np. rodzica i małoletniego pacjenta, sprawę rozstrzyga sąd opiekuńczy.
Standard 4
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją ‒ przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju i możliwości poznawczych sposobu przekazu.
Standard 5
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 6
W sytuacji, gdy do PZP dla Dzieci i Młodzieży z dzieckiem/adolescentem zgłasza się jeden z rodziców, można domniemywać, że drugi rodzic wyraża zgodę na taki rodzaj kontaktu (tzw. zgoda domniemana). W sytuacji, gdy istnieją wskazania do leczenia, a jeden z rodziców wprost sprzeciwia się leczeniu dziecka/adolescenta, wówczas decyzję o leczeniu podejmuje sąd opiekuńczy. Do czasu wydania przez sąd opiekuńczy decyzji można podejmować tylko niezbędne czynności dla ratowania życia i zdrowia pacjenta. W sytuacji jawnego konfliktu między rodzicami dziecka/adolescenta, posiadającymi pełnię praw rodzicielskich, warto jednak uzyskać pisemną zgodę od obojga rodziców.
1.7.2. Prowadzenie dokumentacji medycznej
Standard 1
Realizacja każdego oddziaływania/świadczenia wobec pacjenta, bezpośredniego lub pośredniego (tj. spotkania edukacyjno-konsultacyjne) powinna zostać odnotowana w dokumentacji medycznej pacjenta.
Standard 2
Dokumentacja medyczna zawiera co najmniej:
(1) oznaczenie pacjenta, pozwalające na ustalenie jego tożsamości: (a) nazwisko i imię (imiona), (b) datę urodzenia, (c) oznaczenie płci, (d) adres miejsca zamieszkania, (e) numer PESEL, jeżeli został nadany, w przypadku noworodka ‒ numer PESEL matki, a w przypadku osób, które nie mają nadanego numeru PESEL ‒ rodzaj i numer dokumentu potwierdzającego tożsamość, (f) w przypadku, gdy pacjentem jest osoba małoletnia, całkowicie ubezwłasnowolniona lub niezdolna do świadomego wyrażenia zgody ‒ nazwisko i imię (imiona) przedstawiciela ustawowego oraz adres jego miejsca zamieszkania,
(2) oznaczenie podmiotu udzielającego świadczeń zdrowotnych ze wskazaniem komórki organizacyjnej, w której udzielono świadczeń zdrowotnych,
(3) opis stanu zdrowia pacjenta lub udzielonych mu świadczeń zdrowotnych,
(4) datę sporządzenia
(5) identyfikację osoby dokonującej wpisu do dokumentacji medycznej.
Standard 3
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez pacjenta. Upoważnienie powinno zawierać: (a) miejscowość i datę, (b) dane pacjenta (imię i nazwisko, adres zamieszkania, numer PESEL), (c) dane osoby upoważnionej (imię i nazwisko, adres zamieszkania, nr dowodu tożsamości), (d) wyraźny podpis pacjenta lub przedstawiciela ustawowego.
Standard 4
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów, kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu po wykorzystaniu). Wszystkie wytwory (np. rysunki dziecka), notatki dotyczące bezpośrednich wypowiedzi w trakcie wywiadu i obserwacji, wypełnione kwestionariusze, protokoły badań testowych są traktowane jako dane surowe (materiał źródłowy) i jako takie nie mieszczą się w pojęciu dokumentacji medycznej. Powinny być wydzielone i odpowiednio zabezpieczone w miejscu udzielania świadczeń (tj. w teczce pacjenta, w której jest wydzielona część z dokumentacją medyczną oraz część przeznaczona na dane surowe ‒ materiał źródłowy).
Standard 5
Podmiot udzielający świadczeń zdrowotnych przechowuje dokumentację medyczną przez 20 lat, licząc od końca roku kalendarzowego, w którym dokonano ostatniego wpisu, z wyjątkiem dokumentacji medycznej dotyczącej dzieci do ukończenia 2 r.ż., która jest przechowywana przez okres 22 lat.
Standard 6
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi w tym zakresie aktami prawnymi.
Standard 7
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie obowiązujących aktach prawnych.
1.8. Współpraca z podmiotami zewnętrznymi 1.8.1. Konsylia zewnętrzne
Rekomendacja 1
Istotnym elementem pracy PZP dla Dzieci i Młodzieży jest współpraca z innymi podmiotami realizującymi świadczenia opieki zdrowotnej w ramach I, II lub III poziomu referencyjnego. Realizacja współpracy odbywa się poprzez uczestnictwo w konsyliach zewnętrznych. Ich częstotliwość powinna odpowiadać realnym potrzebom świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być one realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Konsylium zewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej u innych świadczeniodawców. Spotkania te służą: (a) przekazaniu informacji istotnych dla procesu diagnostycznego, stworzenia konceptualizacji i planu oddziaływań, (b) uzgodnieniu lub uszczegółowieniu diagnozy, (c) uzgodnieniu lub uszczegółowieniu planu oddziaływań, (d) przekazaniu pacjenta pod opiekę ośrodka innego poziomu referencyjnego.
Rekomendacja 3
Konsylia mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na realizację konsyliów zewnętrznych pozyskiwać podczas przyjęcia pacjenta do ośrodka i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać o utrzymanie zasady poufności. Każde konsylium zewnętrzne należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
1.8.2. Sesje koordynacji
Rekomendacja 1
Istotnym elementem pracy PZP dla Dzieci i Młodzieży jest podjęcie wielowymiarowej współpracy z rozpoznanymi w danej społeczności lokalnej zasobami instytucjonalnymi i prowadzenie jej na rzecz pacjentów, zgodnie z kwalifikacjami i kompetencjami danych instytucji i zatrudnionych w nich osób. Realizacji tej współpracy służą sesje koordynacji. Ich częstotliwość powinna odpowiadać realnym potrzebom świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Sesje koordynacji to spotkania personelu udzielającego świadczeń opieki zdrowotnej w PZP dla Dzieci i Młodzieży z: (a) personelem innych podmiotów udzielających świadczeń opieki zdrowotnej, (b) zespołami podstawowej opieki zdrowotnej, (c) pielęgniarkami środowiska nauczania i wychowania lub higienistkami szkolnymi, (d) dyrektorami szkoły lub placówki oświatowej, nauczycielami, (e) osobami niebędącymi nauczycielami realizującymi zadania w zakresie wsparcia dzieci, uczniów i rodzin, (f) osobami udzielającymi pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (g) przedstawicielami zespołów kuratorskiej służby sądowej, (h) asystentami rodzinnymi i pracownikami socjalnymi w podmiotach pomocy społecznej. Ich celem jest podjęcie i realizowanie współpracy w zakresie koordynacji wsparcia dla dziecka/adolescenta, jego rodziny i otoczenia społecznego.
Rekomendacja 3
Sesje koordynacji mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na realizację sesji koordynacji pozyskiwać podczas przyjęcia pacjenta do ośrodka i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać o utrzymanie zasady poufności. Każdą sesję koordynacji należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
Rekomendacja 4
Koordynacja współpracy między jednostkami powinna uwzględniać specyfikę pracy danej instytucji, regulacje prawne oraz lokalne możliwości (zasoby). W celu nawiązania współpracy zaleca się podpisanie porozumienia, które będzie regulowało sposób i zakres współprowadzonych działań (zasady opisane w aktualnie obowiązujących przepisach). Porozumienie powinno zawierać: (a) dane stron, (b) zakres czasowy porozumienia, (c) obszary porozumienia, (d) obowiązki stron, (e) wskazanie osoby koordynatora, (f) klauzulę informacyjną RODO.
1.7.1. Zgoda na leczenie
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu diagnostycznego, przy czym po opracowaniu planu leczenia warto uzyskać przynajmniej ustną zgodę na proponowane postępowanie.
Standard 2
Pacjent ma prawo udzielić zgody na kontakt z osobami/instytucjami, od których pozyskanie informacji lub wobec których prowadzenie oddziaływań jest istotne dla procesu leczenia. Takie osoby/instytucje to np. (a) przedszkole lub szkoła, do której uczęszcza pacjent, (b) lekarz psychiatra (c) psycholog/psychoterapeuta z innego podmiotu, (d) kurator, (e) ośrodek opieki społecznej. Wobec każdej z tych osób/instytucji należy uzyskać oddzielną zgodę, w której umieszczony zostanie zapis co do osoby/instytucji, której ona dotyczy.
Standard 3
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku rozbieżności decyzji, np. rodzica i małoletniego pacjenta, sprawę rozstrzyga sąd opiekuńczy.
Standard 4
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją ‒ przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju i możliwości poznawczych sposobu przekazu.
Standard 5
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 6
W sytuacji, gdy do PZP dla Dzieci i Młodzieży z dzieckiem/adolescentem zgłasza się jeden z rodziców, można domniemywać, że drugi rodzic wyraża zgodę na taki rodzaj kontaktu (tzw. zgoda domniemana). W sytuacji, gdy istnieją wskazania do leczenia, a jeden z rodziców wprost sprzeciwia się leczeniu dziecka/adolescenta, wówczas decyzję o leczeniu podejmuje sąd opiekuńczy. Do czasu wydania przez sąd opiekuńczy decyzji można podejmować tylko niezbędne czynności dla ratowania życia i zdrowia pacjenta. W sytuacji jawnego konfliktu między rodzicami dziecka/adolescenta, posiadającymi pełnię praw rodzicielskich, warto jednak uzyskać pisemną zgodę od obojga rodziców.
1.7.2. Prowadzenie dokumentacji medycznej
Standard 1
Realizacja każdego oddziaływania/świadczenia wobec pacjenta, bezpośredniego lub pośredniego (tj. spotkania edukacyjno-konsultacyjne) powinna zostać odnotowana w dokumentacji medycznej pacjenta.
Standard 2
Dokumentacja medyczna zawiera co najmniej:
(1) oznaczenie pacjenta, pozwalające na ustalenie jego tożsamości: (a) nazwisko i imię (imiona), (b) datę urodzenia, (c) oznaczenie płci, (d) adres miejsca zamieszkania, (e) numer PESEL, jeżeli został nadany, w przypadku noworodka ‒ numer PESEL matki, a w przypadku osób, które nie mają nadanego numeru PESEL ‒ rodzaj i numer dokumentu potwierdzającego tożsamość, (f) w przypadku, gdy pacjentem jest osoba małoletnia, całkowicie ubezwłasnowolniona lub niezdolna do świadomego wyrażenia zgody ‒ nazwisko i imię (imiona) przedstawiciela ustawowego oraz adres jego miejsca zamieszkania,
(2) oznaczenie podmiotu udzielającego świadczeń zdrowotnych ze wskazaniem komórki organizacyjnej, w której udzielono świadczeń zdrowotnych,
(3) opis stanu zdrowia pacjenta lub udzielonych mu świadczeń zdrowotnych,
(4) datę sporządzenia
(5) identyfikację osoby dokonującej wpisu do dokumentacji medycznej.
Standard 3
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez pacjenta. Upoważnienie powinno zawierać: (a) miejscowość i datę, (b) dane pacjenta (imię i nazwisko, adres zamieszkania, numer PESEL), (c) dane osoby upoważnionej (imię i nazwisko, adres zamieszkania, nr dowodu tożsamości), (d) wyraźny podpis pacjenta lub przedstawiciela ustawowego.
Standard 4
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów, kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu po wykorzystaniu). Wszystkie wytwory (np. rysunki dziecka), notatki dotyczące bezpośrednich wypowiedzi w trakcie wywiadu i obserwacji, wypełnione kwestionariusze, protokoły badań testowych są traktowane jako dane surowe (materiał źródłowy) i jako takie nie mieszczą się w pojęciu dokumentacji medycznej. Powinny być wydzielone i odpowiednio zabezpieczone w miejscu udzielania świadczeń (tj. w teczce pacjenta, w której jest wydzielona część z dokumentacją medyczną oraz część przeznaczona na dane surowe ‒ materiał źródłowy).
Standard 5
Podmiot udzielający świadczeń zdrowotnych przechowuje dokumentację medyczną przez 20 lat, licząc od końca roku kalendarzowego, w którym dokonano ostatniego wpisu, z wyjątkiem dokumentacji medycznej dotyczącej dzieci do ukończenia 2 r.ż., która jest przechowywana przez okres 22 lat.
Standard 6
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi w tym zakresie aktami prawnymi.
Standard 7
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie obowiązujących aktach prawnych.
1.8. Współpraca z podmiotami zewnętrznymi 1.8.1. Konsylia zewnętrzne
Rekomendacja 1
Istotnym elementem pracy PZP dla Dzieci i Młodzieży jest współpraca z innymi podmiotami realizującymi świadczenia opieki zdrowotnej w ramach I, II lub III poziomu referencyjnego. Realizacja współpracy odbywa się poprzez uczestnictwo w konsyliach zewnętrznych. Ich częstotliwość powinna odpowiadać realnym potrzebom świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być one realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Konsylium zewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej u innych świadczeniodawców. Spotkania te służą: (a) przekazaniu informacji istotnych dla procesu diagnostycznego, stworzenia konceptualizacji i planu oddziaływań, (b) uzgodnieniu lub uszczegółowieniu diagnozy, (c) uzgodnieniu lub uszczegółowieniu planu oddziaływań, (d) przekazaniu pacjenta pod opiekę ośrodka innego poziomu referencyjnego.
Rekomendacja 3
Konsylia mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na realizację konsyliów zewnętrznych pozyskiwać podczas przyjęcia pacjenta do ośrodka i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać o utrzymanie zasady poufności. Każde konsylium zewnętrzne należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
1.8.2. Sesje koordynacji
Rekomendacja 1
Istotnym elementem pracy PZP dla Dzieci i Młodzieży jest podjęcie wielowymiarowej współpracy z rozpoznanymi w danej społeczności lokalnej zasobami instytucjonalnymi i prowadzenie jej na rzecz pacjentów, zgodnie z kwalifikacjami i kompetencjami danych instytucji i zatrudnionych w nich osób. Realizacji tej współpracy służą sesje koordynacji. Ich częstotliwość powinna odpowiadać realnym potrzebom świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Sesje koordynacji to spotkania personelu udzielającego świadczeń opieki zdrowotnej w PZP dla Dzieci i Młodzieży z: (a) personelem innych podmiotów udzielających świadczeń opieki zdrowotnej, (b) zespołami podstawowej opieki zdrowotnej, (c) pielęgniarkami środowiska nauczania i wychowania lub higienistkami szkolnymi, (d) dyrektorami szkoły lub placówki oświatowej, nauczycielami, (e) osobami niebędącymi nauczycielami realizującymi zadania w zakresie wsparcia dzieci, uczniów i rodzin, (f) osobami udzielającymi pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (g) przedstawicielami zespołów kuratorskiej służby sądowej, (h) asystentami rodzinnymi i pracownikami socjalnymi w podmiotach pomocy społecznej. Ich celem jest podjęcie i realizowanie współpracy w zakresie koordynacji wsparcia dla dziecka/adolescenta, jego rodziny i otoczenia społecznego.
Rekomendacja 3
Sesje koordynacji mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na realizację sesji koordynacji pozyskiwać podczas przyjęcia pacjenta do ośrodka i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać o utrzymanie zasady poufności. Każdą sesję koordynacji należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
Rekomendacja 4
Koordynacja współpracy między jednostkami powinna uwzględniać specyfikę pracy danej instytucji, regulacje prawne oraz lokalne możliwości (zasoby). W celu nawiązania współpracy zaleca się podpisanie porozumienia, które będzie regulowało sposób i zakres współprowadzonych działań (zasady opisane w aktualnie obowiązujących przepisach). Porozumienie powinno zawierać: (a) dane stron, (b) zakres czasowy porozumienia, (c) obszary porozumienia, (d) obowiązki stron, (e) wskazanie osoby koordynatora, (f) klauzulę informacyjną RODO.
2.Organizacja pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży
2.1. Cele funkcjonowania oddziału dziennego
Cele i zadania Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) są ukierunkowane na udzielanie kompleksowej oraz interdyscyplinarnej pomocy w obszarze zdrowia psychicznego dzieci i młodzieży oraz ich rodzinom i otoczeniu. Ich działalność jest związana z:
Cele
Do celów szczegółowych Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży w II poziomie referencyjnym należy:
a. podejmowanie współpracy z Ośrodkami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego), Poradniami Zdrowia Psychicznego dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego) oraz Ośrodkami Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej (ośrodki III poziomu referencyjnego),
b. dokonywanie diagnozy lub rediagnozy (tj. oceny problemu zdrowotnego i dotychczasowego sposobu jego leczenia, w tym pogłębionej wieloaspektowej konceptualizacji, z uwzględnieniem szczegółowej oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych i obszarach funkcjonowania z wyjaśnieniem mechanizmów zaburzenia i narastania problemów, przegląd zastosowanych metod leczenia i sposobów ich wdrażania) w przypadku pacjentów, którzy pozostawali pod opieką ośrodków I poziomu referencyjnego lub Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) lub z uzasadnionych przyczyn nie mogli skorzystać ze świadczeń ww.
podmiotów,
c. opracowanie planu diagnostyczno-terapeutycznego i wdrożenie leczenia na podstawie sformułowanej diagnozy, w tym psychologicznej, wieloaspektowej konceptualizacji problemu pacjenta (z odwołaniem do modelu biopsychospołecznego) z uwzględnieniem oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów zaburzenia i narastania problemów,
d. kontynuacja oraz zależna od obrazu klinicznego aktywna adaptacja kompleksowego planu leczenia opracowanego w Ośrodku Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej (ośrodki III poziomu referencyjnego) w przypadku pacjentów niewymagających już całodobowej opieki i nadzoru (w rozumieniu całodobowej hospitalizacji), a wymagających nadal intensywnego leczenia i ze względu na obraz kliniczny, nasilenie objawów, niekwalifikujących się do leczenia w ramach II poziomu referencyjnego,
e. prowadzenie opieki psychiatrycznej, w tym leczenia farmakologicznego zaburzeń psychicznych, neurorozwojowych, emocjonalnych i behawioralnych wieku rozwojowego, zgodnie z obowiązującymi standardami, w czasie pobytu pacjenta w ośrodku,
f. umożliwienie dostępu do spójnego i skoordynowanego procesu leczenia, z uwzględnieniem oddziaływań o charakterze: wsparcia i pomocy psychologicznej, wsparcia psychospołecznego dla otoczenia pacjenta, psychoterapii indywidualnej, rodzinnej i grupowej, treningów umiejętności społecznych, treningów zastępowania agresji, warsztatów psychoedukacyjnych, terapii zajęciowej,
g. tworzenie warunków dla wsparcia rozwoju, osiągania kamieni milowych w rozwoju (w tym do prawidłowego rozwoju osobowości oraz podjęcie pomocy w zakresie wystąpienia nieprawidłowości w tym obszarze rozwojowym), identyfikacji zasobów oraz umiejętności efektywnej adaptacji do otoczenia i umiejętności interpersonalnych dziecka/adolescenta,
h. wzmacnianie naturalnych źródeł wsparcia (zasobów) w otoczeniu społecznym dziecka/adolescenta, i podejmowanie zindywidualizowanej współpracy ze środowiskiem pacjenta (m.in. inni specjaliści z jednostek ochrony zdrowia, jednostki oświatowe i placówki opiekuńczo-wychowawcze, służby publiczne, jednostki pomocy społecznej i pieczy zastępczej, zespoły kuratorskie).
2.2. Organizacja funkcjonowania oddziału dziennego
Standard 1
Oddział Dzienny Psychiatryczny dla Dzieci i Młodzieży funkcjonuje w formule pobytu diagnostycznego lub pobytu terapeutycznego. Realizacja świadczeń odbywa się przez 5 dni w tygodniu (od poniedziałku do piątku, z wyjątkiem dni wolnych od pracy i świąt).
Standard 2
Czas pobytu pacjenta w oddziale zależy od indywidualnych potrzeb i zaleceń specjalistów prowadzących leczenie i twa:
W szczególnych przypadkach, w sytuacji konieczności przedłużenia czasu pobytu pacjenta w oddziale (tj. po upływie czasu opisanego w Standardzie 2) niezbędne jest opracowanie szczegółowego uzasadnienia wyjaśniającego przyczyny podjęcia takiej decyzji.
W uzasadnieniu tym konieczne jest podanie następujących informacji:
(1) w przypadku pobytu diagnostycznego:
a. dotyczących rodzaju i sposobu zastosowania procedur diagnostycznych,
b. wyjaśnienia przyczyn braku ich skuteczności w prowadzonym procesie diagnozy w odniesieniu do danego przypadku pacjenta,
c. przedstawienie dalszego planu postępowania diagnostycznego w odniesieniu do danego przypadku pacjenta;
(2) w przypadku pobytu terapeutycznego:
a. dotyczących rodzaju i sposobu zastosowania procedur terapeutycznych,
b. wyjaśnienia przyczyn braku ich skuteczności w prowadzonym procesie terapeutycznym w odniesieniu do danego przypadku pacjenta, z uwzględnieniem
dokonanej konceptualizacji problemu,
c. przedstawienie dalszego planu postępowania terapeutycznego w odniesieniu do danego przypadku pacjenta, z uzasadnieniem potencjalnych korzyści z uwzględnieniem dokonanej konceptualizacji problemu.
Uzasadnienie to powinno zostać zawarte w dokumentacji medycznej pacjenta oraz przekazane do NFZ.
Standard 4
Docelowa grupa objęta opieką to dzieci przed rozpoczęciem realizacji obowiązku szkolnego, dzieci i młodzież objęci obowiązkiem szkolnym i obowiązkiem nauki oraz kształcący się w szkołach ponadpodstawowych ‒ do ich ukończenia, a także ich rodziny lub opiekunowie prawni i najbliższe otoczenie społeczne.
Standard 5
W Oddziale Dziennym Psychiatrycznym dla Dzieci i Młodzieży realizowane są:
1. oddziaływania koncentrujące się na dokonaniu oceny problemu zdrowotnego, w tym pogłębionej wieloaspektowej konceptualizacji, z wykorzystaniem obserwacji w bezpośrednim/indywidualnym badaniu, jak również obserwacji podczas zajęć w grupie rówieśniczej lub konsultacji rodzinnej (pobyt diagnostyczny) lub
(b) oddziaływania terapeutyczne o charakterze wsparcia i pomocy psychologicznej, wsparcia psychospołecznego dla otoczenia pacjenta, psychoterapii indywidualnej, rodzinnej i grupowej, treningów umiejętności społecznych, treningów zastępowania agresji, warsztatów psychoedukacyjnych, terapii zajęciowej (pobyt terapeutyczny).
Standard 6
W oddziale dziennym realizowane są świadczenia terapeutyczne z 5 grup oddziaływań:
a. Grupa 1: psychoterapia indywidualna lub porada konsultacyjno-edukacyjna (porada psychologiczna), w wymiarze co najmniej 1h na pacjenta w tygodniu na każde,
b. Grupa 2: psychoterapia grupowa lub warsztaty psychoedukacyjne lub trening umiejętności społecznych lub trening zastępowania agresji, w wymiarze co najmniej 3h w tygodniu na każde,
c. Grupa 3: spotkania edukacyjno-konsultacyjne rodziców (sesja wsparcia psychospołecznego dla rodzin) lub terapia rodzinna w wymiarze co najmniej 45 min na pacjenta w tygodniu, przy czym dopuszcza się realizację 2 spotkań łącznie co 2 tygodnie,
d. Grupa 4: terapia zajęciowa w wymiarze co najmniej 3h w tygodniu,
e. Grupa 5: spotkania społeczności.
Standard 7
Oddziaływania terapeutyczne są realizowane w oddziale dziennym co najmniej 3 godziny dziennie każdego dnia, przy czym obligatoryjnie w ciągu tygodnia musi zostać zrealizowane co najmniej jedno oddziaływanie z Grupy 1 i 4 oraz dwa oddziaływania z Grupy 2, oraz co najmniej dwa razy w miesiącu oddziaływanie z grupy 3. Odmowa udziału rodziców/opiekunów w spotkaniach edukacyjno-konsultacyjnych lub terapii rodzinnej powinna być udokumentowana (pisemne oświadczenie załączone do akt). Do 3 godzin oddziaływań w ciągu każdego dnia są zaliczane również zebrania społeczności.
Standard 8
W skład świadczeń wchodzą również świadczenia ujęte w planie diagnostyczno-terapeutycznym, w tym konsultacje specjalistyczne (pediatryczne, gastrologiczne, kardiologiczne, neurologiczne lub innych specjalności) oraz badania diagnostyczne (np. badania laboratoryjne, obrazowe, EKG, EEG i inne wymagane standardami diagnostycznymi) oraz regularna ocena stanu zdrowia i dodatkowe badania w zależności od aktualnych wytycznych dotyczących stosowanej farmakoterapii.
Standard 9
Przyjęcie do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży odbywa się w po uprzedniej kwalifikacji, w ramach tzw. konsultacji kwalifikacyjnej, przeprowadzonej przez lekarza lub psychologa. O szczegółowych zasadach dotyczących organizacji procesu kwalifikacji decyduje ordynator/kierownik oddziału.
Standard 10
W procesie kwalifikacji do przyjęcia do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży winno uwzględniać się:
a. w przypadku kwalifikacji na pobyt diagnostyczny: czy wyczerpano ścieżkę diagnostyki ambulatoryjnej w ramach ośrodków I poziomu referencyjnego lub PZP dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego)?; czy z uzasadnionych przyczyn nie skorzystano ze świadczeń ośrodków I poziomu referencyjnego lub PZP dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) (np. brak dostępności w bliskiej lokalizacji)?,
b. w przypadku kwalifikacji na pobyt terapeutyczny: czy wyczerpano możliwości terapeutyczne w ramach ośrodków I poziomu referencyjnego, PZP dla Dzieci i Młodzieży lub innych podmiotów leczniczych?; czy z uzasadnionych przyczyn nie skorzystano z oferty terapeutycznej ośrodków I poziomu referencyjnego, PZP dla Dzieci i Młodzieży (np. brak dostępności w bliskiej lokalizacji)?; czy stan zdrowia pacjenta jest na tyle stabilny (nasilenie objawów i zaburzenia funkcjonowania nie wymagają całodobowej opieki i nadzoru), że umożliwia leczenie w warunkach oddziału dziennego?; czy stan zdrowia pacjenta, w znaczeniu nasilenia objawów i zaburzenia funkcjonowania, uniemożliwia leczenie w warunkach ambulatoryjnych w ośrodkach poziomu referencyjnego lub PZP dla Dzieci i Młodzieży?
Proces kwalifikacji do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży może zakończyć się decyzją o przyjęciu pacjenta do oddziału (pobyt diagnostyczny lub pobyt terapeutyczny) lub decyzją odmowną.
Standard 11
W przypadku decyzji odmownej osoba prowadząca proces kwalifikacji jest zobowiązana do przedstawienia pacjentowi oraz jego rodzicom/opiekunom informacji o wynikach przeprowadzonej konsultacji i przyczynach odmowy, oraz zaleceniach i możliwościach dotyczących dalszego leczenia, a w razie wątpliwości udzielenia odpowiedzi na wszystkie zadawane pytania. Dobrą praktyką jest poinformowanie pacjenta oraz jego rodziców/opiekunów, gdzie znajdują się placówki udzielające zalecone świadczenia.
Standard 12
Opieka nad pacjentem przebywającym w oddziale dziennym jest opieką ciągłą, co oznacza, że przez cały czas pobytu w oddziale pacjent jest pod nadzorem personelu.
Standard 13
W ramach opieki w Oddziale Dziennym Psychiatrycznym dla Dzieci i Młodzieży pacjent ma zapewnione wyżywienie, podawanie leków (co najmniej w zakresie leczenia farmakologicznego zleconego w trakcie pobytu pacjenta w oddziale) oraz realizację obowiązku edukacyjnego.
Standard 14
Rekomenduje się, aby w przypadku prowadzenia farmakoterapii nadzór nad nim sprawował lekarz oddziału, a podczas pobytu w oddziale leki były wydawane przez personel pielęgniarski oddziału. Schemat farmakoterapii stosowanej w domu winien być przedstawiony (omówiony) i przekazany opiekunowi w formie wydruku (z zaznaczeniem, że nadzór nad przechowywaniem i wydaniem leku winna mieć osoba pełnoletnia).
Standard 15
W przypadku Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży, który nie znajduje się przy podmiocie leczniczym, zalecane jest podpisanie umowy z zewnętrznym laboratorium analiz medycznych, celem zapewnienia możliwości wykonywania badań laboratoryjnych oraz z innymi jednostkami na wykonywanie niezbędnych badań diagnostycznych (np. EKG, badania neuroobrazowe). W celu spełnienia minimalnych wymagań dotyczących miejsc pobrań materiału biologicznego oddział musi dysponować gabinetem zabiegowym.
Standard 16
Ośrodek jest zobowiązany do organizowania konsyliów i sesji koordynacji.
Standard 17
Oddziaływania prowadzone w ramach Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży powinny być poddawane regularnej superwizji grupowej.
Standard 18
W celu zapewnienia bezpieczeństwa wszystkim pacjentom oraz stworzenia klarownych zasad pobytu, w każdym Oddziale Dziennym Psychiatrycznym dla Dzieci i Młodzieży opracowany jest regulamin pobytu.
2.3. Funkcje i zadania poszczególnych członków personelu oddziału
Oddział Dzienny Psychiatryczny dla Dzieci i Młodzieży funkcjonuje opierając się na pracy multidyscyplinarnego zespołu posiadającego specjalistyczne doświadczenie w leczeniu złożonych problemów zdrowia psychicznego dzieci i młodzieży). Przeszkolenie personelu powinno zapewnić odpowiednią opiekę, leczenie i wsparcie pacjentom. Świadczeń w oddziale może również udzielać pod nadzorem personelu Oddziału personel zewnętrzny w ramach staży, zgodnie z obowiązującymi ścieżkami kształcenia.
Standard 1
W skład personelu w oddziale wchodzą:
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego,
e. kierowanie na niezbędne badanie psychologiczne,
f. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne.
3. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalenie rozpoznania nozologicznego, udział w tworzeniu konceptualizacji i planu oddziaływań uwzględniającego dostępne zasoby, podziału pracy,
b. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami/przedstawicielem ustawowym,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. udział w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy oraz wsparcia pacjenta i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizje terapeutyczne).
4. Prowadzenie oddziaływań leczniczych, terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie leczenia farmakologicznego zaburzeń psychicznych, zaburzeń emocjonalnych i behawioralnych zgodnie z obowiązującymi standardami,
b. prowadzenie obserwacji lekarskich, monitorowanie stanu psychicznego i somatycznego pacjenta, w tym pod kątem możliwych działań niepożądanych prowadzonego leczenia farmakologicznego,
c. ocena postępów leczenia, omawianie ich z pacjentem i jego rodzicami/opiekunami/przedstawicielem ustawowym,
d. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne,
e. wydanie zaleceń odnośnie do kontynuacji leczenia,
f. egzekwowanie zasad regulaminu oddziału,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne,
i. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla podmiotów zaangażowanych/związanych z leczeniem/wychowaniem dziecka/adolescenta.
5. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.2. Zadania i zakres obowiązków psychoterapeuty
1. Prowadzenie pogłębionego procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i iagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale,prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. w miarę możliwości i potrzeb prowadzenie diagnostyki psychologicznej (w przypadku psychoterapeutów będących psychologami), z wykorzystaniem standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do możliwości i potrzeb dziecka/adolescenta.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy oraz wsparcia pacjenta i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizje terapeutyczne).
3. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie psychoterapii, indywidualnej, relacyjnej rodzic‒dziecko, rodzinnej, grupowej, konsultacji rodzicielskich,
b. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
c. prowadzenie warsztatów psychoedukacyjnych,
d. prowadzenie treningów umiejętności społecznych,
e. prowadzenie treningów zastępowania agresji,
f. egzekwowanie zasad regulaminu oddziału,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.3. Zadania i zakres obowiązków psychologa:
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. prowadzenie diagnostyki psychologicznej, z wykorzystaniem standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do możliwości i potrzeb dziecka/adolescenta,
e. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla (a) rodziców/opiekunów, (b) podmiotów udzielających świadczeń opieki zdrowotnej z zakresu opieki psychiatrycznej i leczenia uzależnień, (c) zespołów podstawowej opieki zdrowotnej, (d) pielęgniarek środowiska nauczania i wychowania, (e) higienistek szkolnych, (f) nauczycieli, (g) osób udzielających pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (h) przedstawicieli zespołów kuratorskiej służby sądowej, (i) asystentów rodzinnych i pracowników socjalnych w podmiotach pomocy społecznej.
3. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. tworzenie konceptualizacji i planu oddziaływań, uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. przekazywanie planu postępowania pacjentowi lub jego opiekunom ustawowym,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
e. współtworzenie regulaminu funkcjonowania oddziału,
f. uczestniczenie w spotkaniach superwizyjnych (superwizje kliniczne oraz superwizje terapeutyczne).
4. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie porad konsultacyjno-edukacyjnych dla dziecka/adolescenta,
b. prowadzenie oddziaływań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
c. w razie potrzeby współprowadzenie wraz z psychoterapeutą psychoterapii grupowej,
d. prowadzenie warsztatów psychoedukacyjnych,
e. prowadzenie treningów umiejętności społecznych,
f. prowadzenie treningów zastępowania agresji,
g. egzekwowanie zasad regulaminu oddziału,
h. podejmowanie adekwatnych działań prawnych,
i. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne.
5. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.4. Zadania i zakres obowiązków osoby prowadzącej terapię zajęciową:
1. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego, uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
Standardy organizacyjne - II poziom
e. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
f. w razie potrzeby uczestniczenie w spotkaniach superwizyjnych (tj. superwizji terapeutycznej).
2. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie różnych form terapii zajęciowej,
b. współprowadzenie warsztatów psychoedukacyjnych,
c. współprowadzenie treningów umiejętności społecznych,
d. współprowadzenie treningów zastępowania agresji,
e. egzekwowanie zasad regulaminu oddziału.
3. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.5. Zadania i zakres obowiązków pielęgniarki/pielęgniarza:
1. Współudział w procesie diagnostycznym:
a. pobieranie materiału biologicznego do badań laboratoryjnych,
b. dokonywanie pomiarów parametrów życiowych (ciśnienia tętniczego, tętna, temperatury ciała itp.),
c. przeprowadzanie badania EKG (opcjonalnie, zgodnie z posiadanymi kwalifikacjami),
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
e. nawiązanie kontaktu z pacjentem i uzyskanie informacji na temat jego aktualnej kondycji psychicznej i fizycznej,
f. dokonanie niezbędnej oceny stanu pacjenta w kierunku postawienia diagnozy pielęgniarskiej.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
b. współtworzenie regulaminu funkcjonowania oddziału,
c. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
d. w razie potrzeby uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
e. w razie potrzeby uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji terapeutycznej).
3. Prowadzenie oddziaływań opiekuńczych, pielęgnacyjnych, terapeutycznych, profilaktycznych, edukacyjnych i rehabilitacyjnych:
a. podejmowanie opieki nad pacjentem w chwili przejęcia dziecka/adolescenta od jego opiekuna prawnego po zgłoszeniu się do oddziału, przekazywanie pod opiekę opiekuna prawnego podczas opuszczania oddziału,
b. zapewnienie ciągłości opieki nad pacjentem w czasie pobytu w oddziale,
c. zapewnienie wstępnego zabezpieczenia medycznego,
Standardy organizacyjne - II poziom
d. reagowanie na sytuacje trudne i zgłaszanie ich lekarzowi prowadzącemu oraz pozostałemu personelowi,
e. nadzór i koordynacja zadań związanych ze spożywaniem przez pacjentów posiłków w czasie pobytu w oddziale, w tym posiadanie wiedzy na temat zalecanej przez lekarza diety, zachęcanie do spożywania posiłków, w razie potrzeby monitorowanie spożywania posiłków, nadzór nad pacjentami podczas posiłków,
f. egzekwowanie zasad regulaminu oddziału,
g. w razie potrzeby podawanie leków oraz obserwowanie zachowania i samopoczucia pacjenta po przyjęciu leków,
h. w razie potrzeby wykonywanie opatrunków,
i. prowadzenie psychoedukacji pacjentów z zaburzeniami psychicznymi i uzależnieniami oraz ich rodzin, przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/ukończyli kurs specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie pielęgniarstwa psychiatrycznego, lub posiadają tytuł specjalisty w dziedzinie pielęgniarstwa psychiatrycznego, lub posiadają tytuł magistra pielęgniarstwa, we współpracy z innymi członkami zespołu terapeutycznego,
j. realizowanie świadczeń rehabilitacyjnych obejmujących rehabilitację pacjentów z zaburzeniami psychicznymi przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/ukończyli kurs specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie pielęgniarstwa psychiatrycznego, lub posiadają tytuł specjalisty w dziedzinie pielęgniarstwa, jeżeli program kursu lub specjalizacji obejmowały treści kształcenia z tego zakresu, lub posiadają tytuł magistra pielęgniarstwa we współpracy z innymi członkami zespołu terapeutycznego.
4. Prowadzenie dokumentacji medycznej ze szczególnym uwzględnieniem:
a. sporządzania obserwacji dotyczących pacjentów w raportach pielęgniarskich (obserwacja odnośnie do każdego pacjenta z każdego dnia pobytu),
b. sprawdzania karty zleceń lekarskich i potwierdzania wykonanych zleceń w czasie pobytu pacjenta na oddziale.
Pielęgniarka/pielęgniarz prowadzi kartę indywidualnej opieki pielęgniarskiej, a w razie potrzeby w karcie informacyjnej z leczenia szpitalnego zawiera dane dotyczące pielęgnowania.
2.4. Współpraca wewnętrzna zespołu
Standard 1
Działanie Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży jest ukierunkowane na udzielanie kompleksowej oraz interdyscyplinarnej pomocy w obszarze zdrowia psychicznego, dlatego też istotnym elementem ich funkcjonowania jest współpraca w ramach zespołu.
Standard 2
Role każdego z członków zespołu mają równą rangę w procesie diagnozy i prowadzenia leczenia oraz są współuzupełniające; każdy z członków zespołu ma do zrealizowania zadania przypisane specyficznie do pełnionych przez siebie w zespole funkcji oraz wspólne z innymi członkami zespołu.
Standard 3
Współpraca w zespole jest podstawową zasadą funkcjonowania Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży oraz jest szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu informacji istotnych dla stworzenia konceptualizacji i planu postępowania, (b) wspólnego ustalania rodzaju i zakresu oddziaływań oraz podziału pracy, (c) wzajemnego przekazywania sobie wszystkich nowych informacji, istotnych z punktu widzenia dokonanej konceptualizacji i prowadzonego leczenia.
Standard 4
Realizacja współpracy odbywa się przede wszystkim poprzez uczestnictwo w konsyliach wewnętrznych, również z wykorzystaniem systemów teleinformatycznych. Rekomendowane jest, aby konsylium wewnętrzne odbywało się co najmniej raz w tygodniu. Konsylium wewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej w ramach wewnętrznej struktury podmiotu. Spotkania te służą: (a) ustaleniu lekarza prowadzącego, (b) omówieniu diagnozy i konceptualizacji oraz planu postępowania wobec pacjentów rozpoczynających pobyt na oddziale, (c) wyznaczeniu osób do realizacji planu oddziaływań, (d) omówieniu wątpliwości i trudności w kwestii już prowadzonych oddziaływań, (e) podsumowaniu i ewaluacji pobytu pacjenta w oddziale. Każde konsylium wewnętrzne należy odnotować w historii choroby dziecka/adolescenta, którego ona dotyczyła.
2.5. Wsparcie merytoryczne i superwizje
Standard 1
Oddziaływania prowadzone w ramach Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży, w tym proces diagnozy psychologicznej oraz proces terapii powinny być poddawane regularnej superwizji, tj. superwizji klinicznej oraz superwizji terapeutycznej.
Rekomendacja 1
Rekomenduje się, by wszyscy pracownicy ośrodka stale dążyli do doskonalenia i podnoszenia swoich kwalifikacji i kompetencji zawodowych.
Rekomendacja 2
Rekomenduje się, by ośrodek organizował superwizję zespołu, która daje możliwość przepracowywania procesów powstających w grupie pracowników w związku z wykonywaną pracą i które to procesy wtórnie na tę pracę mogą w negatywny sposób wpływać.
Standard 2
Superwizja kliniczna (tj. procesu diagnostycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) procesu konceptualizacji zgłaszanego problemu, (b) doboru właściwych narzędzi diagnostycznych do weryfikacji postawionych hipotez na temat problematyki lub aktualnego funkcjonowania dziecka/adolescenta, (c) interpretacji wyników procesu diagnostycznego, w kontekście indywidualnym i środowiskowym dziecka/adolescenta, (d) określenia profilu potrzebnego wsparcia w odniesieniu do uzyskanych wyników postępowania diagnostycznego. Superwizja kliniczna jest superwizją indywidualną, w której uczestniczy psycholog, realizowaną przez specjalistę w dziedzinie psychologii klinicznej lub psychologa z min. 5-letnim doświadczeniem klinicznym, bez udziału pacjenta.
Rekomendacja 1
Rekomenduje się, by psycholodzy zaangażowani w proces diagnostyczny swoją pracę poddawali indywidualnej superwizji klinicznej, z częstotliwością uzależnioną od potrzeb.
Standard 3
Superwizja terapeutyczna (tj. procesu psychoterapeutycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) konceptualizacji mechanizmów trudności dziecka/adolescenta w kontekście zaleceń, stanowiących efekt postępowania diagnostycznego, (b) rozumienia mechanizmów relacji terapeutycznej z dzieckiem/ adolescentem lub jego otoczeniem, (c) planowania, wdrażania i ewaluacji interwencji terapeutycznych, (d) współpracy zespołu terapeutycznego w procesie leczenia dziecka/adolescenta. Superwizja procesu terapeutycznego jest prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych (zgodnie z definicją regulowaną przez odrębne przepisy). Superwizja powinna odbywać się przynajmniej 12 razy w roku, w formie grupowej dla całego zespołu. W przypadku realizowania tego obowiązku na poziomie minimalnym częstotliwość superwizji w jednym miesiącu nie może być wyższa niż 2.
Rekomendacja 1
Rekomenduje się, by superwizja procesu terapeutycznego pacjentów w wieku rozwojowym była prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta, posiadającą doświadczenie w prowadzeniu superwizji procesów psychoterapeutycznych dzieci i młodzieży.
Rekomendacja 2
Rekomenduje się, by psychoterapeuci prowadzący psychoterapię dziecka/adolescenta swoją pracę poddawali indywidualnej superwizji terapeutycznej, realizowanej przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych, bez udziału pacjenta z częstotliwością uzależnioną od potrzeb.
Standard 4
Superwizja może być przeprowadzona z wykorzystaniem narzędzi teleinformatycznych. Każdą superwizję należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
Standard 5
Członek zespołu (superwizant) jest zobowiązany do poinformowania pacjenta o możliwości superwizowania jego procesu diagnostycznego/terapeutycznego u superwizora. Ujawnienie faktu i osoby superwizora następuje w odpowiedzi na pytanie ze strony pacjenta lub jego opiekunów prawnych.
2.1. Cele funkcjonowania oddziału dziennego
Cele i zadania Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) są ukierunkowane na udzielanie kompleksowej oraz interdyscyplinarnej pomocy w obszarze zdrowia psychicznego dzieci i młodzieży oraz ich rodzinom i otoczeniu. Ich działalność jest związana z:
- prowadzeniem zintensyfikowanych świadczeń z zakresu opieki psychiatryczno-psychologiczno-psychoterapeutycznej dla dzieci i młodzieży oraz ich rodzin, stanowiących uzupełnienie oferty świadczeń realizowanych w Ośrodkach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego),
- uzupełnieniem oferty świadczeń realizowanych w Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży (Ośrodek II poziomu referencyjnego) lub Ośrodkach Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży (OWCOP) (III poziom referencyjny), będąc alternatywą lub kontynuacją całodobowej hospitalizacji pacjentów wymagających intensywnej diagnostyki, leczenia, a nie wymagających całodobowej opieki/nadzoru.
Cele
Do celów szczegółowych Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży w II poziomie referencyjnym należy:
a. podejmowanie współpracy z Ośrodkami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołami Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu referencyjnego), Poradniami Zdrowia Psychicznego dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego) oraz Ośrodkami Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej (ośrodki III poziomu referencyjnego),
b. dokonywanie diagnozy lub rediagnozy (tj. oceny problemu zdrowotnego i dotychczasowego sposobu jego leczenia, w tym pogłębionej wieloaspektowej konceptualizacji, z uwzględnieniem szczegółowej oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych i obszarach funkcjonowania z wyjaśnieniem mechanizmów zaburzenia i narastania problemów, przegląd zastosowanych metod leczenia i sposobów ich wdrażania) w przypadku pacjentów, którzy pozostawali pod opieką ośrodków I poziomu referencyjnego lub Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) lub z uzasadnionych przyczyn nie mogli skorzystać ze świadczeń ww.
podmiotów,
c. opracowanie planu diagnostyczno-terapeutycznego i wdrożenie leczenia na podstawie sformułowanej diagnozy, w tym psychologicznej, wieloaspektowej konceptualizacji problemu pacjenta (z odwołaniem do modelu biopsychospołecznego) z uwzględnieniem oceny funkcjonowania dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów zaburzenia i narastania problemów,
d. kontynuacja oraz zależna od obrazu klinicznego aktywna adaptacja kompleksowego planu leczenia opracowanego w Ośrodku Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej (ośrodki III poziomu referencyjnego) w przypadku pacjentów niewymagających już całodobowej opieki i nadzoru (w rozumieniu całodobowej hospitalizacji), a wymagających nadal intensywnego leczenia i ze względu na obraz kliniczny, nasilenie objawów, niekwalifikujących się do leczenia w ramach II poziomu referencyjnego,
e. prowadzenie opieki psychiatrycznej, w tym leczenia farmakologicznego zaburzeń psychicznych, neurorozwojowych, emocjonalnych i behawioralnych wieku rozwojowego, zgodnie z obowiązującymi standardami, w czasie pobytu pacjenta w ośrodku,
f. umożliwienie dostępu do spójnego i skoordynowanego procesu leczenia, z uwzględnieniem oddziaływań o charakterze: wsparcia i pomocy psychologicznej, wsparcia psychospołecznego dla otoczenia pacjenta, psychoterapii indywidualnej, rodzinnej i grupowej, treningów umiejętności społecznych, treningów zastępowania agresji, warsztatów psychoedukacyjnych, terapii zajęciowej,
g. tworzenie warunków dla wsparcia rozwoju, osiągania kamieni milowych w rozwoju (w tym do prawidłowego rozwoju osobowości oraz podjęcie pomocy w zakresie wystąpienia nieprawidłowości w tym obszarze rozwojowym), identyfikacji zasobów oraz umiejętności efektywnej adaptacji do otoczenia i umiejętności interpersonalnych dziecka/adolescenta,
h. wzmacnianie naturalnych źródeł wsparcia (zasobów) w otoczeniu społecznym dziecka/adolescenta, i podejmowanie zindywidualizowanej współpracy ze środowiskiem pacjenta (m.in. inni specjaliści z jednostek ochrony zdrowia, jednostki oświatowe i placówki opiekuńczo-wychowawcze, służby publiczne, jednostki pomocy społecznej i pieczy zastępczej, zespoły kuratorskie).
2.2. Organizacja funkcjonowania oddziału dziennego
Standard 1
Oddział Dzienny Psychiatryczny dla Dzieci i Młodzieży funkcjonuje w formule pobytu diagnostycznego lub pobytu terapeutycznego. Realizacja świadczeń odbywa się przez 5 dni w tygodniu (od poniedziałku do piątku, z wyjątkiem dni wolnych od pracy i świąt).
Standard 2
Czas pobytu pacjenta w oddziale zależy od indywidualnych potrzeb i zaleceń specjalistów prowadzących leczenie i twa:
- w przypadku pobytu diagnostycznego nie dłużej niż 6 tygodni (tj. 30 dni roboczych),
- w przypadku pobytu terapeutycznego nie dłużej niż 1 rok (tj. 217 dni roboczych).
W szczególnych przypadkach, w sytuacji konieczności przedłużenia czasu pobytu pacjenta w oddziale (tj. po upływie czasu opisanego w Standardzie 2) niezbędne jest opracowanie szczegółowego uzasadnienia wyjaśniającego przyczyny podjęcia takiej decyzji.
W uzasadnieniu tym konieczne jest podanie następujących informacji:
(1) w przypadku pobytu diagnostycznego:
a. dotyczących rodzaju i sposobu zastosowania procedur diagnostycznych,
b. wyjaśnienia przyczyn braku ich skuteczności w prowadzonym procesie diagnozy w odniesieniu do danego przypadku pacjenta,
c. przedstawienie dalszego planu postępowania diagnostycznego w odniesieniu do danego przypadku pacjenta;
(2) w przypadku pobytu terapeutycznego:
a. dotyczących rodzaju i sposobu zastosowania procedur terapeutycznych,
b. wyjaśnienia przyczyn braku ich skuteczności w prowadzonym procesie terapeutycznym w odniesieniu do danego przypadku pacjenta, z uwzględnieniem
dokonanej konceptualizacji problemu,
c. przedstawienie dalszego planu postępowania terapeutycznego w odniesieniu do danego przypadku pacjenta, z uzasadnieniem potencjalnych korzyści z uwzględnieniem dokonanej konceptualizacji problemu.
Uzasadnienie to powinno zostać zawarte w dokumentacji medycznej pacjenta oraz przekazane do NFZ.
Standard 4
Docelowa grupa objęta opieką to dzieci przed rozpoczęciem realizacji obowiązku szkolnego, dzieci i młodzież objęci obowiązkiem szkolnym i obowiązkiem nauki oraz kształcący się w szkołach ponadpodstawowych ‒ do ich ukończenia, a także ich rodziny lub opiekunowie prawni i najbliższe otoczenie społeczne.
Standard 5
W Oddziale Dziennym Psychiatrycznym dla Dzieci i Młodzieży realizowane są:
1. oddziaływania koncentrujące się na dokonaniu oceny problemu zdrowotnego, w tym pogłębionej wieloaspektowej konceptualizacji, z wykorzystaniem obserwacji w bezpośrednim/indywidualnym badaniu, jak również obserwacji podczas zajęć w grupie rówieśniczej lub konsultacji rodzinnej (pobyt diagnostyczny) lub
(b) oddziaływania terapeutyczne o charakterze wsparcia i pomocy psychologicznej, wsparcia psychospołecznego dla otoczenia pacjenta, psychoterapii indywidualnej, rodzinnej i grupowej, treningów umiejętności społecznych, treningów zastępowania agresji, warsztatów psychoedukacyjnych, terapii zajęciowej (pobyt terapeutyczny).
Standard 6
W oddziale dziennym realizowane są świadczenia terapeutyczne z 5 grup oddziaływań:
a. Grupa 1: psychoterapia indywidualna lub porada konsultacyjno-edukacyjna (porada psychologiczna), w wymiarze co najmniej 1h na pacjenta w tygodniu na każde,
b. Grupa 2: psychoterapia grupowa lub warsztaty psychoedukacyjne lub trening umiejętności społecznych lub trening zastępowania agresji, w wymiarze co najmniej 3h w tygodniu na każde,
c. Grupa 3: spotkania edukacyjno-konsultacyjne rodziców (sesja wsparcia psychospołecznego dla rodzin) lub terapia rodzinna w wymiarze co najmniej 45 min na pacjenta w tygodniu, przy czym dopuszcza się realizację 2 spotkań łącznie co 2 tygodnie,
d. Grupa 4: terapia zajęciowa w wymiarze co najmniej 3h w tygodniu,
e. Grupa 5: spotkania społeczności.
Standard 7
Oddziaływania terapeutyczne są realizowane w oddziale dziennym co najmniej 3 godziny dziennie każdego dnia, przy czym obligatoryjnie w ciągu tygodnia musi zostać zrealizowane co najmniej jedno oddziaływanie z Grupy 1 i 4 oraz dwa oddziaływania z Grupy 2, oraz co najmniej dwa razy w miesiącu oddziaływanie z grupy 3. Odmowa udziału rodziców/opiekunów w spotkaniach edukacyjno-konsultacyjnych lub terapii rodzinnej powinna być udokumentowana (pisemne oświadczenie załączone do akt). Do 3 godzin oddziaływań w ciągu każdego dnia są zaliczane również zebrania społeczności.
Standard 8
W skład świadczeń wchodzą również świadczenia ujęte w planie diagnostyczno-terapeutycznym, w tym konsultacje specjalistyczne (pediatryczne, gastrologiczne, kardiologiczne, neurologiczne lub innych specjalności) oraz badania diagnostyczne (np. badania laboratoryjne, obrazowe, EKG, EEG i inne wymagane standardami diagnostycznymi) oraz regularna ocena stanu zdrowia i dodatkowe badania w zależności od aktualnych wytycznych dotyczących stosowanej farmakoterapii.
Standard 9
Przyjęcie do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży odbywa się w po uprzedniej kwalifikacji, w ramach tzw. konsultacji kwalifikacyjnej, przeprowadzonej przez lekarza lub psychologa. O szczegółowych zasadach dotyczących organizacji procesu kwalifikacji decyduje ordynator/kierownik oddziału.
Standard 10
W procesie kwalifikacji do przyjęcia do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży winno uwzględniać się:
a. w przypadku kwalifikacji na pobyt diagnostyczny: czy wyczerpano ścieżkę diagnostyki ambulatoryjnej w ramach ośrodków I poziomu referencyjnego lub PZP dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego)?; czy z uzasadnionych przyczyn nie skorzystano ze świadczeń ośrodków I poziomu referencyjnego lub PZP dla Dzieci i Młodzieży (ośrodek II poziomu referencyjnego) (np. brak dostępności w bliskiej lokalizacji)?,
b. w przypadku kwalifikacji na pobyt terapeutyczny: czy wyczerpano możliwości terapeutyczne w ramach ośrodków I poziomu referencyjnego, PZP dla Dzieci i Młodzieży lub innych podmiotów leczniczych?; czy z uzasadnionych przyczyn nie skorzystano z oferty terapeutycznej ośrodków I poziomu referencyjnego, PZP dla Dzieci i Młodzieży (np. brak dostępności w bliskiej lokalizacji)?; czy stan zdrowia pacjenta jest na tyle stabilny (nasilenie objawów i zaburzenia funkcjonowania nie wymagają całodobowej opieki i nadzoru), że umożliwia leczenie w warunkach oddziału dziennego?; czy stan zdrowia pacjenta, w znaczeniu nasilenia objawów i zaburzenia funkcjonowania, uniemożliwia leczenie w warunkach ambulatoryjnych w ośrodkach poziomu referencyjnego lub PZP dla Dzieci i Młodzieży?
Proces kwalifikacji do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży może zakończyć się decyzją o przyjęciu pacjenta do oddziału (pobyt diagnostyczny lub pobyt terapeutyczny) lub decyzją odmowną.
Standard 11
W przypadku decyzji odmownej osoba prowadząca proces kwalifikacji jest zobowiązana do przedstawienia pacjentowi oraz jego rodzicom/opiekunom informacji o wynikach przeprowadzonej konsultacji i przyczynach odmowy, oraz zaleceniach i możliwościach dotyczących dalszego leczenia, a w razie wątpliwości udzielenia odpowiedzi na wszystkie zadawane pytania. Dobrą praktyką jest poinformowanie pacjenta oraz jego rodziców/opiekunów, gdzie znajdują się placówki udzielające zalecone świadczenia.
Standard 12
Opieka nad pacjentem przebywającym w oddziale dziennym jest opieką ciągłą, co oznacza, że przez cały czas pobytu w oddziale pacjent jest pod nadzorem personelu.
Standard 13
W ramach opieki w Oddziale Dziennym Psychiatrycznym dla Dzieci i Młodzieży pacjent ma zapewnione wyżywienie, podawanie leków (co najmniej w zakresie leczenia farmakologicznego zleconego w trakcie pobytu pacjenta w oddziale) oraz realizację obowiązku edukacyjnego.
Standard 14
Rekomenduje się, aby w przypadku prowadzenia farmakoterapii nadzór nad nim sprawował lekarz oddziału, a podczas pobytu w oddziale leki były wydawane przez personel pielęgniarski oddziału. Schemat farmakoterapii stosowanej w domu winien być przedstawiony (omówiony) i przekazany opiekunowi w formie wydruku (z zaznaczeniem, że nadzór nad przechowywaniem i wydaniem leku winna mieć osoba pełnoletnia).
Standard 15
W przypadku Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży, który nie znajduje się przy podmiocie leczniczym, zalecane jest podpisanie umowy z zewnętrznym laboratorium analiz medycznych, celem zapewnienia możliwości wykonywania badań laboratoryjnych oraz z innymi jednostkami na wykonywanie niezbędnych badań diagnostycznych (np. EKG, badania neuroobrazowe). W celu spełnienia minimalnych wymagań dotyczących miejsc pobrań materiału biologicznego oddział musi dysponować gabinetem zabiegowym.
Standard 16
Ośrodek jest zobowiązany do organizowania konsyliów i sesji koordynacji.
Standard 17
Oddziaływania prowadzone w ramach Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży powinny być poddawane regularnej superwizji grupowej.
Standard 18
W celu zapewnienia bezpieczeństwa wszystkim pacjentom oraz stworzenia klarownych zasad pobytu, w każdym Oddziale Dziennym Psychiatrycznym dla Dzieci i Młodzieży opracowany jest regulamin pobytu.
2.3. Funkcje i zadania poszczególnych członków personelu oddziału
Oddział Dzienny Psychiatryczny dla Dzieci i Młodzieży funkcjonuje opierając się na pracy multidyscyplinarnego zespołu posiadającego specjalistyczne doświadczenie w leczeniu złożonych problemów zdrowia psychicznego dzieci i młodzieży). Przeszkolenie personelu powinno zapewnić odpowiednią opiekę, leczenie i wsparcie pacjentom. Świadczeń w oddziale może również udzielać pod nadzorem personelu Oddziału personel zewnętrzny w ramach staży, zgodnie z obowiązującymi ścieżkami kształcenia.
Standard 1
W skład personelu w oddziale wchodzą:
- lekarz (specjalista w dziedzinie psychiatrii dzieci i młodzieży, lub lekarz specjalista psychiatrii, lub lekarz w trakcie specjalizacji z psychiatrii dzieci i młodzieży, lub lekarz ze specjalizacją pierwszego stopnia z psychiatrii dzieci i młodzieży),
- psychoterapeuta (specjalista w dziedzinie psychoterapii dzieci i młodzieży lub osoba posiadająca decyzję ministra właściwego do spraw zdrowia o uznaniu dorobku naukowego lub zawodowego za równoważny ze zrealizowaniem programu szkolenia specjalizacyjnego w tej dziedzinie, zgodnie z art. 28 ust. 1 ustawy z dnia 24 lutego 2017 r. o uzyskiwaniu tytułu specjalisty w dziedzinach mających zastosowanie w ochronie zdrowia (Dz. U. z 2021 r. poz. 1297), lub osoba w trakcie specjalizacji w dziedzinie psychoterapii dzieci i młodzieży, lub osoba posiadająca certyfikat psychoterapeuty, lub osoba ubiegająca się o otrzymanie certyfikatu psychoterapeuty),
- psycholog (specjalista w dziedzinie psychologii klinicznej, lub psycholog w trakcie specjalizacji w dziedzinie psychologii klinicznej, lub psycholog z udokumentowanym doświadczeniem w pracy klinicznej z dziećmi i młodzieżą, jeśli ośrodek nie jest w stanie zatrudnić psychoterapeuty w wystarczającym wymiarze godzinowym),
- osoba prowadząca terapię zajęciową,
- pielęgniarz/pielęgniarka.
- Prowadzenie konsultacji kwalifikacyjnych.
- Prowadzenie procesu diagnostycznego, w tym:
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego,
e. kierowanie na niezbędne badanie psychologiczne,
f. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne.
3. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalenie rozpoznania nozologicznego, udział w tworzeniu konceptualizacji i planu oddziaływań uwzględniającego dostępne zasoby, podziału pracy,
b. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami/przedstawicielem ustawowym,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. udział w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy oraz wsparcia pacjenta i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizje terapeutyczne).
4. Prowadzenie oddziaływań leczniczych, terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie leczenia farmakologicznego zaburzeń psychicznych, zaburzeń emocjonalnych i behawioralnych zgodnie z obowiązującymi standardami,
b. prowadzenie obserwacji lekarskich, monitorowanie stanu psychicznego i somatycznego pacjenta, w tym pod kątem możliwych działań niepożądanych prowadzonego leczenia farmakologicznego,
c. ocena postępów leczenia, omawianie ich z pacjentem i jego rodzicami/opiekunami/przedstawicielem ustawowym,
d. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne,
e. wydanie zaleceń odnośnie do kontynuacji leczenia,
f. egzekwowanie zasad regulaminu oddziału,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne,
i. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla podmiotów zaangażowanych/związanych z leczeniem/wychowaniem dziecka/adolescenta.
5. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.2. Zadania i zakres obowiązków psychoterapeuty
1. Prowadzenie pogłębionego procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i iagnostycznego z rodzicami/opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale,prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. w miarę możliwości i potrzeb prowadzenie diagnostyki psychologicznej (w przypadku psychoterapeutów będących psychologami), z wykorzystaniem standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do możliwości i potrzeb dziecka/adolescenta.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy oraz wsparcia pacjenta i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizje terapeutyczne).
3. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie psychoterapii, indywidualnej, relacyjnej rodzic‒dziecko, rodzinnej, grupowej, konsultacji rodzicielskich,
b. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
c. prowadzenie warsztatów psychoedukacyjnych,
d. prowadzenie treningów umiejętności społecznych,
e. prowadzenie treningów zastępowania agresji,
f. egzekwowanie zasad regulaminu oddziału,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.3. Zadania i zakres obowiązków psychologa:
- Prowadzenie konsultacji kwalifikacyjnych.
- Prowadzenie pogłębionego procesu diagnostycznego, w tym:
b. prowadzenie obserwacji zachowania dziecka/adolescenta w gabinecie i w oddziale, prowadzenie obserwacji relacji dziecka/adolescenta z rodzicami/opiekunami, rodzeństwem,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia kuratora, wyroki sądowe itd.),
d. prowadzenie diagnostyki psychologicznej, z wykorzystaniem standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do możliwości i potrzeb dziecka/adolescenta,
e. przygotowywanie pisemnych informacji o stanie zdrowia dziecka/adolescenta, w tym dotyczących zakresu koniecznych dostosowań, zaleceń terapeutycznych oraz profilaktycznych dla (a) rodziców/opiekunów, (b) podmiotów udzielających świadczeń opieki zdrowotnej z zakresu opieki psychiatrycznej i leczenia uzależnień, (c) zespołów podstawowej opieki zdrowotnej, (d) pielęgniarek środowiska nauczania i wychowania, (e) higienistek szkolnych, (f) nauczycieli, (g) osób udzielających pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (h) przedstawicieli zespołów kuratorskiej służby sądowej, (i) asystentów rodzinnych i pracowników socjalnych w podmiotach pomocy społecznej.
3. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. tworzenie konceptualizacji i planu oddziaływań, uwzględniającego dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. przekazywanie planu postępowania pacjentowi lub jego opiekunom ustawowym,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
e. współtworzenie regulaminu funkcjonowania oddziału,
f. uczestniczenie w spotkaniach superwizyjnych (superwizje kliniczne oraz superwizje terapeutyczne).
4. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych, interwencji środowiskowych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie porad konsultacyjno-edukacyjnych dla dziecka/adolescenta,
b. prowadzenie oddziaływań edukacyjno-konsultacyjnych związanych ze wsparciem psychospołecznym,
c. w razie potrzeby współprowadzenie wraz z psychoterapeutą psychoterapii grupowej,
d. prowadzenie warsztatów psychoedukacyjnych,
e. prowadzenie treningów umiejętności społecznych,
f. prowadzenie treningów zastępowania agresji,
g. egzekwowanie zasad regulaminu oddziału,
h. podejmowanie adekwatnych działań prawnych,
i. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje pomocowe, instytucje prawne.
5. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.4. Zadania i zakres obowiązków osoby prowadzącej terapię zajęciową:
1. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego, uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
Standardy organizacyjne - II poziom
e. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
f. w razie potrzeby uczestniczenie w spotkaniach superwizyjnych (tj. superwizji terapeutycznej).
2. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie różnych form terapii zajęciowej,
b. współprowadzenie warsztatów psychoedukacyjnych,
c. współprowadzenie treningów umiejętności społecznych,
d. współprowadzenie treningów zastępowania agresji,
e. egzekwowanie zasad regulaminu oddziału.
3. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
2.3.5. Zadania i zakres obowiązków pielęgniarki/pielęgniarza:
1. Współudział w procesie diagnostycznym:
a. pobieranie materiału biologicznego do badań laboratoryjnych,
b. dokonywanie pomiarów parametrów życiowych (ciśnienia tętniczego, tętna, temperatury ciała itp.),
c. przeprowadzanie badania EKG (opcjonalnie, zgodnie z posiadanymi kwalifikacjami),
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
e. nawiązanie kontaktu z pacjentem i uzyskanie informacji na temat jego aktualnej kondycji psychicznej i fizycznej,
f. dokonanie niezbędnej oceny stanu pacjenta w kierunku postawienia diagnozy pielęgniarskiej.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
b. współtworzenie regulaminu funkcjonowania oddziału,
c. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
d. w razie potrzeby uczestniczenie w konsyliach wewnętrznych i zewnętrznych, sesjach koordynacji oraz współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta, i jego otoczenia,
e. w razie potrzeby uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji terapeutycznej).
3. Prowadzenie oddziaływań opiekuńczych, pielęgnacyjnych, terapeutycznych, profilaktycznych, edukacyjnych i rehabilitacyjnych:
a. podejmowanie opieki nad pacjentem w chwili przejęcia dziecka/adolescenta od jego opiekuna prawnego po zgłoszeniu się do oddziału, przekazywanie pod opiekę opiekuna prawnego podczas opuszczania oddziału,
b. zapewnienie ciągłości opieki nad pacjentem w czasie pobytu w oddziale,
c. zapewnienie wstępnego zabezpieczenia medycznego,
Standardy organizacyjne - II poziom
d. reagowanie na sytuacje trudne i zgłaszanie ich lekarzowi prowadzącemu oraz pozostałemu personelowi,
e. nadzór i koordynacja zadań związanych ze spożywaniem przez pacjentów posiłków w czasie pobytu w oddziale, w tym posiadanie wiedzy na temat zalecanej przez lekarza diety, zachęcanie do spożywania posiłków, w razie potrzeby monitorowanie spożywania posiłków, nadzór nad pacjentami podczas posiłków,
f. egzekwowanie zasad regulaminu oddziału,
g. w razie potrzeby podawanie leków oraz obserwowanie zachowania i samopoczucia pacjenta po przyjęciu leków,
h. w razie potrzeby wykonywanie opatrunków,
i. prowadzenie psychoedukacji pacjentów z zaburzeniami psychicznymi i uzależnieniami oraz ich rodzin, przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/ukończyli kurs specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie pielęgniarstwa psychiatrycznego, lub posiadają tytuł specjalisty w dziedzinie pielęgniarstwa psychiatrycznego, lub posiadają tytuł magistra pielęgniarstwa, we współpracy z innymi członkami zespołu terapeutycznego,
j. realizowanie świadczeń rehabilitacyjnych obejmujących rehabilitację pacjentów z zaburzeniami psychicznymi przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/ukończyli kurs specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie pielęgniarstwa psychiatrycznego, lub posiadają tytuł specjalisty w dziedzinie pielęgniarstwa, jeżeli program kursu lub specjalizacji obejmowały treści kształcenia z tego zakresu, lub posiadają tytuł magistra pielęgniarstwa we współpracy z innymi członkami zespołu terapeutycznego.
4. Prowadzenie dokumentacji medycznej ze szczególnym uwzględnieniem:
a. sporządzania obserwacji dotyczących pacjentów w raportach pielęgniarskich (obserwacja odnośnie do każdego pacjenta z każdego dnia pobytu),
b. sprawdzania karty zleceń lekarskich i potwierdzania wykonanych zleceń w czasie pobytu pacjenta na oddziale.
Pielęgniarka/pielęgniarz prowadzi kartę indywidualnej opieki pielęgniarskiej, a w razie potrzeby w karcie informacyjnej z leczenia szpitalnego zawiera dane dotyczące pielęgnowania.
2.4. Współpraca wewnętrzna zespołu
Standard 1
Działanie Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży jest ukierunkowane na udzielanie kompleksowej oraz interdyscyplinarnej pomocy w obszarze zdrowia psychicznego, dlatego też istotnym elementem ich funkcjonowania jest współpraca w ramach zespołu.
Standard 2
Role każdego z członków zespołu mają równą rangę w procesie diagnozy i prowadzenia leczenia oraz są współuzupełniające; każdy z członków zespołu ma do zrealizowania zadania przypisane specyficznie do pełnionych przez siebie w zespole funkcji oraz wspólne z innymi członkami zespołu.
Standard 3
Współpraca w zespole jest podstawową zasadą funkcjonowania Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży oraz jest szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu informacji istotnych dla stworzenia konceptualizacji i planu postępowania, (b) wspólnego ustalania rodzaju i zakresu oddziaływań oraz podziału pracy, (c) wzajemnego przekazywania sobie wszystkich nowych informacji, istotnych z punktu widzenia dokonanej konceptualizacji i prowadzonego leczenia.
Standard 4
Realizacja współpracy odbywa się przede wszystkim poprzez uczestnictwo w konsyliach wewnętrznych, również z wykorzystaniem systemów teleinformatycznych. Rekomendowane jest, aby konsylium wewnętrzne odbywało się co najmniej raz w tygodniu. Konsylium wewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej w ramach wewnętrznej struktury podmiotu. Spotkania te służą: (a) ustaleniu lekarza prowadzącego, (b) omówieniu diagnozy i konceptualizacji oraz planu postępowania wobec pacjentów rozpoczynających pobyt na oddziale, (c) wyznaczeniu osób do realizacji planu oddziaływań, (d) omówieniu wątpliwości i trudności w kwestii już prowadzonych oddziaływań, (e) podsumowaniu i ewaluacji pobytu pacjenta w oddziale. Każde konsylium wewnętrzne należy odnotować w historii choroby dziecka/adolescenta, którego ona dotyczyła.
2.5. Wsparcie merytoryczne i superwizje
Standard 1
Oddziaływania prowadzone w ramach Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży, w tym proces diagnozy psychologicznej oraz proces terapii powinny być poddawane regularnej superwizji, tj. superwizji klinicznej oraz superwizji terapeutycznej.
Rekomendacja 1
Rekomenduje się, by wszyscy pracownicy ośrodka stale dążyli do doskonalenia i podnoszenia swoich kwalifikacji i kompetencji zawodowych.
Rekomendacja 2
Rekomenduje się, by ośrodek organizował superwizję zespołu, która daje możliwość przepracowywania procesów powstających w grupie pracowników w związku z wykonywaną pracą i które to procesy wtórnie na tę pracę mogą w negatywny sposób wpływać.
Standard 2
Superwizja kliniczna (tj. procesu diagnostycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) procesu konceptualizacji zgłaszanego problemu, (b) doboru właściwych narzędzi diagnostycznych do weryfikacji postawionych hipotez na temat problematyki lub aktualnego funkcjonowania dziecka/adolescenta, (c) interpretacji wyników procesu diagnostycznego, w kontekście indywidualnym i środowiskowym dziecka/adolescenta, (d) określenia profilu potrzebnego wsparcia w odniesieniu do uzyskanych wyników postępowania diagnostycznego. Superwizja kliniczna jest superwizją indywidualną, w której uczestniczy psycholog, realizowaną przez specjalistę w dziedzinie psychologii klinicznej lub psychologa z min. 5-letnim doświadczeniem klinicznym, bez udziału pacjenta.
Rekomendacja 1
Rekomenduje się, by psycholodzy zaangażowani w proces diagnostyczny swoją pracę poddawali indywidualnej superwizji klinicznej, z częstotliwością uzależnioną od potrzeb.
Standard 3
Superwizja terapeutyczna (tj. procesu psychoterapeutycznego) jest ukierunkowana na monitoring i wsparcie w zakresie: (a) konceptualizacji mechanizmów trudności dziecka/adolescenta w kontekście zaleceń, stanowiących efekt postępowania diagnostycznego, (b) rozumienia mechanizmów relacji terapeutycznej z dzieckiem/ adolescentem lub jego otoczeniem, (c) planowania, wdrażania i ewaluacji interwencji terapeutycznych, (d) współpracy zespołu terapeutycznego w procesie leczenia dziecka/adolescenta. Superwizja procesu terapeutycznego jest prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych (zgodnie z definicją regulowaną przez odrębne przepisy). Superwizja powinna odbywać się przynajmniej 12 razy w roku, w formie grupowej dla całego zespołu. W przypadku realizowania tego obowiązku na poziomie minimalnym częstotliwość superwizji w jednym miesiącu nie może być wyższa niż 2.
Rekomendacja 1
Rekomenduje się, by superwizja procesu terapeutycznego pacjentów w wieku rozwojowym była prowadzona przez osobę z certyfikatem superwizora lub superwizora aplikanta, posiadającą doświadczenie w prowadzeniu superwizji procesów psychoterapeutycznych dzieci i młodzieży.
Rekomendacja 2
Rekomenduje się, by psychoterapeuci prowadzący psychoterapię dziecka/adolescenta swoją pracę poddawali indywidualnej superwizji terapeutycznej, realizowanej przez osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych, bez udziału pacjenta z częstotliwością uzależnioną od potrzeb.
Standard 4
Superwizja może być przeprowadzona z wykorzystaniem narzędzi teleinformatycznych. Każdą superwizję należy odnotować w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
Standard 5
Członek zespołu (superwizant) jest zobowiązany do poinformowania pacjenta o możliwości superwizowania jego procesu diagnostycznego/terapeutycznego u superwizora. Ujawnienie faktu i osoby superwizora następuje w odpowiedzi na pytanie ze strony pacjenta lub jego opiekunów prawnych.
2.6. Ścieżka pacjenta
2.7. Prowadzenie dokumentacji medycznej, zgody na leczenie
2.7.1. Zgoda na leczenie
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego
oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu
kwalifikacji.
Standard 2
Pacjent ma prawo udzielić zgody na kontakt z osobami/instytucjami, od których pozyskanie
informacji lub wobec których prowadzenie oddziaływań jest istotne dla procesu leczenia.
Takie osoby/instytucje to np. (a) przedszkole lub szkoła, do której uczęszcza pacjent, (b)
lekarz psychiatra, (c) psycholog/psychoterapeuta z innego podmiotu, (d) kurator, (e) ośrodek
opieki społecznej. Wobec każdej z tych osób/instytucji należy uzyskać oddzielną zgodę,
w której umieszczony zostanie zapis odnośnie do osoby/instytucji, której ona dotyczy.
Standard 3
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to
leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich
wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża
rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam
pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku
rozbieżności decyzji, np. rodzica i małoletniego pacjenta, sprawę rozstrzyga sąd
opiekuńczy.
Standard 4
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją ‒
przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju
i możliwości poznawczych sposobu przekazu.
Standard 5
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone
ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 6
W sytuacji, gdy do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży z dzieckiem/
adolescentem zgłasza się jeden z rodziców, można domniemywać, że drugi rodzic wyraża
zgodę na taki rodzaj kontaktu (tzw. zgoda domniemana). W sytuacji, gdy istnieją wskazania
do leczenia, a jeden z rodziców wprost sprzeciwia się leczeniu dziecka/adolescenta, wówczas
decyzję o leczeniu podejmuje sąd opiekuńczy. Do czasu wydania przez sąd opiekuńczy
decyzji można podejmować tylko niezbędne czynności dla ratowania życia i zdrowia
pacjenta. W sytuacji jawnego konfliktu między rodzicami dziecka/adolescenta posiadającymi
pełnię praw rodzicielskich, warto jednak uzyskać pisemną zgodę od obojga rodziców.
2.7.2. Prowadzenie dokumentacji medycznej
Standard 1
Realizacja każdego oddziaływania/świadczenia wobec pacjenta, bezpośredniego lub
pośredniego (tj. spotkania edukacyjno-konsultacyjne), powinna zostać odnotowana
w dokumentacji medycznej pacjenta.
Standard 2
Dokumentacja medyczna zawiera co najmniej:
(1) oznaczenie pacjenta pozwalające na ustalenie jego tożsamości: (a) nazwisko i imię
(imiona), (b) datę urodzenia, (c) oznaczenie płci, (d) adres miejsca zamieszkania, (e)
numer PESEL, jeżeli został nadany, w przypadku noworodka ‒ numer PESEL matki,
a w przypadku osób, które nie mają nadanego numeru PESEL ‒ rodzaj i numer
dokumentu potwierdzającego tożsamość, (f) w przypadku, gdy pacjentem jest osoba
małoletnia, całkowicie ubezwłasnowolniona lub niezdolna do świadomego wyrażenia
zgody ‒ nazwisko i imię (imiona) przedstawiciela ustawowego oraz adres jego miejsca
zamieszkania,
(2) oznaczenie podmiotu udzielającego świadczeń zdrowotnych ze wskazaniem komórki
organizacyjnej, w której udzielono świadczeń zdrowotnych,
(3) opis stanu zdrowia pacjenta lub udzielonych mu świadczeń zdrowotnych,
(4) datę sporządzenia,
(5) identyfikację osoby dokonującej wpisu do dokumentacji medycznej.
Standard 3
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację
medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez
pacjenta. Upoważnienie powinno zawierać: (a) miejscowość i datę, (b) dane pacjenta (imię
i nazwisko, adres zamieszkania, numer PESEL), (c) dane osoby upoważnionej (imię
i nazwisko, adres zamieszkania, nr dowodu tożsamości), (d) wyraźny podpis pacjenta lub
przedstawiciela ustawowego.
Standard 4
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie
podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów,
kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych
nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany
sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu
po wykorzystaniu). Wszystkie wytwory (np. rysunki dziecka), notatki dotyczące
bezpośrednich wypowiedzi w trakcie wywiadu i obserwacji, wypełnione kwestionariusze,
protokoły badań testowych są traktowane jako dane surowe (materiał źródłowy) i jako takie
nie mieszczą się w pojęciu dokumentacji medycznej. Powinny być wydzielone i odpowiednio
zabezpieczone w miejscu udzielania świadczeń (tj. w teczce pacjenta, w której jest
wydzielona część z dokumentacją medyczną oraz część przeznaczona na dane surowe ‒
materiał źródłowy).
Standard 5
Podmiot udzielający świadczeń zdrowotnych przechowuje dokumentację medyczną przez
20 lat, licząc od końca roku kalendarzowego, w którym dokonano ostatniego wpisu,
z wyjątkiem dokumentacji medycznej dotyczącej dzieci do ukończenia 2 r.ż., która jest
przechowywana przez okres 22 lat.
Standard 6
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona
w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi
w tym zakresie aktami prawnymi.
Standard 7
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie
obowiązujących aktach prawnych.
2.8. Współpraca z podmiotami zewnętrznymi
2.8.1. Konsylia zewnętrzne
Rekomendacja 1
Istotnym elementem pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży jest
współpraca z innymi podmiotami realizującymi świadczenia opieki zdrowotnej w ramach I, II
lub III poziomu referencyjnego. Realizacja współpracy odbywa się poprzez uczestnictwo
w konsyliach zewnętrznych. Ich częstotliwość powinna odpowiadać realnym potrzebom
świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być one
realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Konsylium zewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej
w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej
u innych świadczeniodawców. Spotkania te służą: (a) przekazaniu informacji istotnych dla
procesu diagnostycznego, stworzenia konceptualizacji i planu oddziaływań, (b) uzgodnieniu
lub uszczegółowieniu diagnozy, (c) uzgodnieniu lub uszczegółowieniu planu oddziaływań, (d)
przekazaniu pacjenta pod opiekę ośrodka innego poziomu referencyjnego.
Rekomendacja 3
Konsylia mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich
prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na
realizację konsyliów zewnętrznych pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać
o utrzymanie zasady poufności. Każde konsylium zewnętrzne należy odnotować
w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
2.8.2. Sesje koordynacji
Rekomendacja 1
Istotnym elementem pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży jest
podjęcie wielowymiarowej współpracy z rozpoznanymi w danej społeczności lokalnej zasobami instytucjonalnymi i prowadzenie jej na rzecz pacjentów, zgodnie z kwalifikacjami
i kompetencjami danych instytucji i zatrudnionych w nich osób. Realizacji tej współpracy
służą sesje koordynacji. Ich częstotliwość powinna odpowiadać realnym potrzebom
świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być
realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Sesje koordynacji to spotkania personelu udzielającego świadczeń opieki zdrowotnej
w ośrodku II poziomu referencyjnego z: (a) personelem innych podmiotów udzielających
świadczeń opieki zdrowotnej, (b) zespołami podstawowej opieki zdrowotnej, (c)
pielęgniarkami środowiska nauczania i wychowania lub higienistkami szkolnymi, (d)
dyrektorami szkoły lub placówki oświatowej, nauczycielami, (e) osobami niebędącymi
nauczycielami realizującymi zadania w zakresie wsparcia dzieci, uczniów i rodzin, (f) osobami
udzielającymi pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (g)
przedstawicielami zespołów kuratorskiej służby sądowej, (h) asystentami rodzinnymi
i pracownikami socjalnymi w podmiotach pomocy społecznej. Ich celem jest podjęcie
i realizowanie współpracy w zakresie koordynacji wsparcia dla dziecka/adolescenta, jego
rodziny i otoczenia społecznego.
Rekomendacja 3
Sesje koordynacji mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów
lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest by
zgodę na realizację sesji koordynacji pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać
o utrzymanie zasady poufności. Każdą sesję koordynacji należy odnotować w dokumentacji
medycznej dziecka/ adolescenta, którego ona dotyczyła.
Rekomendacja 4
Koordynacja współpracy między jednostkami powinna uwzględniać specyfikę pracy danej
instytucji, regulacje prawne oraz lokalne możliwości (zasoby). W celu nawiązania współpracy
zaleca się podpisanie porozumienia, które będzie regulowało sposób i zakres
współprowadzonych działań (zasady opisane w aktualnie obowiązujących przepisach).
Porozumienie powinno zawierać: (a) dane stron, (b) zakres czasowy porozumienia, (c)
obszary porozumienia, (d) obowiązki stron, (e) wskazanie osoby koordynatora, (f) klauzulę
informacyjną RODO.
2.7.1. Zgoda na leczenie
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego
oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu
kwalifikacji.
Standard 2
Pacjent ma prawo udzielić zgody na kontakt z osobami/instytucjami, od których pozyskanie
informacji lub wobec których prowadzenie oddziaływań jest istotne dla procesu leczenia.
Takie osoby/instytucje to np. (a) przedszkole lub szkoła, do której uczęszcza pacjent, (b)
lekarz psychiatra, (c) psycholog/psychoterapeuta z innego podmiotu, (d) kurator, (e) ośrodek
opieki społecznej. Wobec każdej z tych osób/instytucji należy uzyskać oddzielną zgodę,
w której umieszczony zostanie zapis odnośnie do osoby/instytucji, której ona dotyczy.
Standard 3
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to
leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich
wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża
rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam
pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku
rozbieżności decyzji, np. rodzica i małoletniego pacjenta, sprawę rozstrzyga sąd
opiekuńczy.
Standard 4
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją ‒
przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju
i możliwości poznawczych sposobu przekazu.
Standard 5
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone
ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 6
W sytuacji, gdy do Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży z dzieckiem/
adolescentem zgłasza się jeden z rodziców, można domniemywać, że drugi rodzic wyraża
zgodę na taki rodzaj kontaktu (tzw. zgoda domniemana). W sytuacji, gdy istnieją wskazania
do leczenia, a jeden z rodziców wprost sprzeciwia się leczeniu dziecka/adolescenta, wówczas
decyzję o leczeniu podejmuje sąd opiekuńczy. Do czasu wydania przez sąd opiekuńczy
decyzji można podejmować tylko niezbędne czynności dla ratowania życia i zdrowia
pacjenta. W sytuacji jawnego konfliktu między rodzicami dziecka/adolescenta posiadającymi
pełnię praw rodzicielskich, warto jednak uzyskać pisemną zgodę od obojga rodziców.
2.7.2. Prowadzenie dokumentacji medycznej
Standard 1
Realizacja każdego oddziaływania/świadczenia wobec pacjenta, bezpośredniego lub
pośredniego (tj. spotkania edukacyjno-konsultacyjne), powinna zostać odnotowana
w dokumentacji medycznej pacjenta.
Standard 2
Dokumentacja medyczna zawiera co najmniej:
(1) oznaczenie pacjenta pozwalające na ustalenie jego tożsamości: (a) nazwisko i imię
(imiona), (b) datę urodzenia, (c) oznaczenie płci, (d) adres miejsca zamieszkania, (e)
numer PESEL, jeżeli został nadany, w przypadku noworodka ‒ numer PESEL matki,
a w przypadku osób, które nie mają nadanego numeru PESEL ‒ rodzaj i numer
dokumentu potwierdzającego tożsamość, (f) w przypadku, gdy pacjentem jest osoba
małoletnia, całkowicie ubezwłasnowolniona lub niezdolna do świadomego wyrażenia
zgody ‒ nazwisko i imię (imiona) przedstawiciela ustawowego oraz adres jego miejsca
zamieszkania,
(2) oznaczenie podmiotu udzielającego świadczeń zdrowotnych ze wskazaniem komórki
organizacyjnej, w której udzielono świadczeń zdrowotnych,
(3) opis stanu zdrowia pacjenta lub udzielonych mu świadczeń zdrowotnych,
(4) datę sporządzenia,
(5) identyfikację osoby dokonującej wpisu do dokumentacji medycznej.
Standard 3
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację
medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez
pacjenta. Upoważnienie powinno zawierać: (a) miejscowość i datę, (b) dane pacjenta (imię
i nazwisko, adres zamieszkania, numer PESEL), (c) dane osoby upoważnionej (imię
i nazwisko, adres zamieszkania, nr dowodu tożsamości), (d) wyraźny podpis pacjenta lub
przedstawiciela ustawowego.
Standard 4
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie
podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów,
kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych
nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany
sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu
po wykorzystaniu). Wszystkie wytwory (np. rysunki dziecka), notatki dotyczące
bezpośrednich wypowiedzi w trakcie wywiadu i obserwacji, wypełnione kwestionariusze,
protokoły badań testowych są traktowane jako dane surowe (materiał źródłowy) i jako takie
nie mieszczą się w pojęciu dokumentacji medycznej. Powinny być wydzielone i odpowiednio
zabezpieczone w miejscu udzielania świadczeń (tj. w teczce pacjenta, w której jest
wydzielona część z dokumentacją medyczną oraz część przeznaczona na dane surowe ‒
materiał źródłowy).
Standard 5
Podmiot udzielający świadczeń zdrowotnych przechowuje dokumentację medyczną przez
20 lat, licząc od końca roku kalendarzowego, w którym dokonano ostatniego wpisu,
z wyjątkiem dokumentacji medycznej dotyczącej dzieci do ukończenia 2 r.ż., która jest
przechowywana przez okres 22 lat.
Standard 6
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona
w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi
w tym zakresie aktami prawnymi.
Standard 7
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie
obowiązujących aktach prawnych.
2.8. Współpraca z podmiotami zewnętrznymi
2.8.1. Konsylia zewnętrzne
Rekomendacja 1
Istotnym elementem pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży jest
współpraca z innymi podmiotami realizującymi świadczenia opieki zdrowotnej w ramach I, II
lub III poziomu referencyjnego. Realizacja współpracy odbywa się poprzez uczestnictwo
w konsyliach zewnętrznych. Ich częstotliwość powinna odpowiadać realnym potrzebom
świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być one
realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Konsylium zewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej
w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej
u innych świadczeniodawców. Spotkania te służą: (a) przekazaniu informacji istotnych dla
procesu diagnostycznego, stworzenia konceptualizacji i planu oddziaływań, (b) uzgodnieniu
lub uszczegółowieniu diagnozy, (c) uzgodnieniu lub uszczegółowieniu planu oddziaływań, (d)
przekazaniu pacjenta pod opiekę ośrodka innego poziomu referencyjnego.
Rekomendacja 3
Konsylia mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich
prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na
realizację konsyliów zewnętrznych pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać
o utrzymanie zasady poufności. Każde konsylium zewnętrzne należy odnotować
w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
2.8.2. Sesje koordynacji
Rekomendacja 1
Istotnym elementem pracy Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży jest
podjęcie wielowymiarowej współpracy z rozpoznanymi w danej społeczności lokalnej zasobami instytucjonalnymi i prowadzenie jej na rzecz pacjentów, zgodnie z kwalifikacjami
i kompetencjami danych instytucji i zatrudnionych w nich osób. Realizacji tej współpracy
służą sesje koordynacji. Ich częstotliwość powinna odpowiadać realnym potrzebom
świadczeniobiorcy (zasady opisane w aktualnie obowiązujących przepisach). Mogą być
realizowane za pomocą systemów teleinformatycznych.
Rekomendacja 2
Sesje koordynacji to spotkania personelu udzielającego świadczeń opieki zdrowotnej
w ośrodku II poziomu referencyjnego z: (a) personelem innych podmiotów udzielających
świadczeń opieki zdrowotnej, (b) zespołami podstawowej opieki zdrowotnej, (c)
pielęgniarkami środowiska nauczania i wychowania lub higienistkami szkolnymi, (d)
dyrektorami szkoły lub placówki oświatowej, nauczycielami, (e) osobami niebędącymi
nauczycielami realizującymi zadania w zakresie wsparcia dzieci, uczniów i rodzin, (f) osobami
udzielającymi pomocy psychologiczno-pedagogicznej w jednostkach systemu oświaty, (g)
przedstawicielami zespołów kuratorskiej służby sądowej, (h) asystentami rodzinnymi
i pracownikami socjalnymi w podmiotach pomocy społecznej. Ich celem jest podjęcie
i realizowanie współpracy w zakresie koordynacji wsparcia dla dziecka/adolescenta, jego
rodziny i otoczenia społecznego.
Rekomendacja 3
Sesje koordynacji mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów
lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest by
zgodę na realizację sesji koordynacji pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać
o utrzymanie zasady poufności. Każdą sesję koordynacji należy odnotować w dokumentacji
medycznej dziecka/ adolescenta, którego ona dotyczyła.
Rekomendacja 4
Koordynacja współpracy między jednostkami powinna uwzględniać specyfikę pracy danej
instytucji, regulacje prawne oraz lokalne możliwości (zasoby). W celu nawiązania współpracy
zaleca się podpisanie porozumienia, które będzie regulowało sposób i zakres
współprowadzonych działań (zasady opisane w aktualnie obowiązujących przepisach).
Porozumienie powinno zawierać: (a) dane stron, (b) zakres czasowy porozumienia, (c)
obszary porozumienia, (d) obowiązki stron, (e) wskazanie osoby koordynatora, (f) klauzulę
informacyjną RODO.
III poziom referencyjny
Ośrodek Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej
dla Dzieci i Młodzieży
Wymagania formalne dla Ośrodka Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży w III poziomie referencyjnym obejmują zorganizowanie
całodobowego Oddziału Psychiatrycznego dla Dzieci i Młodzieży wraz z Izbą Przyjęć oraz
realizację świadczeń w zakresie Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży, tj.
Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży oraz Oddziału Dziennego
Psychiatrycznego dla Dzieci i Młodzieży, lub Poradni Zdrowia Psychicznego dla Dzieci
i Młodzieży w ramach ośrodka II poziomu referencyjnego.
Standardy organizacyjne
1. Organizacja pracy w Ośrodku Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży
1.1. Cele funkcjonowania ośrodka
Celem funkcjonowania Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej
dla Dzieci i Młodzieży (OWCOP) (III poziom referencyjny) jest świadczenie kompleksowych,
interdyscyplinarnych i wysokospecjalistycznych usług diagnostycznych oraz leczniczych dla
pacjentów z poważnymi zaburzeniami psychicznymi, neurorozwojowymi i behawioralnymi.
Jego działalność stanowi uzupełnienie oferty świadczeń realizowanych w Ośrodkach
Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/
Zespołach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci
i Młodzieży (ośrodki I poziomu referencyjnego) oraz Poradniach Zdrowia Psychicznego dla
Dzieci i Młodzieży i Oddziałach Dziennych Psychiatrycznych dla Dzieci i Młodzieży (ośrodki II
poziomu referencyjnego). Z pomocy tego rodzaju ośrodka mogą korzystać dzieci i młodzież
od pierwszych dni życia do wczesnej dorosłości (pod warunkiem kontynuacji nauki
w szkołach ponadpodstawowych). Efektem końcowym prowadzonych oddziaływań ma być
poprawa stanu psychicznego oraz funkcjonowania pacjenta umożliwiająca kontynuację jego
leczenia w ośrodkach niższego poziomu. Konieczne jest objęcie opieką również rodziny
pacjenta.
Cele szczegółowe
Do celów szczegółowych działania Całodobowego Oddziału Psychiatrycznego dla Dzieci
i Młodzieży w III poziomie referencyjnym należy:
a. zapewnienie całodobowej opieki, nadzoru i leczenia pacjentom: w psychiatrycznych
stanach nagłych (poważnych stanach zagrożenia zdrowia, stanach zagrożenia życia);
u których wyczerpano możliwości leczenia w trybie ambulatoryjnym, w tym w trybie
Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży (II poziom referencyjny),
a leczenie w warunkach oddziału całodobowego rokuje na poprawę stanu zdrowia; tym,
którzy nie mają dostępu do adekwatnego leczenia w warunkach ambulatoryjnych,
b. zapewnienie dostępu do wysokospecjalistycznej diagnostyki psychiatrycznej pacjentom:
u których wyczerpano możliwości diagnostyki w trybie ambulatoryjnym, w tym w trybie Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży (II poziom referencyjny); tym,
którzy nie mają dostępu do adekwatnej diagnostyki w warunkach ambulatoryjnych,
c. dokonanie powtórnej oceny problemu i sposobu leczenia pacjenta, w tym pogłębionej
wieloaspektowej konceptualizacji, z uwzględnieniem szczegółowej oceny funkcjonowania
dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem
mechanizmów zaburzenia i narastania problemów, przegląd zastosowanych metod
leczenia i sposobów ich wdrażania, w czasie pobytu w oddziale, w przypadku pacjentów,
który pozostawali pod opieką ośrodków I i II poziomu referencyjnego,
d. tworzenie psychologicznej, wieloaspektowej konceptualizacji problemu pacjenta
(z uwzględnieniem modelu biopsychospołecznego), w tym oceny funkcjonowania dziecka/
adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów
zaburzenia i narastania problemów oraz sformułowanie planu postępowania w czasie
pobytu w ośrodku w przypadku dzieci/adolescentów niepozostających pod opieką
ośrodków I i II poziomu referencyjnego,
e. prowadzenie leczenia psychiatrycznego, w tym farmakologicznego zaburzeń psychicznych,
neurorozwojowych i behawioralnych wieku rozwojowego, zgodnie z obowiązującymi
standardami, w czasie pobytu pacjenta w oddziale,
f. umożliwienie dostępu do spójnego i skoordynowanego procesu leczenia, opartego na
planie diagnostyczno-terapeutycznym oraz biopsychospołecznej konceptualizacji
problemu i funkcjonowania dziecka/adolescenta, z uwzględnieniem oddziaływań
o charakterze psychologicznym,
g. tworzenie warunków dla wsparcia rozwoju, osiągania kamieni milowych w rozwoju,
identyfikacji zasobów oraz umiejętności efektywnej adaptacji do otoczenia i umiejętności
interpersonalnych dziecka/adolescenta,
h. wzmacnianie naturalnych źródeł wsparcia (zasobów) w otoczeniu społecznym
dziecka/adolescenta,
i. podejmowanie współpracy z Ośrodkami Środowiskowej Opieki Psychologicznej
i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołami Środowiskowej Opieki
Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu
referencyjnego) oraz Poradnią Zdrowia Psychicznego dla Dzieci i Młodzieży i Oddziałem
Dziennym Psychiatrycznym dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego),
j. podejmowanie zindywidualizowanej współpracy ze środowiskiem pacjenta (m.in. inni
specjaliści z jednostek ochrony zdrowia (w tym lekarze innych specjalizacji), jednostki
oświatowe i placówki opiekuńczo-wychowawcze, służby publiczne, jednostki pomocy
społecznej i pieczy zastępczej, zespoły kuratorskie).
1.2. Organizacja funkcjonowania oddziału całodobowego
Standard 1
Ośrodek Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży
powinien zapewnić pacjentom ciągłą, całodobową opiekę lekarską i pielęgniarską,
z możliwością przyjmowania pacjentów w stanach nagłych.
Standard 2
Docelowa grupa objęta opieką to dzieci przed rozpoczęciem realizacji obowiązku szkolnego
oraz dzieci młodzież i młodzi do czasu ukończenia nauki w szkole ponadpodstawowej, przy czym hospitalizacja pacjentów, którzy ukończyli 18 lat i kontynuują naukę w szkole średniej,
powinna być możliwa w miarę dostępności miejsc w oddziale.
Standard 3
Jeżeli możliwe jest zorganizowanie osobnych oddziałów dla dzieci i osobnych dla młodzieży,
to granicę wieku powinien stanowić 13‒14 r.ż. z uwzględnieniem etapu edukacyjnego (szkoła
podstawowa vs. szkoła średnia).
Standard 4
Oddział i znajdujące się w nim pomieszczenia powinny być: dostosowane do wieku
pacjentów, bezpieczne, utrzymywane w czystości, zapewniające przestrzeń do zajęć
terapeutycznych, rozmów indywidualnych, relaksu i nauki.
Standard 5
Zaleca się wyposażenie oddziału w system monitoringu wizyjnego, w tym w miarę
możliwości wyposażenie sanitariatów w urządzenia sygnalizujące upadek lub utratę kontaktu
z podłożem (bez toru wizyjnego).
Standard 6
Realizacja świadczeń ma odbywać się poprzez: (1) przyjęcie pacjenta spełniającego kryteria
przyjęcia do Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci
i Młodzieży, (2) całościową wielospecjalistyczną ocenę funkcjonowania pacjenta, (3)
sporządzenie planu diagnostyczno-terapeutycznego z uwzględnieniem modelu
biopsychospołecznego, (4) całodobową obserwację pacjenta w warunkach oddziału
stacjonarnego, (5) rozpoczęcie odpowiedniego leczenia zgodnie z określonymi potrzebami
pacjenta, (6) zaplanowanie wypisu i wypisanie pacjenta z oddziału z odpowiednimi
zaleceniami, (7) współpracę z innymi placówkami, instytucjami i ośrodkami opiekującymi się
pacjentem.
Standard 7
Pacjenci hospitalizowani w Ośrodku Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży pozostają pod opieką multidyscyplinarnego zespołu
specjalistów składającego się z lekarzy psychiatrów dzieci i młodzieży, psychologów,
psychoterapeutów, terapeutów zajęciowych, pielęgniarek/pielęgniarzy, pedagogów,
pracowników socjalnych. Rekomenduje się zapewnianie (interwencyjnego) dostępu do
wsparcia psychologicznego w pierwszych dniach hospitalizacji ‒ uwzględniając okoliczności
hospitalizacji i stan zdrowia pacjenta oraz zasoby personalne oddziału.
Standard 8
Proces diagnostyczny i terapeutyczny powinien być skoncentrowany na pacjencie,
a świadczenia realizowane zgodnie z obowiązującymi przepisami prawa, standardami
i wytycznymi. Wszelkie działania powinny być oparte o aktualną wiedzę medyczną.
Standard 9
Możliwość kształcenia powinna stanowić integralną część hospitalizacji w oddziale. Poziom
edukacji należy dostosować do wieku oraz umiejętności pacjenta z uwzględnieniem
specjalnych potrzeb edukacyjnych. Zaleca się, aby wymiar kształcenia był zgodny z obowiązującymi przepisami prawa. Jednocześnie wymagania edukacyjne powinny być
dostosowane do stanu psychicznego i możliwości pacjenta. Instytucja edukacyjna powinna
nawiązać relacje z odpowiednimi szkołami, aby wesprzeć powrót pacjenta do miejsca nauki
po wypisaniu z oddziału.
1.3. Funkcje i zadania poszczególnych członków zespołu
Standard 1
Ośrodek Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży
funkcjonuje opierając się na pracy multidyscyplinarnego zespołu posiadającego
specjalistyczne doświadczenie w leczeniu złożonych problemów zdrowia psychicznego dzieci
i młodzieży (lekarz psychiatra dzieci i młodzieży, psycholog, psychoterapeuta, terapeuta
zajęciowy, pielęgniarka/pielęgniarz). Przeszkolenie personelu powinno zapewnić
odpowiednią opiekę, leczenie i wsparcie pacjentom.
Standard 2
Do zadań i obowiązków lekarza psychiatry dzieci i młodzieży należą:
1. Prowadzenie procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/
opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale, prowadzenie
obserwacji relacji dziecka/adolescenta z personelem i innymi pacjentami,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska,
opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia
kuratora, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego,
e. kierowanie na konsultacje psychologiczne,
f. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne,
g. w razie konieczności kierowanie na konsultacje z lekarzami innych specjalności,
organizowanie konsyliów lekarskich.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalenie rozpoznania nozologicznego, udział w tworzeniu konceptualizacji i planu
oddziaływań, uwzględniającego dostępne zasoby, podział pracy,
b. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego
planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom),
e. udział w konsyliach wewnętrznych i zewnętrznych oraz współdziałanie w ramach
zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta,
i jego otoczenia,
f. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji terapeutycznej).
3. Prowadzenie oddziaływań leczniczych i terapeutycznych dotyczących pacjenta, jego
rodziny i otoczenia, w tym:
a. prowadzenie leczenia farmakologicznego zaburzeń psychicznych, zaburzeń
emocjonalnych i behawioralnych zgodnie z obowiązującymi standardami,
b. prowadzenie obserwacji lekarskich, monitorowanie stanu psychicznego
i somatycznego pacjenta, w tym pod kątem możliwych działań niepożądanych
prowadzonego leczenia farmakologicznego,
c. ocena postępów leczenia, omawianie ich z pacjentem i jego rodzicami/opiekunami,
d. zmiana leczenia w razie braku poprawy, wystąpienia działań niepożądanych
farmakoterapii, w innych nieprzewidzianych wcześniej i uzasadnionych sytuacjach
(np. pojawienie się objawów dodatkowych chorób somatycznych, wycofanie zgody
opiekuna prawnego pacjenta na stosowanie farmakoterapii),
e. wydanie zaleceń odnośnie do kontynuacji leczenia,
f. egzekwowanie zasad regulaminu oddziału,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń
oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje
pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 3
Do zadań i obowiązków psychologa należą:
1. Prowadzenie procesu diagnostycznego, w tym:
a. prowadzenie diagnostyki psychologicznej, w tym z wykorzystaniem
standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do
możliwości i potrzeb dziecka/adolescenta,
b. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja
lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne,
opinia kuratora, wyroki sądowe itd.)
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego
planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami,
współtworzenie regulaminu funkcjonowania oddziału,
d. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom),
e. uczestniczenie w konsyliach wewnętrznych i zewnętrznych oraz współdziałanie
w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia
pacjenta, i jego otoczenia,
f. uczestniczenie w spotkaniach superwizyjnych (superwizja kliniczna oraz superwizja
terapeutyczna).
3. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych i profilaktycznych
dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie interwencji psychologicznych obejmujących pacjenta oraz
rodziców/opiekunów/rodzinę,
b. w miarę posiadanych kompetencji w zakresie psychoterapii ‒ prowadzenie
psychoterapii indywidualnej, rodzinnej, grupowej,
c. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem
psychospołecznym,
d. prowadzenie warsztatów psychoedukacyjnych,
e. prowadzenie treningów umiejętności społecznych,
f. prowadzenie treningów zastępowania agresji,
g. egzekwowanie zasad regulaminu oddziału,
h. podejmowanie adekwatnych działań prawnych,
i. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat
świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy
społecznej, instytucje pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 4
Do zadań i obowiązków psychoterapeuty należą:
1. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom), prowadzenie
obserwacji zachowania dziecka/adolescenta w oddziale,
e. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, współdziałanie
w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia
pacjenta, i jego otoczenia,
f. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji
terapeutycznej).
2. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych
dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. w miarę posiadanych kompetencji w zakresie psychoterapii i potrzeb pacjenta ‒
prowadzenie psychoterapii indywidualnej, rodzinnej, grupowej,
b. współprowadzenie warsztatów psychoedukacyjnych,
c. prowadzenie treningów umiejętności społecznych,
d. prowadzenie treningów zastępowania agresji,
e. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem
psychospołecznym, egzekwowanie zasad regulaminu oddziału.
3. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 5
Do zadań i obowiązków osoby prowadzącej terapię zajęciową należą:
1. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, współdziałanie
w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia
pacjenta, i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych zespołu terapeutycznego
(tj. superwizji terapeutycznej).
2. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych
dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie różnych form terapii zajęciowej,
b. współprowadzenie warsztatów psychoedukacyjnych,
c. w miarę posiadanych kompetencji prowadzenie spotkań edukacyjno-konsultacyjnych
związanych ze wsparciem psychospołecznym,
d. egzekwowanie zasad regulaminu oddziału.
3. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 6
Do zadań i obowiązków pielęgniarki/pielęgniarza należą:
1. Współudział w procesie diagnostycznym:
a. pobieranie materiału biologicznego do badań laboratoryjnych,
b. dokonywanie pomiarów parametrów życiowych (ciśnienia tętniczego, tętna,
temperatury ciała itp.),
c. przeprowadzanie badania EKG (opcjonalnie, zgodnie z posiadanymi kwalifikacjami),
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
e. nawiązanie kontaktu z pacjentem i uzyskanie informacji na temat jego aktualnej
kondycji psychicznej i fizycznej,
f. dokonanie niezbędnej oceny stanu pacjenta w kierunku postawienia diagnozy
pielęgniarskiej.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
b. współtworzenie regulaminu funkcjonowania oddziału,
c. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom),
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
e. w razie potrzeby uczestniczenie w konsyliach wewnętrznych i zewnętrznych oraz
współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy
i wsparcia pacjenta, i jego otoczenia,
f. w razie potrzeby uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji
terapeutycznej).
3. Prowadzenie oddziaływań opiekuńczych, pielęgnacyjnych, terapeutycznych,
profilaktycznych, edukacyjnych i rehabilitacyjnych:
a. podejmowanie opieki nad pacjentem w chwili przejęcia dziecka/adolescenta od jego
opiekuna prawnego po zgłoszeniu się do oddziału, przekazywanie pod opiekę opiekuna
prawnego podczas opuszczania oddziału,
b. zapewnienie ciągłości opieki nad pacjentem w czasie pobytu w oddziale,
c. zapewnienie wstępnego zabezpieczenia medycznego,
d. reagowanie na sytuacje trudne i zgłaszanie ich lekarzowi prowadzącemu oraz
pozostałemu personelowi,
e. nadzór i koordynacja zadań związanych ze spożywaniem przez pacjentów posiłków
w czasie pobytu w oddziale, w tym posiadanie wiedzy na temat zalecanej przez lekarza
diety, zachęcanie do spożywania posiłków, w razie potrzeby monitorowanie
spożywania posiłków, nadzór nad pacjentami podczas posiłków,
f. egzekwowanie zasad regulaminu oddziału,
g. podawanie leków i obserwowanie zachowania oraz samopoczucia pacjenta po
przyjęciu leków,
h. wykonywanie opatrunków,
i. prowadzenie psychoedukacji pacjentów z zaburzeniami psychicznymi i uzależnieniami
oraz ich rodzin, przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/ukończyli kurs
specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie pielęgniarstwa
psychiatrycznego, lub posiadają tytuł specjalisty w dziedzinie pielęgniarstwa
psychiatrycznego, lub posiadają tytuł magistra pielęgniarstwa, we współpracy z innymi
członkami zespołu terapeutycznego,
j. realizowanie świadczeń rehabilitacyjnych obejmujących rehabilitację pacjentów
z zaburzeniami psychicznymi przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/
ukończyli kurs specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie
pielęgniarstwa psychiatrycznego lub posiadają tytuł specjalisty w dziedzinie
pielęgniarstwa, jeżeli program kursu lub specjalizacji obejmowały treści kształcenia
z tego zakresu, lub posiadają tytuł magistra pielęgniarstwa we współpracy z innymi
członkami zespołu terapeutycznego.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami, ze
szczególnym uwzględnieniem:
a. sporządzania obserwacji dotyczących pacjentów w raportach pielęgniarskich
(obserwacja odnośnie do każdego pacjenta z każdego dnia pobytu),
b. sprawdzania karty zleceń lekarskich i potwierdzania wykonanych zleceń w czasie
pobytu pacjenta na oddziale.
Pielęgniarka/pielęgniarz prowadzi kartę indywidualnej opieki pielęgniarskiej, a w razie
potrzeby w karcie informacyjnej z leczenia szpitalnego zawiera dane dotyczące
pielęgnowania.
1.4. Współpraca wewnętrzna (konsultacje)
Standard 1
Istotnym elementem działania Ośrodka Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży jest współpraca w ramach interdyscyplinarnego
zespołu.
Standard 2
Role każdego z członków zespołu są w pełni równoważne i współuzupełniające się w procesie
diagnozy i prowadzenia leczenia; każdy z członków zespołu ma do zrealizowania zadania
przypisane specyficznie do pełnionych przez siebie w zespole funkcji oraz wspólne z innymi
członkami zespołu.
Standard 3
Współpraca w zespole jest podstawową zasadą funkcjonowania Ośrodka oraz jest
szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu
informacji istotnych dla stworzenia konceptualizacji i planu postępowania, (b) wspólnego
ustalania rodzaju i zakresu oddziaływań oraz podziału pracy, (c) wzajemnego przekazywania
sobie wszystkich nowych informacji, istotnych z punktu widzenia dokonanej konceptualizacji
i prowadzonego leczenia.
Standard 4
Realizacja współpracy odbywa się przede wszystkim poprzez uczestnictwo w konsyliach
wewnętrznych. Zaleca się, aby konsylium wewnętrzne odbywało się co najmniej raz na
tydzień. Konsylium wewnętrzne to narada personelu udzielającego świadczeń opieki
zdrowotnej w ramach wewnętrznej struktury podmiotu. Spotkania te służą m.in: (a)
ustaleniu lekarza koordynującego proces diagnostyczno-terapeutyczny, (b) omówieniu
diagnozy i konceptualizacji oraz planu postępowania wobec pacjentów rozpoczynających
pobyt w oddziale, (c) wyznaczeniu osób do realizacji planu oddziaływań, (d) omówieniu
wątpliwości i trudności w kwestii już prowadzonych oddziaływań, (e) podsumowaniu
i ewaluacji pobytu pacjenta w oddziale. Ustalenia należy odnotować w historii choroby
dziecka/adolescenta, którego one dotyczyły.
1.5. Wsparcie merytoryczne i superwizja
Standard 1
Oddziaływania prowadzone w ramach Ośrodka Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży, w tym procesy diagnozy psychologicznej oraz procesy
terapii powinny być poddawane regularnej superwizji, tj. superwizji klinicznej oraz superwizji
terapeutycznej.
Standard 2
Superwizja kliniczna (tj. procesu diagnostycznego) jest ukierunkowana na monitoring
i wsparcie w zakresie: (a) procesu konceptualizacji zgłaszanego problemu, (b) doboru
właściwych narzędzi diagnostycznych do weryfikacji postawionych hipotez na temat
problematyki lub aktualnego funkcjonowania dziecka/adolescenta, (c) interpretacji wyników
procesu diagnostycznego, w kontekście indywidualnym i środowiskowym dziecka/adolescenta, (d) określenia profilu potrzebnego wsparcia w odniesieniu do
uzyskanych wyników postępowania diagnostycznego. Superwizja kliniczna jest superwizją
indywidualną, w której uczestniczy psycholog, realizowaną przez specjalistę w dziedzinie
psychologii klinicznej lub psychologa z min. 5 letnim doświadczeniem klinicznym, bez udziału
pacjenta.
Rekomendacja 1
Rekomenduje się, by psycholodzy zaangażowani w proces diagnostyczny swoją pracę
poddawali indywidualnej superwizji klinicznej, z częstotliwością uzależnioną od
potrzeb.
Standard 3
Superwizja terapeutyczna (tj. procesu psychoterapeutycznego) jest ukierunkowana na
monitoring i wsparcie w zakresie: (a) konceptualizacji mechanizmów trudności
dziecka/adolescenta w kontekście zaleceń stanowiących efekt postępowania
diagnostycznego, (b) rozumienia mechanizmów relacji terapeutycznej z dzieckiem/
adolescentem lub jego otoczeniem, (c) planowania, wdrażania i ewaluacji interwencji
terapeutycznych, (d) współpracy zespołu terapeutycznego w procesie leczenia
dziecka/adolescenta. Superwizja procesu terapeutycznego jest prowadzona przez osobę
z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych
(zgodnie z definicją regulowaną przez odrębne przepisy). Superwizja powinna odbywać się
przynajmniej 12 razy w roku, w formie grupowej dla całego zespołu. W przypadku
realizowania tego obowiązku na poziomie minimalnym częstotliwość superwizji w jednym
miesiącu nie może być wyższa niż 2.
Rekomendacja 1
Rekomenduje się, by psychoterapeuci prowadzący psychoterapię dziecka/adolescenta
swoją pracę poddawali indywidualnej superwizji terapeutycznej, realizowanej przez
osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw
naukowych, bez udziału pacjenta z częstotliwością uzależnioną od potrzeb.
Standard 4
Superwizja może być przeprowadzona z wykorzystaniem narzędzi teleinformatycznych.
Każdą superwizję należy odnotować w dokumentacji medycznej dziecka/adolescenta,
którego ona dotyczyła.
Standard 5
Członek zespołu (superwizant) jest zobowiązany do poinformowania pacjenta o możliwości
superwizowania jego procesu diagnostycznego/ terapeutycznego u superwizora. Ujawnienie
faktu i osoby superwizora następuje w odpowiedzi na pytanie ze strony pacjenta lub jego
opiekunów prawnych.
1.6. Opieka nad pacjentem w oddziale
1.6.1. Zasady kwalifikacji na oddział
Standard 1
Skierowanie do Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla
Dzieci i Młodzieży musi być zgodne z obowiązującymi przepisami prawa. Powinno ono
uzasadniać przyjęcie pacjenta do leczenia w tym ośrodku i uzasadniać, dlaczego pacjent nie
może być leczony w podmiotach I i II poziomu referencyjnego. Brak takiego uzasadnienia nie
może jednak skutkować odmową przyjęcia.
Standard 2
Jeśli skierowanie nie spełnia obowiązujących przepisów i nie zawiera omówionych powyżej
informacji, jednostka, do której jest kierowany pacjent, może prosić o uzupełnienie
dokumentacji medycznej przed wyznaczeniem terminu przyjęcia.
Standard 3
Skierowania do przyjęcia w trybie planowym powinny być rozpatrywane w terminie do 7 dni
od wpłynięcia skierowania.
Rekomendacja 1
Rodzice/opiekunowie pacjenta powinni zostać poinformowani o przewidywanym
terminie przyjęcia do oddziału lub przyczynie odmowy w terminie do 7 dni od
rozpatrzenia. W zależności od dostępności miejsc w oddziale termin może ulec
zmianie, o czym należy niezwłocznie poinformować opiekunów/rodziców pacjenta.
Standard 4
Do oddziału powinni być kierowani i przyjmowani pacjenci w sytuacjach:
a. bezpośredniego zagrożenia życia i zdrowia,
b. bezpośredniego zagrożenia życia i zdrowia osób z otoczenia,
c. niemożności ustalenia właściwej diagnozy w warunkach ośrodka I lub II poziomu
referencyjnego pod warunkiem prawidłowo prowadzonej diagnostyki, zgodnej ze
standardami,
d. braku efektów leczenia farmakologicznego i psychoterapeutycznego w warunkach
ośrodka I lub II poziomu referencyjnego, stosowanego zgodnie ze standardami,
e. postępującego pogorszenia funkcjonowania lub braku znaczącej poprawy pacjenta przy
prawidłowo prowadzonym postępowaniu w warunkach ośrodka I lub II poziomu
referencyjnego.
1.6.2. Zasady pobytu w oddziale
Standard 1
W oddziale obowiązuje regulamin oddziału, z którym jest zapoznany zarówno pacjent, jak
i jego rodzice/opiekunowie. Obowiązkiem pacjenta jest przestrzeganie regulaminu, który
uwzględnia również konieczność uczestniczenia w zajęciach szkolnych oraz różnych formach
oddziaływań terapeutycznych.
Standard 2
Interdyscyplinarny zespół specjalistów na podstawie uzyskanych informacji, na podstawie
modelu biopsychospołecznego z uwzględnieniem wieloaspektowej konceptualizacji, ustala
indywidualny plan diagnostyczno-terapeutyczny, który jest modyfikowany i aktualizowany
w zależności od potrzeb pacjenta. Wymaganym elementem wdrażania indywidualnego planu
diagnostyczno-terapeutycznego jest jego omówienie z pacjentem oraz jego rodzicami/
opiekunami, które powinno nastąpić niezwłocznie po uzyskaniu wszystkich niezbędnych do
jego opracowania danych.
Standard 3
Pacjent ma wyznaczonego lekarza koordynującego przebieg procesu diagnostycznoterapeutycznego
przez cały czas pobytu dziecka/adolescenta w oddziale. W przypadku
nieobecności lekarza prowadzącego musi zostać wyznaczony inny lekarz, o czym koniecznie
należy poinformować pacjenta oraz jego rodziców/opiekunów.
Standard 4
Informowanie pacjenta oraz jego rodziców/opiekunów o istotnych dla leczenia faktach oraz
realizacji planu diagnostyczno-terapeutycznego powinno następować w regularnych
odstępach czasu, tak by pacjent oraz jego rodzice/opiekunowie dysponowali pełną, aktualną
wiedzą w zakresie oddziaływań prowadzonych w stosunku do dziecka/adolescenta.
Standard 5
W oddziale musi być zapewniona możliwość regularnej oceny stanu fizycznego pacjenta,
a plan diagnostyczno-terapeutyczny powinien odzwierciedlać potrzeby w zakresie nie tylko
zdrowia psychicznego, lecz także zdrowia fizycznego. Hospitalizowany w oddziale pacjent
musi być poddawany regularnej ocenie stanu zdrowia somatycznego, mieć wykonywane
badania laboratoryjne oraz badania dodatkowe w zależności od aktualnych wytycznych
dotyczących stosowanej farmakoterapii oraz indywidualnych potrzeb pacjenta. Pacjent musi
mieć także zapewniony dostęp do lekarzy specjalistów różnych dziedzin, w tym lekarza
specjalisty w dziedzinie pediatrii lub chorób wewnętrznych, lekarza specjalisty w dziedzinie
neurologii, lekarza specjalisty w dziedzinie kardiologii, gastroenterologii oraz endokrynologii.
Standard 6
Lekarz koordynujący może, ale nie musi, podjąć decyzję o udzieleniu pacjentowi przepustki
zgodnie z obowiązującymi przepisami, która musi być uwzględniona w planie diagnostycznoterapeutycznym.
Może ona pomóc w podtrzymaniu relacji rodzinnych i społecznych pacjenta
podczas pobytu w szpitalu, sprawdzać możliwości radzenia sobie poza oddziałem,
a dodatkowo może stanowić ważny element przejścia pod opiekę ośrodków I lub II poziomu
referencyjnego.
1.6.3. Zasady wypisania z oddziału
Standard 1
Przyjmuje się, że zakończenie hospitalizacji następuje wtedy, gdy postępy w realizacji planu
diagnostyczno-terapeutycznego i stan psychiczny pacjenta umożliwiają wypisanie go
z oddziału i gdy może on otrzymać bezpieczną i odpowiednią opiekę w warunkach ośrodka
I lub II poziomu referencyjnego. Planowanie wypisu musi obejmować uzgodnienie, jakie zmiany są wymagane, aby pacjent mógł bezpiecznie powrócić do swojego naturalnego
środowiska i społeczności. Powinno dołożyć się wszelkich starań, by pacjent przebywał
w szpitalu nie dłużej niż jest to konieczne do zapewnienia wysokiej jakości opieki
i zaplanowania odpowiedniej opieki poszpitalnej. Jednocześnie należy uniknąć okoliczności,
w których zbyt wczesne wypisanie ze szpitala doprowadzi do ponownego przyjęcia w krótkim
czasie.
Standard 2
Wypis z oddziału powinien być poprzedzony spotkaniem pacjenta oraz jego
rodziców/opiekunów z lekarzem prowadzącym lub w miarę potrzeb także z innym/innymi
członkiem/członkami zespołu leczącego, którego celem jest omówienie i podsumowanie
osiągniętych rezultatów, a także przedstawienie dalszego planu opieki nad pacjentem.
Informacje te przekazywane są ustnie, jak również w wersji papierowej na karcie wypisowej.
W razie wątpliwości lekarz/inni członkowie zespołu leczącego są zobligowani do udzielenia
pacjentowi oraz jego rodzicom/opiekunom odpowiedzi na wszystkie zadawane pytania.
Niezbędne jest przedstawienie rodzicom/opiekunom informacji o tym, gdzie i jak mają
realizować dalsze zalecenia (rodzaj placówki świadczącej zalecone świadczenia i jej
lokalizacja).
Standard 3
W sytuacji, gdy dalszy plan postępowania po zakończeniu hospitalizacji obejmuje
przekierowanie pacjenta do opieki w warunkach ośrodków I lub II poziomu referencyjnego,
niezbędne jest zorganizowanie konsylium zewnętrznego z podmiotem, do którego kierowany
jest pacjent celem przekazania wszelkich niezbędnych informacji i wyznaczenia terminu
pierwszej wizyty. Pacjent oraz jego rodzice/opiekunowie powinni zostać poinformowani
o terminie pierwszej wizyty w ciągu 7 dni roboczych od dnia wypisu.
Standard 4
W sytuacji wycofania zgody na kontynuację hospitalizacji i żądania wypisu wbrew zaleceniom
lekarskim należy rozpocząć procedurę zgodną z obowiązującymi przepisami. Jeśli nie ma
przesłanek do hospitalizacji pacjenta wbrew jego i rodziców/opiekunów woli, może on zostać
wypisany, ale należy odnotować ten fakt w dokumentacji medycznej. W razie wątpliwości
dotyczących kontynuacji leczenia lub sytuacji rodzinnej należy zgłosić ten fakt do Sądu
Rodzinnego.
Standard 5
W szczególnych przypadkach pacjent może być przeniesiony do innej placówki medycznej,
jeśli tego wymaga jego stan psychiczny lub somatyczny lub takie postępowanie będzie dla
niego najlepsze. Należy w tym celu nawiązać współpracę z miejscem, do którego ma być
przekazany pacjent, ustalić warunki przekazania, udostępnić wszystkie niezbędne informacje
oraz dokumenty dotyczące pacjenta. Przeniesienie należy uzasadnić oraz omówić
z pacjentem i jego rodzicami/opiekunami.
Standard 6
W przypadku pacjentów stosujących agresję w sposób instrumentalny, jako element
funkcjonowania i prowadzenia dialogu z innymi (np. wymuszenia, manipulowanie,
zastraszanie) oraz braku wskazań do bezwzględnej hospitalizacji, możliwy jest wypis ze
szpitala w trybie administracyjnym.
1.6.4. Procedury bezpieczeństwa
Standard 1
Całodobowy oddział psychiatryczny dla dzieci i młodzieży jest oddziałem o podstawowym
stopniu zabezpieczenia, tj. uniemożliwiającym jego swobodnie opuszczenie, co w praktyce
wiąże się z obowiązkiem zabezpieczenia okien i drzwi w taki sposób, aby pacjent nie mógł ich
swobodnie, samodzielnie otworzyć i oddalić się przez nie. Rekomenduje się, aby
w projektowaniu ochrony przeciwpożarowej uwzględnić fakt zabezpieczenia oddziału
poprzez montaż tzw. ROP wyzwalających alarm i automatyczne odblokowanie drzwi poza
zasięgiem pacjentów. Obowiązkiem jest posiadanie przynajmniej jednej izolatki, w której
znajduje się stały monitoring.
Standard 2
W oddziale systematycznie należy oceniać ryzyko wystąpienia zachowań niebezpiecznych
i podejmować odpowiednie działania. Ocena i zarządzanie ryzykiem obejmuje uwzględnienie
indywidualnych czynników ryzyka dla pacjenta oraz czynników środowiskowych, które
w usługach stacjonarnych obejmują również uwzględnienie dynamiki grupy i wpływu innych
pacjentów.
Standard 3
Aby zapewnić bezpieczeństwo pacjentom, należy dysponować wystarczającą liczbą
pracowników o odpowiednich umiejętnościach, przeszkoleniu i kompetencjach, którzy
potrafią ocenić ryzyko niebezpiecznego zdarzenia oraz odpowiednio na nie reagować,
minimalizując tym samym zachowania i wydarzenia niepożądane mogące prowadzić do
uszczerbku na zdrowiu zarówno pacjenta, jak i personelu medycznego.
Standard 4
Wszystkie zdarzenia niepożądane muszą być odpowiednio opisane w dokumentacji
medycznej. Ponadto obowiązkiem jest przeanalizowanie ich przebiegu oraz opracowanie
i wdrożenie działań zaradczych, w tym zapoznanie z wdrożonymi działaniami wszystkich
członków zespołu zaangażowanych w opiekę nad pacjentem.
1.6.4.1. Pacjent pobudzony, agresywny
Standard 1
Przy bezpośrednim kontakcie z osobą pobudzoną i agresywną należy zachowywać się
w sposób niedoprowadzający do eskalowania zachowania, podejmując próbę kontaktu
i dialogu. Z uwagi na stan psychiczny pacjenta nie zawsze jest to możliwe, jednak może
przynieść oczekiwany skutek w postaci zmniejszenia nasilenia niepożądanych zachowań.
Standard 2
W stosunku do pacjenta pobudzonego:
a. będąc świadkiem agresji, w pierwszej kolejności wezwij pomoc i powiadom pozostałych
członków personelu,
b. wezwij ochronę placówki, a jeśli trzeba Policję,
c. unikaj przebywania z agresorem w jednym, zamkniętym pomieszczeniu, a jeśli nie da się
tego uniknąć, to staraj się przebywać od strony drzwi,
d. zachowaj bezpieczny dystans ‒ minimum na odległość wyciągniętych ramion,
e. zachowaj spokój i opanowanie, nie okazuj strachu,
f. mów łagodnie, spokojnym tonem,
g. staraj się upewnić, że rozmówca cię słyszy,
h. staraj się nawiązać kontakt, również wzrokowy,
i. przedstaw się i poproś rozmówcę, żeby podał swoje imię,
j. zadeklaruj chęć pomocy, rozwiązania problemu,
k. nie przejawiaj konfrontacyjnych zachowań, unikaj zachowań prowokacyjnych i konfliktów,
l. ukierunkuj agresję fizyczną na przedmiot bądź dopuść do słownej ekspresji agresji.
Standard 3
Jeżeli skorzystanie z wyżej podanych zasad nie przynosi oczekiwanego rezultatu lub ocena
sytuacji jasno wskazuje, że użycie ich jest bezskuteczne, a zachowanie pacjenta zagraża jemu
bądź otoczeniu, należy zastosować środki przymusu bezpośredniego zgodnie ze standardem
ich stosowania i obowiązującymi przepisami.
1.6.4.2. Ucieczka pacjenta z oddziału
Standard 1
Oddział stacjonarny dla dzieci i młodzieży powinien być tak zorganizowany, by pacjent nie
mógł się z niego wydostać bez zgody i wiedzy personelu. Jeśli pomimo zabezpieczeń dojdzie
do próby ucieczki pacjenta z oddziału, należy niezwłocznie podjąć działania utrudniające
i przerywające to.
Standard 2
W momencie, gdy pacjent znajduje się na terenie podmiotu leczniczego, konieczne jest jego
doprowadzenie na oddział. Gdy pacjent opuści teren podmiotu leczniczego, należy
niezwłocznie powiadomić Policję, podając możliwie najdokładniejszy opis pacjenta
i wszystkie niezbędne szczegóły dotyczące zarówno jego, jak i okoliczności ucieczki. Ponadto
należy niezwłocznie poinformować opiekunów/rodziców pacjentka o zaistniałej sytuacji oraz
zebrać dodatkowe informacje, które mogą być pomocne w jego odnalezieniu.
Standard 3
Po ponownym doprowadzeniu pacjenta do oddziału należy omówić z pacjentem wydarzenie,
ustalić jego przyczyny, a także podjąć działania uniemożliwiające mu podjęcie kolejnej próby
ucieczki (np. poprzez ulokowanie daleko od drzwi, pod bezpośrednim nadzorem personelu,
rozważenie wprowadzenia obserwacji ścisłej).
1.6.4.3. Zagrożenie samobójstwem
Standard 1
Oceny ryzyka samobójstwa dokonuje zespół sprawujący opiekę nad pacjentem, opierając się
na informacjach uzyskanych od pacjenta, od członków zespołu lub z innych potencjalnie
wiarygodnych źródeł.
Standard 2
W razie stwierdzenia zagrożenia podjęciem próby samobójczej należy podjąć kroki
polegające na zminimalizowaniu zagrożenia. Wiąże się to przede wszystkim ze wzmożeniem
obserwacji pacjenta (obserwacja ścisła) i wyeliminowaniu z otoczenia pacjenta wszystkich
potencjalnie groźnych przedmiotów. Należy omówić z pacjentem zaistniałą sytuację
i poinformować go o powodach podjętych działań.
1.6.4.4. Przymus bezpośredni
Standard 1
Zastosowanie przymusu bezpośredniego regulują art. 18-18f Ustawy z dnia 19 sierpnia
1994 r. O ochronie zdrowia psychicznego i rozporządzenie Ministra Zdrowia z dnia
21 grudnia 2018 r. W sprawie stosowania przymusu bezpośredniego wobec osoby
z zaburzeniami psychicznymi z późniejszymi zmianami. Poniższe standardy stanowią jego
streszczenie i uzupełnienie.
Standard 2
Przymus bezpośredni jest środkiem oddziaływania interwencyjnego stosowanym przez
personel medyczny w stosunku do pacjenta, m.in. na terenie zakładów leczniczych.
Zastosowanie przymusu zleca lekarz, a w sytuacji niemożności uzyskania decyzji lekarza
pielęgniarka, która ma obowiązek jak najszybciej powiadomić o tym fakcie lekarza. Stosuje
się go celem zabezpieczenia pacjenta, który stanowi zagrożenie dla siebie lub innych, zagraża
bezpieczeństwu powszechnemu lub w sposób gwałtowny niszczy i uszkadza przedmioty
znajdujące się w jego otoczeniu. W tym przypadku można zastosować izolację bądź
unieruchomienie pacjenta. W przypadku, gdy pacjent jedynie dezorganizuje pracę oddziału,
można zastosować przytrzymanie i przymusowe podanie leków.
Standard 3
Podczas stosowania przymusu bezpośredniego wszelkie przedmioty potencjalnie
niebezpieczne muszą być odebrane pacjentowi, a personel stosujący przymus powinien być
wcześniej przygotowany do procedury. Należy zabezpieczyć odpowiednią liczbę osób do
zastosowania przymusu, które powinny zdjąć z siebie wszystkie przedmioty typu kolczyki,
biżuteria, identyfikatory w formie smyczy, okulary itp. Konieczne jest poinformowanie
pacjenta o powodach i konieczności zastosowania procedury, co odnotowuje się również
w dokumentacji medycznej.
Standard 4
W trakcie stosowania unieruchomienia, jeśli pozwala na to stan psychiczny pacjenta, zaleca
realizację potrzeb fizjologicznych w ramach chwilowego zwolnienia.
Standard 5
Zastosowanie przymusu jest odnotowywane w dokumentacji medycznej zbiorczej
i indywidualnej. Zakładana jest karta zastosowania przymusu, gdzie umieszcza się dane
pozwalające na identyfikację pacjenta i powód zastosowania w/w środków. Ponadto
w karcie pielęgniarka/pielęgniarz odnotowują co 15 min swoje obserwacje ze stale
prowadzonego nadzoru nad pacjentem, obrazując zachowanie pacjenta, które może
wskazywać m.in na potrzebę dalszego stosowania przymusu bądź świadczyć o braku
potrzeby jego dalszego stosowania.
Standard 6
Zarówno w raporcie pielęgniarskim, indywidualnej karcie opieki pielęgniarskiej, jak
i w obserwacjach lekarskich dotyczących zastosowania przymusu bezpośredniego konieczne
jest odnotowanie, kto zlecił przymus, osób wykonujących, przebieg i czas stosowania
przymusu. Ponadto powinna się znaleźć informacja o ewentualnych negatywnych skutkach
dla pacjenta po zastosowaniu procedury.
Standard 7
Zaleca się umieszczenie pacjenta w pomieszczeniu jednoosobowym, a jeżeli to nie jest
możliwe, należy osłonić pacjenta od innych osób przebywających w pomieszczeniu (np.
poprzez zastosowanie parawanów). Pomieszczenie przeznaczone do izolacji powinno być
wyposażone w system monitoringu. Zapis obrazu zabezpiecza się na okres nie krótszy niż 12
miesięcy i nie dłuższy niż 13 miesięcy.
Standard 8
Przymus bezpośredni w formie izolacji bądź unieruchomienia stosuje się do momentu
ustąpienia przyczyny jego zastosowania. Niedopuszczalnym jest jego dalsze kontynowanie,
nawet jeżeli maksymalny czas nie został wyczerpany.
1.6.4.5. Obserwacja ścisła
Standard 1
Obserwacja ścisła obejmuje szereg działań ukierunkowanych na zabezpieczenie pacjenta
celem zminimalizowania ryzyka wystąpienia zachowania niebezpiecznego. Oceny
konieczności jej zastosowania dokonuje zespół sprawujący opiekę nad pacjentem, a lekarz
koordynujący lub dyżurny dokonuje wpisu o jej zastosowaniu do dokumentacji medycznej.
Standard 2
W czasie obserwacji ścisłej:
a. pacjent powinien zostać przeniesiony do monitorowanej jednoosobowej sali, a jeżeli
nie ma takiej możliwości, to do miejsca, które pozostaje w zasięgu wzroku
dyżurującego personelu,
b. wszystkie zbędne rzeczy z otoczenia pacjenta, w tym rzeczy osobiste, powinny zostać
zdeponowane w depozycie do czasu zakończenia obserwacji ścisłej,
c. pacjent powinien zgłaszać każdorazowo chęć opuszczenia miejsca, w którym
przebywa i powinien przemieszczać się pod ścisłym nadzorem personelu,
d. pacjent na czas obserwacji ścisłej nie powinien korzystać z możliwości wyjścia poza
teren oddziału, w tym z przepustek,
e. pacjent powinien być zwolniony z obserwacji ścisłej niezwłocznie po ustaniu przyczyn
jej zastosowania.
1.7. Dokumentacja medyczna, zgody na leczenie
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego
oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu
diagnostycznego, przy czym po opracowaniu planu leczenia warto uzyskać przynajmniej
ustną zgodę na proponowane postępowanie.
Standard 2
Pacjent ma prawo udzielić zgody na kontakt z osobami/instytucjami, od których pozyskanie
informacji lub wobec których prowadzenie oddziaływań jest istotne dla procesu leczenia.
Takie osoby/instytucje to np. (a) przedszkole lub szkoła, do której uczęszcza pacjent, (b)
lekarz psychiatra, (c) psycholog/psychoterapeuta z innego podmiotu, (d) kurator, (e) ośrodek
opieki społecznej. Wobec każdej z tych osób/instytucji należy uzyskać oddzielną zgodę,
w której umieszczony zostanie zapis odnośnie do osoby/instytucji, której ona dotyczy.
Standard 3
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to
leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich
wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża
rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam
pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku
rozbieżności decyzji np. rodzica i małoletniego pacjenta sprawę rozstrzyga sąd
opiekuńczy.
Dobrą praktyką medyczną jest uzyskiwanie zgody na leczenie również od pacjentów poniżej
16 r.ż., jakkolwiek jej brak w świetle obowiązującego prawa nie jest konieczny do
zatrzymania pacjenta w oddziale.
Standard 4
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją ‒
przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju
i możliwości poznawczych sposobu przekazu.
Standard 5
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone
ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 6
W sytuacji, gdy do ośrodka III poziomu referencyjnego/Ośrodka Wysokospecjalistycznej
Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży z dzieckiem/adolescentem zgłasza się jeden z rodziców, można domniemywać, że drugi rodzic wyraża zgodę na taki rodzaj
kontaktu (tzw. zgoda domniemana). W sytuacji, gdy istnieją wskazania do leczenia, a jeden
z rodziców wprost sprzeciwia się leczeniu dziecka/adolescenta, wówczas decyzję o leczeniu
podejmuje sąd opiekuńczy. Do czasu wydania przez sąd opiekuńczy decyzji można
podejmować tylko niezbędne czynności dla ratowania życia i zdrowia pacjenta. W sytuacji
jawnego konfliktu między rodzicami dziecka/adolescenta, posiadającymi pełnię praw
rodzicielskich, warto jednak uzyskać pisemną zgodę od obojga rodziców.
Standard 7
Zgoda na leczenie musi być podpisana zgodnie z obowiązującymi przepisami prawa oraz
zasadami obowiązującymi w jednostce, w której znajduje się oddział.
Standard 8
Realizacja każdego oddziaływania/świadczenia wobec pacjenta, bezpośredniego lub
pośredniego (tj. spotkania edukacyjno-konsultacyjne) powinna zostać odnotowana
w dokumentacji medycznej pacjenta.
Standard 9
Dokumentacja medyczna zawiera co najmniej:
(1) oznaczenie pacjenta, pozwalające na ustalenie jego tożsamości: (a) nazwisko i imię
(imiona), (b) datę urodzenia, (c) oznaczenie płci, (d) adres miejsca zamieszkania, (e)
numer PESEL, jeżeli został nadany, w przypadku noworodka ‒ numer PESEL matki,
a w przypadku osób, które nie mają nadanego numeru PESEL - rodzaj i numer
dokumentu potwierdzającego tożsamość, (f) w przypadku, gdy pacjentem jest osoba
małoletnia, całkowicie ubezwłasnowolniona lub niezdolna do świadomego wyrażenia
zgody ‒ nazwisko i imię (imiona) przedstawiciela ustawowego oraz adres jego miejsca
zamieszkania,
(2) oznaczenie podmiotu udzielającego świadczeń zdrowotnych ze wskazaniem komórki
organizacyjnej, w której udzielono świadczeń zdrowotnych,
(3) opis stanu zdrowia pacjenta lub udzielonych mu świadczeń zdrowotnych,
(4) datę sporządzenia,
(5) identyfikację osoby dokonującej wpisu do dokumentacji medycznej.
Standard 10
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację
medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez
pacjenta. Upoważnienie powinno zawierać: (a) miejscowość i datę, (b) dane pacjenta (imię
i nazwisko, adres zamieszkania, numer PESEL), (c) dane osoby upoważnionej (imię
i nazwisko, adres zamieszkania, nr dowodu tożsamości), (d) wyraźny podpis pacjenta lub
przedstawiciela ustawowego.
Standard 11
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie
podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów,
kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych
nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu
po wykorzystaniu). Wszystkie wytwory (np. rysunki dziecka), notatki dotyczące
bezpośrednich wypowiedzi w trakcie wywiadu i obserwacji, wypełnione kwestionariusze,
protokoły badań testowych są traktowane jako dane surowe (materiał źródłowy) i jako takie
nie mieszczą się w pojęciu dokumentacji medycznej. Powinny być wydzielone i odpowiednio
zabezpieczone w miejscu udzielania świadczeń (tj. w teczce pacjenta, w której jest
wydzielona część z dokumentacją medyczną oraz część przeznaczona na dane surowe ‒
materiał źródłowy).
Standard 12
Podmiot udzielający świadczeń zdrowotnych przechowuje dokumentację medyczną przez 20
lat, licząc od końca roku kalendarzowego, w którym dokonano ostatniego wpisu, z wyjątkiem
dokumentacji medycznej dotyczącej dzieci do ukończenia 2 r.ż., która jest przechowywana
przez okres 22 lat.
Standard 13
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona
w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi
w tym zakresie aktami prawnymi.
Standard 14
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie
obowiązujących aktach prawnych.
1.8. Współpraca oddziału z podmiotami zewnętrznymi
1.8.1. Konsylia zewnętrzne
Rekomendacja 1
Istotnym elementem pracy Ośrodka Wielospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży jest współpraca z innymi podmiotami realizującymi
świadczenia opieki zdrowotnej w ramach I, II lub III poziomu referencyjnego.
Rekomendacja 2
Konsylium zewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej
w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej
u innych świadczeniodawców. Spotkania te służą: (a) przekazaniu informacji istotnych dla
procesu diagnostycznego, stworzenia konceptualizacji i planu oddziaływań, (b) uzgodnieniu
lub uszczegółowieniu diagnozy, (c) uzgodnieniu lub uszczegółowieniu planu oddziaływań.
Rekomendacja 3
Konsylia mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich
prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na
realizację konsyliów zewnętrznych pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać o utrzymanie zasady poufności. Każde konsylium zewnętrzne należy odnotować
w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
1.8.2. Sesje koordynacji
Rekomendacja 1
W razie konieczności należy nawiązać kontakt z podmiotami zewnętrznymi zaangażowanymi
w opiekę nad pacjentem zgodnie z kwalifikacjami i kompetencjami danych instytucji
i zatrudnionych w nich osób. Jej celem jest podjęcie i realizowanie współpracy w zakresie
wsparcia dziecka/adolescenta, jego rodziny i otoczenia społecznego.
Rekomendacja 2
Współpraca może dotyczyć (a) innych podmiotów udzielających świadczeń opieki
zdrowotnej, (b) zespołów podstawowej opieki zdrowotnej, (c) pracowników szkoły pacjenta,
(d) poradni psychologiczno-pedagogicznych, (e) zespołów kuratorskiej służby sądowej, (f)
asystentów rodzinnych i pracowników socjalnych w podmiotach pomocy społecznej.
Rekomendacja 3
Sesje koordynacji mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów
lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by
zgodę na realizację sesji koordynacji pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać
o utrzymanie zasady poufności. Każdą sesję koordynacji należy odnotować w dokumentacji
medycznej dziecka/adolescenta, którego ona dotyczyła.
2. Izba/Dział Przyjęć Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej
dla Dzieci i Młodzieży (IP)
2.1. Cele funkcjonowania Izby/Działu Przyjęć
Celem funkcjonowania Izby/Działu Przyjęć jest całodobowe udzielanie
wysokospecjalistycznych świadczeń zdrowotnych z zakresu ochrony zdrowia psychicznego
dla dzieci i młodzieży z zaburzeniami psychicznymi, neurorozwojowymi i behawioralnymi.
Izba Przyjęć stanowi integralny element organizacyjny Ośrodka Wysokospecjalistycznej
Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży (OWCOP). Główny zakres
działalności IP/DP obejmuje świadczenia medyczne związane z procesem kwalifikacji do
całodobowego leczenia szpitalnego w OWCOP, realizowane poprzez zapewnienie
całodobowego dostępu do konsultacji psychiatrycznych w lokalizacji. W ramach IP/DP
świadczenia udzielane są dzieciom i młodzieży od pierwszych dni życia do wczesnej
dorosłości (zgodnie z aktualnymi wytycznymi – do czasu ukończenia nauki w szkole
ponadpodstawowej). Efektem końcowym procesu kwalifikacji jest przyjęcie lub odmowa
przyjęcia do OWCOP.
Cele szczegółowe:
a. zapewnienie całodobowego dostępu do procesu kwalifikacji do przyjęcia w trybie
nagłym do OWCOP (w psychiatrycznych stanach nagłych),
b. zapewnienie dostępu do procesu kwalifikacji do przyjęcia w trybie planowym,
dostępu do konsultacji psychiatrycznej dla podmiotów zewnętrznych.
Cele te realizowane są poprzez:
a. zapewnienie całodobowej dostępności do konsultacji psychiatrycznej,
b. zapewnienie dostępu do badań diagnostycznych (laboratoryjnych, obrazowych, EKG)
i konsultacji specjalistycznych wymaganych w procesie wstępnej diagnostyki
różnicowej,
c. zapewnienie możliwości przeprowadzenia badania psychiatrycznego bez zgody,
d. zapewnienie możliwości czasowego zastosowania różnych form przymusu
bezpośredniego,
e. zapewnienie możliwości podjęcia podstawowych interwencji medycznych – w sensie
zabezpieczenia dostępu obwodowego, rozpoczęcia podaży płynów i.v., doraźnego
podania leków.
Efektem końcowym jest dokonanie wstępnej oceny problemu medycznego w zakresie
niezbędnym do podjęcia decyzji o wyborze dalszej ścieżki pacjenta, w tym w przypadku
ustalenia zasadności całodobowej hospitalizacji w OWCOP, przeprowadzenie procesu
przyjęcia do OWCOP, a w przypadku braku miejsc w lokalizacji ustalenie miejsca
hospitalizacji w innym OWCOP oraz zapewnienie transportu medycznego do jego lokalizacji.
W przypadku ustalenia zasadności całodobowej hospitalizacji w oddziale innej specjalności
ustalenie miejsca hospitalizacji w lokalizacji podmiotu lub w innym podmiocie leczniczym,
z zapewnieniem transportu medycznego do jego lokalizacji. W przypadku ustalenia braku
zasadności całodobowej hospitalizacji w OWCOP, odmowa przyjęcia z wskazaniem dalszej
ścieżki opieki nad pacjentem w ramach adekwatnego poziomu referencyjnego (I/II/III) lub
innej ambulatoryjnej opieki specjalistycznej lub innych usług specjalistycznych.
2.2. Organizacja funkcjonowania Izby/Działu Przyjęć
Standard 1
Świadczenia w Izbie/Dziale Przyjęć są udzielane całodobowo.
Rekomendacja 1
Izba/Dział Przyjęć może być zlokalizowana w bezpośrednim sąsiedztwie OWOCOP, jak
również może być komórką funkcjonującą w ramach pediatrycznej izby przyjęć (PIP)
lub Szpitalnego Oddziału Ratunkowego. W skład pomieszczeń powinny wchodzić: pokój
badań, punkt przyjęć, poczekalnia, sanitariaty oraz tzw. izolatka dla pacjenta
pobudzonego; powinien być również zapewniony dostęp do gabinetu zabiegowego.
W przypadku gdy IP/DP jest komórką PIP lub SOR, winna ona posiadać odrębne
pomieszczenia – wydzielony pokój badań i o ile to możliwe wydzieloną poczekalnię,
a pozostałe pomieszczenia, tj. izolatka dla pacjenta pobudzonego, punkt przyjęć,
sanitariaty, gabinet zabiegowy, może stanowić pomieszczenie wspólne (dedykowane
dla pacjentów IP, PIP, SOR).
Standard 2
Izba/Dział Przyjęć i znajdujące się w niej pomieszczenia powinny być zorganizowane tak, by
zapewniać bezpieczeństwo pacjentom i personelowi. Ponadto powinny umożliwiać ciągłą obserwację i nadzór pacjenta. Zaleca się wyposażenie IP/DP w system monitoringu
wizyjnego, w tym wyposażenie sanitariatów w urządzenia sygnalizujące upadek lub utratę
kontaktu z podłożem (bez toru wizyjnego).
Rekomendacja 1
Zaleca się, aby personel medyczny w trakcie udzielania świadczeń medycznych miał
swobodny, nieograniczony dostęp do drzwi wyjściowych z pomieszczenia, w którym są
udzielane świadczenia w bezpośrednim kontakcie z pacjentem. Personel lub
pomieszczenie, w którym odbywa się udzielenie świadczeń medycznych
w bezpośrednim kontakcie z pacjentem, powinny być wyposażone w urządzenie
przyzywowe (umożliwiające zaalarmowanie i wezwanie dodatkowego personelu
w sytuacji zagrożenia). Zaleca się opracowanie procedury współpracy z Policją lub
firmą zajmującą się ochroną mienia w zakresie sytuacji wymagających stosowania
przymusu bezpośredniego.
Standard 3
Podstawowym świadczeniem udzielanym w IP/DP jest konsultacja psychiatryczna, będąca
elementarną składową procesu kwalifikacji do hospitalizacji w OWCOP (w skrócie proces
kwalifikacji) lub wykonywana na zlecenie i dla celów innych podmiotów (konsultacje
psychiatryczne na zlecenie Policji, innego podmiotu leczniczego). W zależności od wstępnych
hipotez diagnostycznych/diagnozy różnicowej konsultacja psychiatryczna (badanie
psychiatryczne) może być poszerzona o inne konsultacje specjalistyczne, podstawowe
badania laboratoryjne, ewentualnie badania obrazowe, EKG. Zaleca się, aby był zapewniony
całodobowy dostęp do konsultacji specjalistycznych, w minimalnym zakresie obejmujący
konsultację pediatryczną, neurologiczną i chirurgiczną, diagnostyki laboratoryjnej,
diagnostyki obrazowej, EKG w lokalizacji podmiotu lub w innym podmiocie udzielającym
całodobowo tego typu świadczenia.
Standard 4
W skład procesu kwalifikacji wchodzi:
a. stawienie się pacjenta w IP/DP, wstępna ocena okoliczności zgłoszenia, ocena typu
pilności konsultacji (triage) z założeniem dokumentacji medycznej,
b. konsultacja psychiatryczna lub dodatkowe badania, konsultacje specjalistyczne,
wymagane interwencje pielęgnacyjno-terapeutyczne, sformułowanie diagnozy
i wstępnych zaleceń w zakresie ustalenia wskazań lub braku wskazań do hospitalizacji,
c. ostatnim krokiem procesu kwalifikacji jest sformalizowanie przyjęcia do OWCOP lub
odmowa przyjęcia.
Wymienione czynności winne być opisane w dokumentacji medycznej – karcie konsultacji
Izby/Działu Przyjęć, która w przypadku:
a. formalizacji przyjęcia do oddziału może stanowić załącznik historii choroby leczenia
w oddziale psychiatrycznym lub
b. staje się elementem Karty Odmowy Przyjęcia (karta konsultacji w IP – odmowa
przyjęcia).
Standard 5
Konsultacje psychiatryczne wykonywane na zlecenie i dla celów innych podmiotów
(konsultacje psychiatryczne na zlecenie Policji, innego podmiotu leczniczego) są przeprowadzane na podstawie ustalonych okoliczności i celów konsultacji, mogą również
przybrać przebieg procesu kwalifikacji.
Standard 6
Świadczenia medyczne są realizowane w IP/DP zgodnie z obowiązującymi przepisami prawa,
standardami i wytycznymi i powinny być oparte o aktualną wiedzę medyczną.
Standard 7
W Izbie/Dziale Przyjęć należy systematycznie monitorować zdarzenia niepożądane
i podejmować odpowiednie działania zapobiegające im – muszą być odpowiednio opisane
w dokumentacji medycznej. Ponadto obowiązkiem jest przeanalizowanie ich przebiegu oraz
opracowanie i wdrożenie działań zaradczych, w tym zapoznanie z wdrożonymi działaniami
wszystkich członków zespołu zaangażowanych w opiekę nad pacjentem.
2.3. Funkcje i zadania personelu IP/DP
Świadczeń w IP/DP udziela zespół, w skład którego wchodzi lekarz (co najmniej w trakcie
specjalizacji z psychiatrii/psychiatrii dzieci i młodzieży) i pielęgniarka/pielęgniarz/ratownik
medyczny, rejestratorka medyczna, inny personel (osoby przeszkolone i upoważnione na
podstawie odrębnych umów przez Kierownika Podmiotu do pomocy w stosowaniu przymusu
bezpośredniego). Celem podniesienia jakości i bezpieczeństwa świadczeń powinno dążyć się
do zapewnienia personelu dedykowanego do udzielania świadczeń medycznych w IP/DP.
Aby zapewnić bezpieczeństwo pacjentom, należy dysponować wystarczającą liczbą
pracowników o odpowiednich umiejętnościach, przeszkoleniu i kompetencjach, którzy
potrafią ocenić ryzyko niebezpiecznego zdarzenia oraz odpowiednio na nie reagować,
minimalizując tym samym zachowania i wydarzenia niepożądane mogące prowadzić do
uszczerbku na zdrowiu zarówno pacjenta, jak i personelu medycznego.
Minimalny skład zespołu personelu IP/DP powinien obejmować lekarza i 2 pielęgniarki/
pielęgniarzy lub 1 pielęgniarkę/pielęgniarza oraz ratownika medycznego. Świadczeń w IP
może udzielać wskazany do tego personel pielęgniarski i lekarz OWCOP, pod warunkiem, że
ich zaangażowanie w prace IP/DP nie zaburzy ciągłości opieki i bezpieczeństwa pacjentów
oddziału. W IP/DP funkcjonującej przy PIP lub SOR świadczeń udzielać może personel
pielęgniarski/ratownicy medyczni tych komórek organizacyjnych oraz lekarz oddziału, pod
warunkiem że jego zaangażowanie w prace IP/DP nie zaburzy ciągłości opieki
i bezpieczeństwa pacjentów oddziału.
Standard 1
Zadania i zakres obowiązków lekarza:
a. przeprowadzenie wywiadu diagnostycznego, rodzinnego i rozwojowego z rodzicami/
opiekunami oraz z dzieckiem/adolescentem w zakresie adekwatnym do celu
i okoliczności konsultacji,
b. obserwacja zachowania dziecka/adolescenta i relacji dziecka/adolescenta z rodzicami/
opiekunami w warunkach izby przyjęć,
c. analiza danych z dostarczonej do izby przyjęć dokumentacji (np. dokumentacja lekarska,
opinie psychologiczne i pedagogiczne, orzeczenia, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego dziecka/adolescenta,
e. w razie potrzeby przeprowadzenie lub skierowanie na konsultacje specjalistyczne
i badania diagnostyczne,
f. przeprowadzenie wstępnej diagnozy różnicowej i ustalenie wstępnego rozpoznania
nozologicznego,
g. zlecenie niezbędnych i adekwatnych do stanu zdrowia pacjenta interwencji
pielęgnacyjno-terapeutycznych, w tym doraźnej interwencji farmakologicznej zgodnie
z obowiązującymi standardami, wytycznymi opartymi na aktualnej wiedzy medycznej,
h. obserwacja lekarska, monitorowanie stanu psychicznego i somatycznego pacjenta,
w tym pod kątem możliwych działań niepożądanych zastosowanych w izbie przyjęć
odziaływań (farmakoterapii, przymusu bezpośredniego),
i. w uzasadnionych przepisami sytuacjach wybór i zlecanie adekwatnych form przymusu
bezpośredniego, nadzór nad jego przebiegiem, ocena zasadności jego zastosowania
w przypadku zlecenia przez pielęgniarkę/pielęgniarza/ratownika medycznego, decyzja
o zakończeniu jego stosowania,
j. kwalifikacji do dalszego trybu leczenia/oddziaływań,
k. przedstawienie w sposób przystępny informacji o wynikach przeprowadzonej
konsultacji, badań diagnostycznych, wstępnej diagnozie, zaleceniach dotyczących
możliwości leczenia, możliwych konsekwencjach zaniechania adekwatnego leczenia,
sytuacji prawnej (przysługujących prawach),
l. w sytuacji kwalifikacji pacjenta do hospitalizacji w oddziale całodobowym – zapoznanie
dziecka/adolescenta oraz opiekunów/rodziców z wstępnym planem leczenia,
przysługującymi prawami, zasadami i regulaminie funkcjonowania oddziału, uzyskanie
formalnej pisemnej zgody na przyjęcie i leczenie w oddziale,
m. w sytuacji braku kwalifikacji pacjenta do hospitalizacji w oddziale całodobowym
(również wobec braku zgody pacjenta/opiekuna), opracowanie, omówienie i wydanie
Karty Odmowy. Obligatoryjnym elementem procesu odmowy (zawartym w Karcie
Odmowy) są zalecenia zawierające wskazanie dalszej ścieżki pacjenta (np. skierowanie
do adekwatnego poziomu referencyjnego),
n. w przypadku kwalifikacji do leczenia szpitalnego w innym podmiocie leczniczym –
koordynacja ustalenia miejsca hospitalizacji i trybu przekazania,
o. podejmowanie adekwatnych działań prawnych,
p. przeprowadzenie podstawowego wsparcia informacyjnego dla rodziców/opiekunów na
temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy
społecznej, instytucji pomocowych i prawnych,
r. prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 2
Zadania i zakres obowiązków pielęgniarki/pielęgniarza/ratownika medycznego:
a. wstępne ustalenie okoliczności stawienia się w IP/DP, trybu skierowania, triage
pacjenta,
b. monitorowanie, nadzór i opieka nad pacjentem w czasie jego przebywania w IP,
c. wykonanie zleconych czynności pielęgnacyjnych i terapeutycznych, w tym:
i. pobranie materiału biologicznego do badań laboratoryjnych,
ii. podanie zaleconych leków, płynów, monitorowanie ich efektywności
i potencjalnych działań niepożądanych,
iii. dokonywanie pomiarów parametrów życiowych (ciśnienia tętniczego, tętna,
temperatury ciała itp.),
iv. nawiązanie kontaktu z dzieckiem/adolescentem i uzyskanie informacji na temat
jego aktualnej kondycji psychicznej i fizycznej,
v. zapewnienie ciągłości opieki nad pacjentem w czasie pobytu w izbie przyjęć,
vi. zapewnienie wstępnego zabezpieczenia medycznego, w sytuacjach nagłych –
zabezpieczenie dostępu obwodowego, w uzasadnionych przepisami sytuacjach
wybór i zlecanie adekwatnych form przymusu bezpośredniego, udział
w zastosowaniu przymusu bezpośredniego zleconego przez lekarza,
monitorowanie stanu pacjenta w czasie jego stosowania,
vii. reagowanie na sytuacje trudne i zgłaszanie ich lekarzowi Izby/Działu Przyjęć,
viii. egzekwowanie zasad regulaminu,
ix. w razie potrzeby wykonywanie opatrunków, toalety,
d. prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 3
Zadania i zakres obowiązków rejestratorki medycznej
a. Pozyskiwanie danych i wprowadzanie danych niezbędnych do założenia i prowadzenia
dokumentacji medycznej.
Standard 4
Zadania i zakres obowiązków innego personelu – poinstruowanego i przeszkolonego
w zakresie stosowania przymusu bezpośredniego.
a. Pomoc w zastosowaniu przymusu bezpośredniego na zlecenie i pod nadzorem
lekarza/pielęgniarki/pielęgniarza/ratownika medycznego.
Standard 5
Działanie Izby/Działu Przyjęć jest ukierunkowane na udzielanie kompleksowej
i specjalistycznej pomocy w stanach nagłych z obszarze zdrowia psychicznego
z uwzględnieniem stanu somatycznego, dlatego też istotnym elementem ich funkcjonowania
jest współpraca personelu wchodzącego w skład zespołu IP/DP. Role każdego z członków
zespołu izby przyjęć współuzupełniają się; każdy ma do zrealizowania zadania przypisane
specyficznie do pełnionych przez siebie funkcji oraz wspólne z innymi członkami zespołu.
Standard 6
Współpraca w zespole jest podstawową zasadą funkcjonowania izby przyjęć oraz jest
szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu
informacji istotnych dla zabezpieczenia pacjenta, zabezpieczenia otoczenia, wstępnej
diagnozy i wdrożonego leczenia, (b) wspólnego ustalania rodzaju i zakresu działań
diagnostyczno-terapeutycznych oraz podziału pracy.
Ośrodek Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej
dla Dzieci i Młodzieży
Wymagania formalne dla Ośrodka Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży w III poziomie referencyjnym obejmują zorganizowanie
całodobowego Oddziału Psychiatrycznego dla Dzieci i Młodzieży wraz z Izbą Przyjęć oraz
realizację świadczeń w zakresie Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży, tj.
Poradni Zdrowia Psychicznego dla Dzieci i Młodzieży oraz Oddziału Dziennego
Psychiatrycznego dla Dzieci i Młodzieży, lub Poradni Zdrowia Psychicznego dla Dzieci
i Młodzieży w ramach ośrodka II poziomu referencyjnego.
Standardy organizacyjne
1. Organizacja pracy w Ośrodku Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży
1.1. Cele funkcjonowania ośrodka
Celem funkcjonowania Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej
dla Dzieci i Młodzieży (OWCOP) (III poziom referencyjny) jest świadczenie kompleksowych,
interdyscyplinarnych i wysokospecjalistycznych usług diagnostycznych oraz leczniczych dla
pacjentów z poważnymi zaburzeniami psychicznymi, neurorozwojowymi i behawioralnymi.
Jego działalność stanowi uzupełnienie oferty świadczeń realizowanych w Ośrodkach
Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży/
Zespołach Środowiskowej Opieki Psychologicznej i Psychoterapeutycznej dla Dzieci
i Młodzieży (ośrodki I poziomu referencyjnego) oraz Poradniach Zdrowia Psychicznego dla
Dzieci i Młodzieży i Oddziałach Dziennych Psychiatrycznych dla Dzieci i Młodzieży (ośrodki II
poziomu referencyjnego). Z pomocy tego rodzaju ośrodka mogą korzystać dzieci i młodzież
od pierwszych dni życia do wczesnej dorosłości (pod warunkiem kontynuacji nauki
w szkołach ponadpodstawowych). Efektem końcowym prowadzonych oddziaływań ma być
poprawa stanu psychicznego oraz funkcjonowania pacjenta umożliwiająca kontynuację jego
leczenia w ośrodkach niższego poziomu. Konieczne jest objęcie opieką również rodziny
pacjenta.
Cele szczegółowe
Do celów szczegółowych działania Całodobowego Oddziału Psychiatrycznego dla Dzieci
i Młodzieży w III poziomie referencyjnym należy:
a. zapewnienie całodobowej opieki, nadzoru i leczenia pacjentom: w psychiatrycznych
stanach nagłych (poważnych stanach zagrożenia zdrowia, stanach zagrożenia życia);
u których wyczerpano możliwości leczenia w trybie ambulatoryjnym, w tym w trybie
Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży (II poziom referencyjny),
a leczenie w warunkach oddziału całodobowego rokuje na poprawę stanu zdrowia; tym,
którzy nie mają dostępu do adekwatnego leczenia w warunkach ambulatoryjnych,
b. zapewnienie dostępu do wysokospecjalistycznej diagnostyki psychiatrycznej pacjentom:
u których wyczerpano możliwości diagnostyki w trybie ambulatoryjnym, w tym w trybie Oddziału Dziennego Psychiatrycznego dla Dzieci i Młodzieży (II poziom referencyjny); tym,
którzy nie mają dostępu do adekwatnej diagnostyki w warunkach ambulatoryjnych,
c. dokonanie powtórnej oceny problemu i sposobu leczenia pacjenta, w tym pogłębionej
wieloaspektowej konceptualizacji, z uwzględnieniem szczegółowej oceny funkcjonowania
dziecka/adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem
mechanizmów zaburzenia i narastania problemów, przegląd zastosowanych metod
leczenia i sposobów ich wdrażania, w czasie pobytu w oddziale, w przypadku pacjentów,
który pozostawali pod opieką ośrodków I i II poziomu referencyjnego,
d. tworzenie psychologicznej, wieloaspektowej konceptualizacji problemu pacjenta
(z uwzględnieniem modelu biopsychospołecznego), w tym oceny funkcjonowania dziecka/
adolescenta w poszczególnych sferach psychologicznych z wyjaśnieniem mechanizmów
zaburzenia i narastania problemów oraz sformułowanie planu postępowania w czasie
pobytu w ośrodku w przypadku dzieci/adolescentów niepozostających pod opieką
ośrodków I i II poziomu referencyjnego,
e. prowadzenie leczenia psychiatrycznego, w tym farmakologicznego zaburzeń psychicznych,
neurorozwojowych i behawioralnych wieku rozwojowego, zgodnie z obowiązującymi
standardami, w czasie pobytu pacjenta w oddziale,
f. umożliwienie dostępu do spójnego i skoordynowanego procesu leczenia, opartego na
planie diagnostyczno-terapeutycznym oraz biopsychospołecznej konceptualizacji
problemu i funkcjonowania dziecka/adolescenta, z uwzględnieniem oddziaływań
o charakterze psychologicznym,
g. tworzenie warunków dla wsparcia rozwoju, osiągania kamieni milowych w rozwoju,
identyfikacji zasobów oraz umiejętności efektywnej adaptacji do otoczenia i umiejętności
interpersonalnych dziecka/adolescenta,
h. wzmacnianie naturalnych źródeł wsparcia (zasobów) w otoczeniu społecznym
dziecka/adolescenta,
i. podejmowanie współpracy z Ośrodkami Środowiskowej Opieki Psychologicznej
i Psychoterapeutycznej dla Dzieci i Młodzieży/Zespołami Środowiskowej Opieki
Psychologicznej i Psychoterapeutycznej dla Dzieci i Młodzieży (ośrodki I poziomu
referencyjnego) oraz Poradnią Zdrowia Psychicznego dla Dzieci i Młodzieży i Oddziałem
Dziennym Psychiatrycznym dla Dzieci i Młodzieży (ośrodki II poziomu referencyjnego),
j. podejmowanie zindywidualizowanej współpracy ze środowiskiem pacjenta (m.in. inni
specjaliści z jednostek ochrony zdrowia (w tym lekarze innych specjalizacji), jednostki
oświatowe i placówki opiekuńczo-wychowawcze, służby publiczne, jednostki pomocy
społecznej i pieczy zastępczej, zespoły kuratorskie).
1.2. Organizacja funkcjonowania oddziału całodobowego
Standard 1
Ośrodek Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży
powinien zapewnić pacjentom ciągłą, całodobową opiekę lekarską i pielęgniarską,
z możliwością przyjmowania pacjentów w stanach nagłych.
Standard 2
Docelowa grupa objęta opieką to dzieci przed rozpoczęciem realizacji obowiązku szkolnego
oraz dzieci młodzież i młodzi do czasu ukończenia nauki w szkole ponadpodstawowej, przy czym hospitalizacja pacjentów, którzy ukończyli 18 lat i kontynuują naukę w szkole średniej,
powinna być możliwa w miarę dostępności miejsc w oddziale.
Standard 3
Jeżeli możliwe jest zorganizowanie osobnych oddziałów dla dzieci i osobnych dla młodzieży,
to granicę wieku powinien stanowić 13‒14 r.ż. z uwzględnieniem etapu edukacyjnego (szkoła
podstawowa vs. szkoła średnia).
Standard 4
Oddział i znajdujące się w nim pomieszczenia powinny być: dostosowane do wieku
pacjentów, bezpieczne, utrzymywane w czystości, zapewniające przestrzeń do zajęć
terapeutycznych, rozmów indywidualnych, relaksu i nauki.
Standard 5
Zaleca się wyposażenie oddziału w system monitoringu wizyjnego, w tym w miarę
możliwości wyposażenie sanitariatów w urządzenia sygnalizujące upadek lub utratę kontaktu
z podłożem (bez toru wizyjnego).
Standard 6
Realizacja świadczeń ma odbywać się poprzez: (1) przyjęcie pacjenta spełniającego kryteria
przyjęcia do Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci
i Młodzieży, (2) całościową wielospecjalistyczną ocenę funkcjonowania pacjenta, (3)
sporządzenie planu diagnostyczno-terapeutycznego z uwzględnieniem modelu
biopsychospołecznego, (4) całodobową obserwację pacjenta w warunkach oddziału
stacjonarnego, (5) rozpoczęcie odpowiedniego leczenia zgodnie z określonymi potrzebami
pacjenta, (6) zaplanowanie wypisu i wypisanie pacjenta z oddziału z odpowiednimi
zaleceniami, (7) współpracę z innymi placówkami, instytucjami i ośrodkami opiekującymi się
pacjentem.
Standard 7
Pacjenci hospitalizowani w Ośrodku Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży pozostają pod opieką multidyscyplinarnego zespołu
specjalistów składającego się z lekarzy psychiatrów dzieci i młodzieży, psychologów,
psychoterapeutów, terapeutów zajęciowych, pielęgniarek/pielęgniarzy, pedagogów,
pracowników socjalnych. Rekomenduje się zapewnianie (interwencyjnego) dostępu do
wsparcia psychologicznego w pierwszych dniach hospitalizacji ‒ uwzględniając okoliczności
hospitalizacji i stan zdrowia pacjenta oraz zasoby personalne oddziału.
Standard 8
Proces diagnostyczny i terapeutyczny powinien być skoncentrowany na pacjencie,
a świadczenia realizowane zgodnie z obowiązującymi przepisami prawa, standardami
i wytycznymi. Wszelkie działania powinny być oparte o aktualną wiedzę medyczną.
Standard 9
Możliwość kształcenia powinna stanowić integralną część hospitalizacji w oddziale. Poziom
edukacji należy dostosować do wieku oraz umiejętności pacjenta z uwzględnieniem
specjalnych potrzeb edukacyjnych. Zaleca się, aby wymiar kształcenia był zgodny z obowiązującymi przepisami prawa. Jednocześnie wymagania edukacyjne powinny być
dostosowane do stanu psychicznego i możliwości pacjenta. Instytucja edukacyjna powinna
nawiązać relacje z odpowiednimi szkołami, aby wesprzeć powrót pacjenta do miejsca nauki
po wypisaniu z oddziału.
1.3. Funkcje i zadania poszczególnych członków zespołu
Standard 1
Ośrodek Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży
funkcjonuje opierając się na pracy multidyscyplinarnego zespołu posiadającego
specjalistyczne doświadczenie w leczeniu złożonych problemów zdrowia psychicznego dzieci
i młodzieży (lekarz psychiatra dzieci i młodzieży, psycholog, psychoterapeuta, terapeuta
zajęciowy, pielęgniarka/pielęgniarz). Przeszkolenie personelu powinno zapewnić
odpowiednią opiekę, leczenie i wsparcie pacjentom.
Standard 2
Do zadań i obowiązków lekarza psychiatry dzieci i młodzieży należą:
1. Prowadzenie procesu diagnostycznego, w tym:
a. prowadzenie wywiadu rodzinnego, rozwojowego i diagnostycznego z rodzicami/
opiekunami, prowadzenie rozmowy z dzieckiem/adolescentem,
b. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale, prowadzenie
obserwacji relacji dziecka/adolescenta z personelem i innymi pacjentami,
c. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja lekarska,
opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne, opinia
kuratora, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego,
e. kierowanie na konsultacje psychologiczne,
f. przeprowadzenie lub kierowanie na niezbędne badania diagnostyczne,
g. w razie konieczności kierowanie na konsultacje z lekarzami innych specjalności,
organizowanie konsyliów lekarskich.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalenie rozpoznania nozologicznego, udział w tworzeniu konceptualizacji i planu
oddziaływań, uwzględniającego dostępne zasoby, podział pracy,
b. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego
planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom),
e. udział w konsyliach wewnętrznych i zewnętrznych oraz współdziałanie w ramach
zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia pacjenta,
i jego otoczenia,
f. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji terapeutycznej).
3. Prowadzenie oddziaływań leczniczych i terapeutycznych dotyczących pacjenta, jego
rodziny i otoczenia, w tym:
a. prowadzenie leczenia farmakologicznego zaburzeń psychicznych, zaburzeń
emocjonalnych i behawioralnych zgodnie z obowiązującymi standardami,
b. prowadzenie obserwacji lekarskich, monitorowanie stanu psychicznego
i somatycznego pacjenta, w tym pod kątem możliwych działań niepożądanych
prowadzonego leczenia farmakologicznego,
c. ocena postępów leczenia, omawianie ich z pacjentem i jego rodzicami/opiekunami,
d. zmiana leczenia w razie braku poprawy, wystąpienia działań niepożądanych
farmakoterapii, w innych nieprzewidzianych wcześniej i uzasadnionych sytuacjach
(np. pojawienie się objawów dodatkowych chorób somatycznych, wycofanie zgody
opiekuna prawnego pacjenta na stosowanie farmakoterapii),
e. wydanie zaleceń odnośnie do kontynuacji leczenia,
f. egzekwowanie zasad regulaminu oddziału,
g. podejmowanie adekwatnych działań prawnych,
h. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat świadczeń
oferowanych przez system ochrony zdrowia, edukacji, pomocy społecznej, instytucje
pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 3
Do zadań i obowiązków psychologa należą:
1. Prowadzenie procesu diagnostycznego, w tym:
a. prowadzenie diagnostyki psychologicznej, w tym z wykorzystaniem
standaryzowanych procedur i narzędzi diagnostycznych, dostosowanej do
możliwości i potrzeb dziecka/adolescenta,
b. gromadzenie i analiza danych z dostępnej dokumentacji (np. dokumentacja
lekarska, opinie psychologiczne i pedagogiczne, orzeczenia, świadectwa szkolne,
opinia kuratora, wyroki sądowe itd.)
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. prowadzenie psychoedukacji w zakresie ustalonego rozpoznania i opracowanego
planu postępowania z dzieckiem/adolescentem i jego rodzicami/opiekunami,
współtworzenie regulaminu funkcjonowania oddziału,
d. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom),
e. uczestniczenie w konsyliach wewnętrznych i zewnętrznych oraz współdziałanie
w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia
pacjenta, i jego otoczenia,
f. uczestniczenie w spotkaniach superwizyjnych (superwizja kliniczna oraz superwizja
terapeutyczna).
3. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych i profilaktycznych
dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie interwencji psychologicznych obejmujących pacjenta oraz
rodziców/opiekunów/rodzinę,
b. w miarę posiadanych kompetencji w zakresie psychoterapii ‒ prowadzenie
psychoterapii indywidualnej, rodzinnej, grupowej,
c. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem
psychospołecznym,
d. prowadzenie warsztatów psychoedukacyjnych,
e. prowadzenie treningów umiejętności społecznych,
f. prowadzenie treningów zastępowania agresji,
g. egzekwowanie zasad regulaminu oddziału,
h. podejmowanie adekwatnych działań prawnych,
i. prowadzenie wsparcia informacyjnego dla rodziców/opiekunów na temat
świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy
społecznej, instytucje pomocowe, instytucje prawne.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 4
Do zadań i obowiązków psychoterapeuty należą:
1. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom), prowadzenie
obserwacji zachowania dziecka/adolescenta w oddziale,
e. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, współdziałanie
w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia
pacjenta, i jego otoczenia,
f. uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji
terapeutycznej).
2. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych
dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. w miarę posiadanych kompetencji w zakresie psychoterapii i potrzeb pacjenta ‒
prowadzenie psychoterapii indywidualnej, rodzinnej, grupowej,
b. współprowadzenie warsztatów psychoedukacyjnych,
c. prowadzenie treningów umiejętności społecznych,
d. prowadzenie treningów zastępowania agresji,
e. prowadzenie spotkań edukacyjno-konsultacyjnych związanych ze wsparciem
psychospołecznym, egzekwowanie zasad regulaminu oddziału.
3. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 5
Do zadań i obowiązków osoby prowadzącej terapię zajęciową należą:
1. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. współtworzenie konceptualizacji i planu terapeutycznego uwzględniającego
dostępne zasoby,
b. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
c. współtworzenie regulaminu funkcjonowania oddziału,
d. uczestniczenie w konsyliach wewnętrznych i zewnętrznych, współdziałanie
w ramach zespołu interdyscyplinarnego, realizującego program pomocy i wsparcia
pacjenta, i jego otoczenia,
e. uczestniczenie w spotkaniach superwizyjnych zespołu terapeutycznego
(tj. superwizji terapeutycznej).
2. Prowadzenie oddziaływań pomocowych, w tym terapeutycznych, profilaktycznych
dotyczących pacjenta, jego rodziny i otoczenia, w tym:
a. prowadzenie różnych form terapii zajęciowej,
b. współprowadzenie warsztatów psychoedukacyjnych,
c. w miarę posiadanych kompetencji prowadzenie spotkań edukacyjno-konsultacyjnych
związanych ze wsparciem psychospołecznym,
d. egzekwowanie zasad regulaminu oddziału.
3. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 6
Do zadań i obowiązków pielęgniarki/pielęgniarza należą:
1. Współudział w procesie diagnostycznym:
a. pobieranie materiału biologicznego do badań laboratoryjnych,
b. dokonywanie pomiarów parametrów życiowych (ciśnienia tętniczego, tętna,
temperatury ciała itp.),
c. przeprowadzanie badania EKG (opcjonalnie, zgodnie z posiadanymi kwalifikacjami),
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
e. nawiązanie kontaktu z pacjentem i uzyskanie informacji na temat jego aktualnej
kondycji psychicznej i fizycznej,
f. dokonanie niezbędnej oceny stanu pacjenta w kierunku postawienia diagnozy
pielęgniarskiej.
2. Współudział w procesie planowania, realizacji i monitorowania postępowania, w tym:
a. ustalanie rodzaju i zakresu oddziaływań, podziału pracy,
b. współtworzenie regulaminu funkcjonowania oddziału,
c. współtworzenie specjalistycznych programów terapeutycznych dostosowanych do
potrzeb pacjenta i specyfiki danego oddziału (np. plan terapeutyczny dla pacjentów
z jadłowstrętem psychicznym, zapobieganie samouszkodzeniom),
d. prowadzenie obserwacji zachowania dziecka/adolescenta w oddziale,
e. w razie potrzeby uczestniczenie w konsyliach wewnętrznych i zewnętrznych oraz
współdziałanie w ramach zespołu interdyscyplinarnego, realizującego program pomocy
i wsparcia pacjenta, i jego otoczenia,
f. w razie potrzeby uczestniczenie w spotkaniach superwizyjnych zespołu (tj. superwizji
terapeutycznej).
3. Prowadzenie oddziaływań opiekuńczych, pielęgnacyjnych, terapeutycznych,
profilaktycznych, edukacyjnych i rehabilitacyjnych:
a. podejmowanie opieki nad pacjentem w chwili przejęcia dziecka/adolescenta od jego
opiekuna prawnego po zgłoszeniu się do oddziału, przekazywanie pod opiekę opiekuna
prawnego podczas opuszczania oddziału,
b. zapewnienie ciągłości opieki nad pacjentem w czasie pobytu w oddziale,
c. zapewnienie wstępnego zabezpieczenia medycznego,
d. reagowanie na sytuacje trudne i zgłaszanie ich lekarzowi prowadzącemu oraz
pozostałemu personelowi,
e. nadzór i koordynacja zadań związanych ze spożywaniem przez pacjentów posiłków
w czasie pobytu w oddziale, w tym posiadanie wiedzy na temat zalecanej przez lekarza
diety, zachęcanie do spożywania posiłków, w razie potrzeby monitorowanie
spożywania posiłków, nadzór nad pacjentami podczas posiłków,
f. egzekwowanie zasad regulaminu oddziału,
g. podawanie leków i obserwowanie zachowania oraz samopoczucia pacjenta po
przyjęciu leków,
h. wykonywanie opatrunków,
i. prowadzenie psychoedukacji pacjentów z zaburzeniami psychicznymi i uzależnieniami
oraz ich rodzin, przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/ukończyli kurs
specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie pielęgniarstwa
psychiatrycznego, lub posiadają tytuł specjalisty w dziedzinie pielęgniarstwa
psychiatrycznego, lub posiadają tytuł magistra pielęgniarstwa, we współpracy z innymi
członkami zespołu terapeutycznego,
j. realizowanie świadczeń rehabilitacyjnych obejmujących rehabilitację pacjentów
z zaburzeniami psychicznymi przez pielęgniarki/pielęgniarzy, które/którzy ukończyły/
ukończyli kurs specjalistyczny w tym zakresie lub kurs kwalifikacyjny w dziedzinie
pielęgniarstwa psychiatrycznego lub posiadają tytuł specjalisty w dziedzinie
pielęgniarstwa, jeżeli program kursu lub specjalizacji obejmowały treści kształcenia
z tego zakresu, lub posiadają tytuł magistra pielęgniarstwa we współpracy z innymi
członkami zespołu terapeutycznego.
4. Prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami, ze
szczególnym uwzględnieniem:
a. sporządzania obserwacji dotyczących pacjentów w raportach pielęgniarskich
(obserwacja odnośnie do każdego pacjenta z każdego dnia pobytu),
b. sprawdzania karty zleceń lekarskich i potwierdzania wykonanych zleceń w czasie
pobytu pacjenta na oddziale.
Pielęgniarka/pielęgniarz prowadzi kartę indywidualnej opieki pielęgniarskiej, a w razie
potrzeby w karcie informacyjnej z leczenia szpitalnego zawiera dane dotyczące
pielęgnowania.
1.4. Współpraca wewnętrzna (konsultacje)
Standard 1
Istotnym elementem działania Ośrodka Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży jest współpraca w ramach interdyscyplinarnego
zespołu.
Standard 2
Role każdego z członków zespołu są w pełni równoważne i współuzupełniające się w procesie
diagnozy i prowadzenia leczenia; każdy z członków zespołu ma do zrealizowania zadania
przypisane specyficznie do pełnionych przez siebie w zespole funkcji oraz wspólne z innymi
członkami zespołu.
Standard 3
Współpraca w zespole jest podstawową zasadą funkcjonowania Ośrodka oraz jest
szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu
informacji istotnych dla stworzenia konceptualizacji i planu postępowania, (b) wspólnego
ustalania rodzaju i zakresu oddziaływań oraz podziału pracy, (c) wzajemnego przekazywania
sobie wszystkich nowych informacji, istotnych z punktu widzenia dokonanej konceptualizacji
i prowadzonego leczenia.
Standard 4
Realizacja współpracy odbywa się przede wszystkim poprzez uczestnictwo w konsyliach
wewnętrznych. Zaleca się, aby konsylium wewnętrzne odbywało się co najmniej raz na
tydzień. Konsylium wewnętrzne to narada personelu udzielającego świadczeń opieki
zdrowotnej w ramach wewnętrznej struktury podmiotu. Spotkania te służą m.in: (a)
ustaleniu lekarza koordynującego proces diagnostyczno-terapeutyczny, (b) omówieniu
diagnozy i konceptualizacji oraz planu postępowania wobec pacjentów rozpoczynających
pobyt w oddziale, (c) wyznaczeniu osób do realizacji planu oddziaływań, (d) omówieniu
wątpliwości i trudności w kwestii już prowadzonych oddziaływań, (e) podsumowaniu
i ewaluacji pobytu pacjenta w oddziale. Ustalenia należy odnotować w historii choroby
dziecka/adolescenta, którego one dotyczyły.
1.5. Wsparcie merytoryczne i superwizja
Standard 1
Oddziaływania prowadzone w ramach Ośrodka Wysokospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży, w tym procesy diagnozy psychologicznej oraz procesy
terapii powinny być poddawane regularnej superwizji, tj. superwizji klinicznej oraz superwizji
terapeutycznej.
Standard 2
Superwizja kliniczna (tj. procesu diagnostycznego) jest ukierunkowana na monitoring
i wsparcie w zakresie: (a) procesu konceptualizacji zgłaszanego problemu, (b) doboru
właściwych narzędzi diagnostycznych do weryfikacji postawionych hipotez na temat
problematyki lub aktualnego funkcjonowania dziecka/adolescenta, (c) interpretacji wyników
procesu diagnostycznego, w kontekście indywidualnym i środowiskowym dziecka/adolescenta, (d) określenia profilu potrzebnego wsparcia w odniesieniu do
uzyskanych wyników postępowania diagnostycznego. Superwizja kliniczna jest superwizją
indywidualną, w której uczestniczy psycholog, realizowaną przez specjalistę w dziedzinie
psychologii klinicznej lub psychologa z min. 5 letnim doświadczeniem klinicznym, bez udziału
pacjenta.
Rekomendacja 1
Rekomenduje się, by psycholodzy zaangażowani w proces diagnostyczny swoją pracę
poddawali indywidualnej superwizji klinicznej, z częstotliwością uzależnioną od
potrzeb.
Standard 3
Superwizja terapeutyczna (tj. procesu psychoterapeutycznego) jest ukierunkowana na
monitoring i wsparcie w zakresie: (a) konceptualizacji mechanizmów trudności
dziecka/adolescenta w kontekście zaleceń stanowiących efekt postępowania
diagnostycznego, (b) rozumienia mechanizmów relacji terapeutycznej z dzieckiem/
adolescentem lub jego otoczeniem, (c) planowania, wdrażania i ewaluacji interwencji
terapeutycznych, (d) współpracy zespołu terapeutycznego w procesie leczenia
dziecka/adolescenta. Superwizja procesu terapeutycznego jest prowadzona przez osobę
z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw naukowych
(zgodnie z definicją regulowaną przez odrębne przepisy). Superwizja powinna odbywać się
przynajmniej 12 razy w roku, w formie grupowej dla całego zespołu. W przypadku
realizowania tego obowiązku na poziomie minimalnym częstotliwość superwizji w jednym
miesiącu nie może być wyższa niż 2.
Rekomendacja 1
Rekomenduje się, by psychoterapeuci prowadzący psychoterapię dziecka/adolescenta
swoją pracę poddawali indywidualnej superwizji terapeutycznej, realizowanej przez
osobę z certyfikatem superwizora lub superwizora aplikanta uznanych towarzystw
naukowych, bez udziału pacjenta z częstotliwością uzależnioną od potrzeb.
Standard 4
Superwizja może być przeprowadzona z wykorzystaniem narzędzi teleinformatycznych.
Każdą superwizję należy odnotować w dokumentacji medycznej dziecka/adolescenta,
którego ona dotyczyła.
Standard 5
Członek zespołu (superwizant) jest zobowiązany do poinformowania pacjenta o możliwości
superwizowania jego procesu diagnostycznego/ terapeutycznego u superwizora. Ujawnienie
faktu i osoby superwizora następuje w odpowiedzi na pytanie ze strony pacjenta lub jego
opiekunów prawnych.
1.6. Opieka nad pacjentem w oddziale
1.6.1. Zasady kwalifikacji na oddział
Standard 1
Skierowanie do Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla
Dzieci i Młodzieży musi być zgodne z obowiązującymi przepisami prawa. Powinno ono
uzasadniać przyjęcie pacjenta do leczenia w tym ośrodku i uzasadniać, dlaczego pacjent nie
może być leczony w podmiotach I i II poziomu referencyjnego. Brak takiego uzasadnienia nie
może jednak skutkować odmową przyjęcia.
Standard 2
Jeśli skierowanie nie spełnia obowiązujących przepisów i nie zawiera omówionych powyżej
informacji, jednostka, do której jest kierowany pacjent, może prosić o uzupełnienie
dokumentacji medycznej przed wyznaczeniem terminu przyjęcia.
Standard 3
Skierowania do przyjęcia w trybie planowym powinny być rozpatrywane w terminie do 7 dni
od wpłynięcia skierowania.
Rekomendacja 1
Rodzice/opiekunowie pacjenta powinni zostać poinformowani o przewidywanym
terminie przyjęcia do oddziału lub przyczynie odmowy w terminie do 7 dni od
rozpatrzenia. W zależności od dostępności miejsc w oddziale termin może ulec
zmianie, o czym należy niezwłocznie poinformować opiekunów/rodziców pacjenta.
Standard 4
Do oddziału powinni być kierowani i przyjmowani pacjenci w sytuacjach:
a. bezpośredniego zagrożenia życia i zdrowia,
b. bezpośredniego zagrożenia życia i zdrowia osób z otoczenia,
c. niemożności ustalenia właściwej diagnozy w warunkach ośrodka I lub II poziomu
referencyjnego pod warunkiem prawidłowo prowadzonej diagnostyki, zgodnej ze
standardami,
d. braku efektów leczenia farmakologicznego i psychoterapeutycznego w warunkach
ośrodka I lub II poziomu referencyjnego, stosowanego zgodnie ze standardami,
e. postępującego pogorszenia funkcjonowania lub braku znaczącej poprawy pacjenta przy
prawidłowo prowadzonym postępowaniu w warunkach ośrodka I lub II poziomu
referencyjnego.
1.6.2. Zasady pobytu w oddziale
Standard 1
W oddziale obowiązuje regulamin oddziału, z którym jest zapoznany zarówno pacjent, jak
i jego rodzice/opiekunowie. Obowiązkiem pacjenta jest przestrzeganie regulaminu, który
uwzględnia również konieczność uczestniczenia w zajęciach szkolnych oraz różnych formach
oddziaływań terapeutycznych.
Standard 2
Interdyscyplinarny zespół specjalistów na podstawie uzyskanych informacji, na podstawie
modelu biopsychospołecznego z uwzględnieniem wieloaspektowej konceptualizacji, ustala
indywidualny plan diagnostyczno-terapeutyczny, który jest modyfikowany i aktualizowany
w zależności od potrzeb pacjenta. Wymaganym elementem wdrażania indywidualnego planu
diagnostyczno-terapeutycznego jest jego omówienie z pacjentem oraz jego rodzicami/
opiekunami, które powinno nastąpić niezwłocznie po uzyskaniu wszystkich niezbędnych do
jego opracowania danych.
Standard 3
Pacjent ma wyznaczonego lekarza koordynującego przebieg procesu diagnostycznoterapeutycznego
przez cały czas pobytu dziecka/adolescenta w oddziale. W przypadku
nieobecności lekarza prowadzącego musi zostać wyznaczony inny lekarz, o czym koniecznie
należy poinformować pacjenta oraz jego rodziców/opiekunów.
Standard 4
Informowanie pacjenta oraz jego rodziców/opiekunów o istotnych dla leczenia faktach oraz
realizacji planu diagnostyczno-terapeutycznego powinno następować w regularnych
odstępach czasu, tak by pacjent oraz jego rodzice/opiekunowie dysponowali pełną, aktualną
wiedzą w zakresie oddziaływań prowadzonych w stosunku do dziecka/adolescenta.
Standard 5
W oddziale musi być zapewniona możliwość regularnej oceny stanu fizycznego pacjenta,
a plan diagnostyczno-terapeutyczny powinien odzwierciedlać potrzeby w zakresie nie tylko
zdrowia psychicznego, lecz także zdrowia fizycznego. Hospitalizowany w oddziale pacjent
musi być poddawany regularnej ocenie stanu zdrowia somatycznego, mieć wykonywane
badania laboratoryjne oraz badania dodatkowe w zależności od aktualnych wytycznych
dotyczących stosowanej farmakoterapii oraz indywidualnych potrzeb pacjenta. Pacjent musi
mieć także zapewniony dostęp do lekarzy specjalistów różnych dziedzin, w tym lekarza
specjalisty w dziedzinie pediatrii lub chorób wewnętrznych, lekarza specjalisty w dziedzinie
neurologii, lekarza specjalisty w dziedzinie kardiologii, gastroenterologii oraz endokrynologii.
Standard 6
Lekarz koordynujący może, ale nie musi, podjąć decyzję o udzieleniu pacjentowi przepustki
zgodnie z obowiązującymi przepisami, która musi być uwzględniona w planie diagnostycznoterapeutycznym.
Może ona pomóc w podtrzymaniu relacji rodzinnych i społecznych pacjenta
podczas pobytu w szpitalu, sprawdzać możliwości radzenia sobie poza oddziałem,
a dodatkowo może stanowić ważny element przejścia pod opiekę ośrodków I lub II poziomu
referencyjnego.
1.6.3. Zasady wypisania z oddziału
Standard 1
Przyjmuje się, że zakończenie hospitalizacji następuje wtedy, gdy postępy w realizacji planu
diagnostyczno-terapeutycznego i stan psychiczny pacjenta umożliwiają wypisanie go
z oddziału i gdy może on otrzymać bezpieczną i odpowiednią opiekę w warunkach ośrodka
I lub II poziomu referencyjnego. Planowanie wypisu musi obejmować uzgodnienie, jakie zmiany są wymagane, aby pacjent mógł bezpiecznie powrócić do swojego naturalnego
środowiska i społeczności. Powinno dołożyć się wszelkich starań, by pacjent przebywał
w szpitalu nie dłużej niż jest to konieczne do zapewnienia wysokiej jakości opieki
i zaplanowania odpowiedniej opieki poszpitalnej. Jednocześnie należy uniknąć okoliczności,
w których zbyt wczesne wypisanie ze szpitala doprowadzi do ponownego przyjęcia w krótkim
czasie.
Standard 2
Wypis z oddziału powinien być poprzedzony spotkaniem pacjenta oraz jego
rodziców/opiekunów z lekarzem prowadzącym lub w miarę potrzeb także z innym/innymi
członkiem/członkami zespołu leczącego, którego celem jest omówienie i podsumowanie
osiągniętych rezultatów, a także przedstawienie dalszego planu opieki nad pacjentem.
Informacje te przekazywane są ustnie, jak również w wersji papierowej na karcie wypisowej.
W razie wątpliwości lekarz/inni członkowie zespołu leczącego są zobligowani do udzielenia
pacjentowi oraz jego rodzicom/opiekunom odpowiedzi na wszystkie zadawane pytania.
Niezbędne jest przedstawienie rodzicom/opiekunom informacji o tym, gdzie i jak mają
realizować dalsze zalecenia (rodzaj placówki świadczącej zalecone świadczenia i jej
lokalizacja).
Standard 3
W sytuacji, gdy dalszy plan postępowania po zakończeniu hospitalizacji obejmuje
przekierowanie pacjenta do opieki w warunkach ośrodków I lub II poziomu referencyjnego,
niezbędne jest zorganizowanie konsylium zewnętrznego z podmiotem, do którego kierowany
jest pacjent celem przekazania wszelkich niezbędnych informacji i wyznaczenia terminu
pierwszej wizyty. Pacjent oraz jego rodzice/opiekunowie powinni zostać poinformowani
o terminie pierwszej wizyty w ciągu 7 dni roboczych od dnia wypisu.
Standard 4
W sytuacji wycofania zgody na kontynuację hospitalizacji i żądania wypisu wbrew zaleceniom
lekarskim należy rozpocząć procedurę zgodną z obowiązującymi przepisami. Jeśli nie ma
przesłanek do hospitalizacji pacjenta wbrew jego i rodziców/opiekunów woli, może on zostać
wypisany, ale należy odnotować ten fakt w dokumentacji medycznej. W razie wątpliwości
dotyczących kontynuacji leczenia lub sytuacji rodzinnej należy zgłosić ten fakt do Sądu
Rodzinnego.
Standard 5
W szczególnych przypadkach pacjent może być przeniesiony do innej placówki medycznej,
jeśli tego wymaga jego stan psychiczny lub somatyczny lub takie postępowanie będzie dla
niego najlepsze. Należy w tym celu nawiązać współpracę z miejscem, do którego ma być
przekazany pacjent, ustalić warunki przekazania, udostępnić wszystkie niezbędne informacje
oraz dokumenty dotyczące pacjenta. Przeniesienie należy uzasadnić oraz omówić
z pacjentem i jego rodzicami/opiekunami.
Standard 6
W przypadku pacjentów stosujących agresję w sposób instrumentalny, jako element
funkcjonowania i prowadzenia dialogu z innymi (np. wymuszenia, manipulowanie,
zastraszanie) oraz braku wskazań do bezwzględnej hospitalizacji, możliwy jest wypis ze
szpitala w trybie administracyjnym.
1.6.4. Procedury bezpieczeństwa
Standard 1
Całodobowy oddział psychiatryczny dla dzieci i młodzieży jest oddziałem o podstawowym
stopniu zabezpieczenia, tj. uniemożliwiającym jego swobodnie opuszczenie, co w praktyce
wiąże się z obowiązkiem zabezpieczenia okien i drzwi w taki sposób, aby pacjent nie mógł ich
swobodnie, samodzielnie otworzyć i oddalić się przez nie. Rekomenduje się, aby
w projektowaniu ochrony przeciwpożarowej uwzględnić fakt zabezpieczenia oddziału
poprzez montaż tzw. ROP wyzwalających alarm i automatyczne odblokowanie drzwi poza
zasięgiem pacjentów. Obowiązkiem jest posiadanie przynajmniej jednej izolatki, w której
znajduje się stały monitoring.
Standard 2
W oddziale systematycznie należy oceniać ryzyko wystąpienia zachowań niebezpiecznych
i podejmować odpowiednie działania. Ocena i zarządzanie ryzykiem obejmuje uwzględnienie
indywidualnych czynników ryzyka dla pacjenta oraz czynników środowiskowych, które
w usługach stacjonarnych obejmują również uwzględnienie dynamiki grupy i wpływu innych
pacjentów.
Standard 3
Aby zapewnić bezpieczeństwo pacjentom, należy dysponować wystarczającą liczbą
pracowników o odpowiednich umiejętnościach, przeszkoleniu i kompetencjach, którzy
potrafią ocenić ryzyko niebezpiecznego zdarzenia oraz odpowiednio na nie reagować,
minimalizując tym samym zachowania i wydarzenia niepożądane mogące prowadzić do
uszczerbku na zdrowiu zarówno pacjenta, jak i personelu medycznego.
Standard 4
Wszystkie zdarzenia niepożądane muszą być odpowiednio opisane w dokumentacji
medycznej. Ponadto obowiązkiem jest przeanalizowanie ich przebiegu oraz opracowanie
i wdrożenie działań zaradczych, w tym zapoznanie z wdrożonymi działaniami wszystkich
członków zespołu zaangażowanych w opiekę nad pacjentem.
1.6.4.1. Pacjent pobudzony, agresywny
Standard 1
Przy bezpośrednim kontakcie z osobą pobudzoną i agresywną należy zachowywać się
w sposób niedoprowadzający do eskalowania zachowania, podejmując próbę kontaktu
i dialogu. Z uwagi na stan psychiczny pacjenta nie zawsze jest to możliwe, jednak może
przynieść oczekiwany skutek w postaci zmniejszenia nasilenia niepożądanych zachowań.
Standard 2
W stosunku do pacjenta pobudzonego:
a. będąc świadkiem agresji, w pierwszej kolejności wezwij pomoc i powiadom pozostałych
członków personelu,
b. wezwij ochronę placówki, a jeśli trzeba Policję,
c. unikaj przebywania z agresorem w jednym, zamkniętym pomieszczeniu, a jeśli nie da się
tego uniknąć, to staraj się przebywać od strony drzwi,
d. zachowaj bezpieczny dystans ‒ minimum na odległość wyciągniętych ramion,
e. zachowaj spokój i opanowanie, nie okazuj strachu,
f. mów łagodnie, spokojnym tonem,
g. staraj się upewnić, że rozmówca cię słyszy,
h. staraj się nawiązać kontakt, również wzrokowy,
i. przedstaw się i poproś rozmówcę, żeby podał swoje imię,
j. zadeklaruj chęć pomocy, rozwiązania problemu,
k. nie przejawiaj konfrontacyjnych zachowań, unikaj zachowań prowokacyjnych i konfliktów,
l. ukierunkuj agresję fizyczną na przedmiot bądź dopuść do słownej ekspresji agresji.
Standard 3
Jeżeli skorzystanie z wyżej podanych zasad nie przynosi oczekiwanego rezultatu lub ocena
sytuacji jasno wskazuje, że użycie ich jest bezskuteczne, a zachowanie pacjenta zagraża jemu
bądź otoczeniu, należy zastosować środki przymusu bezpośredniego zgodnie ze standardem
ich stosowania i obowiązującymi przepisami.
1.6.4.2. Ucieczka pacjenta z oddziału
Standard 1
Oddział stacjonarny dla dzieci i młodzieży powinien być tak zorganizowany, by pacjent nie
mógł się z niego wydostać bez zgody i wiedzy personelu. Jeśli pomimo zabezpieczeń dojdzie
do próby ucieczki pacjenta z oddziału, należy niezwłocznie podjąć działania utrudniające
i przerywające to.
Standard 2
W momencie, gdy pacjent znajduje się na terenie podmiotu leczniczego, konieczne jest jego
doprowadzenie na oddział. Gdy pacjent opuści teren podmiotu leczniczego, należy
niezwłocznie powiadomić Policję, podając możliwie najdokładniejszy opis pacjenta
i wszystkie niezbędne szczegóły dotyczące zarówno jego, jak i okoliczności ucieczki. Ponadto
należy niezwłocznie poinformować opiekunów/rodziców pacjentka o zaistniałej sytuacji oraz
zebrać dodatkowe informacje, które mogą być pomocne w jego odnalezieniu.
Standard 3
Po ponownym doprowadzeniu pacjenta do oddziału należy omówić z pacjentem wydarzenie,
ustalić jego przyczyny, a także podjąć działania uniemożliwiające mu podjęcie kolejnej próby
ucieczki (np. poprzez ulokowanie daleko od drzwi, pod bezpośrednim nadzorem personelu,
rozważenie wprowadzenia obserwacji ścisłej).
1.6.4.3. Zagrożenie samobójstwem
Standard 1
Oceny ryzyka samobójstwa dokonuje zespół sprawujący opiekę nad pacjentem, opierając się
na informacjach uzyskanych od pacjenta, od członków zespołu lub z innych potencjalnie
wiarygodnych źródeł.
Standard 2
W razie stwierdzenia zagrożenia podjęciem próby samobójczej należy podjąć kroki
polegające na zminimalizowaniu zagrożenia. Wiąże się to przede wszystkim ze wzmożeniem
obserwacji pacjenta (obserwacja ścisła) i wyeliminowaniu z otoczenia pacjenta wszystkich
potencjalnie groźnych przedmiotów. Należy omówić z pacjentem zaistniałą sytuację
i poinformować go o powodach podjętych działań.
1.6.4.4. Przymus bezpośredni
Standard 1
Zastosowanie przymusu bezpośredniego regulują art. 18-18f Ustawy z dnia 19 sierpnia
1994 r. O ochronie zdrowia psychicznego i rozporządzenie Ministra Zdrowia z dnia
21 grudnia 2018 r. W sprawie stosowania przymusu bezpośredniego wobec osoby
z zaburzeniami psychicznymi z późniejszymi zmianami. Poniższe standardy stanowią jego
streszczenie i uzupełnienie.
Standard 2
Przymus bezpośredni jest środkiem oddziaływania interwencyjnego stosowanym przez
personel medyczny w stosunku do pacjenta, m.in. na terenie zakładów leczniczych.
Zastosowanie przymusu zleca lekarz, a w sytuacji niemożności uzyskania decyzji lekarza
pielęgniarka, która ma obowiązek jak najszybciej powiadomić o tym fakcie lekarza. Stosuje
się go celem zabezpieczenia pacjenta, który stanowi zagrożenie dla siebie lub innych, zagraża
bezpieczeństwu powszechnemu lub w sposób gwałtowny niszczy i uszkadza przedmioty
znajdujące się w jego otoczeniu. W tym przypadku można zastosować izolację bądź
unieruchomienie pacjenta. W przypadku, gdy pacjent jedynie dezorganizuje pracę oddziału,
można zastosować przytrzymanie i przymusowe podanie leków.
Standard 3
Podczas stosowania przymusu bezpośredniego wszelkie przedmioty potencjalnie
niebezpieczne muszą być odebrane pacjentowi, a personel stosujący przymus powinien być
wcześniej przygotowany do procedury. Należy zabezpieczyć odpowiednią liczbę osób do
zastosowania przymusu, które powinny zdjąć z siebie wszystkie przedmioty typu kolczyki,
biżuteria, identyfikatory w formie smyczy, okulary itp. Konieczne jest poinformowanie
pacjenta o powodach i konieczności zastosowania procedury, co odnotowuje się również
w dokumentacji medycznej.
Standard 4
W trakcie stosowania unieruchomienia, jeśli pozwala na to stan psychiczny pacjenta, zaleca
realizację potrzeb fizjologicznych w ramach chwilowego zwolnienia.
Standard 5
Zastosowanie przymusu jest odnotowywane w dokumentacji medycznej zbiorczej
i indywidualnej. Zakładana jest karta zastosowania przymusu, gdzie umieszcza się dane
pozwalające na identyfikację pacjenta i powód zastosowania w/w środków. Ponadto
w karcie pielęgniarka/pielęgniarz odnotowują co 15 min swoje obserwacje ze stale
prowadzonego nadzoru nad pacjentem, obrazując zachowanie pacjenta, które może
wskazywać m.in na potrzebę dalszego stosowania przymusu bądź świadczyć o braku
potrzeby jego dalszego stosowania.
Standard 6
Zarówno w raporcie pielęgniarskim, indywidualnej karcie opieki pielęgniarskiej, jak
i w obserwacjach lekarskich dotyczących zastosowania przymusu bezpośredniego konieczne
jest odnotowanie, kto zlecił przymus, osób wykonujących, przebieg i czas stosowania
przymusu. Ponadto powinna się znaleźć informacja o ewentualnych negatywnych skutkach
dla pacjenta po zastosowaniu procedury.
Standard 7
Zaleca się umieszczenie pacjenta w pomieszczeniu jednoosobowym, a jeżeli to nie jest
możliwe, należy osłonić pacjenta od innych osób przebywających w pomieszczeniu (np.
poprzez zastosowanie parawanów). Pomieszczenie przeznaczone do izolacji powinno być
wyposażone w system monitoringu. Zapis obrazu zabezpiecza się na okres nie krótszy niż 12
miesięcy i nie dłuższy niż 13 miesięcy.
Standard 8
Przymus bezpośredni w formie izolacji bądź unieruchomienia stosuje się do momentu
ustąpienia przyczyny jego zastosowania. Niedopuszczalnym jest jego dalsze kontynowanie,
nawet jeżeli maksymalny czas nie został wyczerpany.
1.6.4.5. Obserwacja ścisła
Standard 1
Obserwacja ścisła obejmuje szereg działań ukierunkowanych na zabezpieczenie pacjenta
celem zminimalizowania ryzyka wystąpienia zachowania niebezpiecznego. Oceny
konieczności jej zastosowania dokonuje zespół sprawujący opiekę nad pacjentem, a lekarz
koordynujący lub dyżurny dokonuje wpisu o jej zastosowaniu do dokumentacji medycznej.
Standard 2
W czasie obserwacji ścisłej:
a. pacjent powinien zostać przeniesiony do monitorowanej jednoosobowej sali, a jeżeli
nie ma takiej możliwości, to do miejsca, które pozostaje w zasięgu wzroku
dyżurującego personelu,
b. wszystkie zbędne rzeczy z otoczenia pacjenta, w tym rzeczy osobiste, powinny zostać
zdeponowane w depozycie do czasu zakończenia obserwacji ścisłej,
c. pacjent powinien zgłaszać każdorazowo chęć opuszczenia miejsca, w którym
przebywa i powinien przemieszczać się pod ścisłym nadzorem personelu,
d. pacjent na czas obserwacji ścisłej nie powinien korzystać z możliwości wyjścia poza
teren oddziału, w tym z przepustek,
e. pacjent powinien być zwolniony z obserwacji ścisłej niezwłocznie po ustaniu przyczyn
jej zastosowania.
1.7. Dokumentacja medyczna, zgody na leczenie
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego
oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu
diagnostycznego, przy czym po opracowaniu planu leczenia warto uzyskać przynajmniej
ustną zgodę na proponowane postępowanie.
Standard 2
Pacjent ma prawo udzielić zgody na kontakt z osobami/instytucjami, od których pozyskanie
informacji lub wobec których prowadzenie oddziaływań jest istotne dla procesu leczenia.
Takie osoby/instytucje to np. (a) przedszkole lub szkoła, do której uczęszcza pacjent, (b)
lekarz psychiatra, (c) psycholog/psychoterapeuta z innego podmiotu, (d) kurator, (e) ośrodek
opieki społecznej. Wobec każdej z tych osób/instytucji należy uzyskać oddzielną zgodę,
w której umieszczony zostanie zapis odnośnie do osoby/instytucji, której ona dotyczy.
Standard 3
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to
leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich
wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża
rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam
pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku
rozbieżności decyzji np. rodzica i małoletniego pacjenta sprawę rozstrzyga sąd
opiekuńczy.
Dobrą praktyką medyczną jest uzyskiwanie zgody na leczenie również od pacjentów poniżej
16 r.ż., jakkolwiek jej brak w świetle obowiązującego prawa nie jest konieczny do
zatrzymania pacjenta w oddziale.
Standard 4
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją ‒
przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju
i możliwości poznawczych sposobu przekazu.
Standard 5
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone
ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 6
W sytuacji, gdy do ośrodka III poziomu referencyjnego/Ośrodka Wysokospecjalistycznej
Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży z dzieckiem/adolescentem zgłasza się jeden z rodziców, można domniemywać, że drugi rodzic wyraża zgodę na taki rodzaj
kontaktu (tzw. zgoda domniemana). W sytuacji, gdy istnieją wskazania do leczenia, a jeden
z rodziców wprost sprzeciwia się leczeniu dziecka/adolescenta, wówczas decyzję o leczeniu
podejmuje sąd opiekuńczy. Do czasu wydania przez sąd opiekuńczy decyzji można
podejmować tylko niezbędne czynności dla ratowania życia i zdrowia pacjenta. W sytuacji
jawnego konfliktu między rodzicami dziecka/adolescenta, posiadającymi pełnię praw
rodzicielskich, warto jednak uzyskać pisemną zgodę od obojga rodziców.
Standard 7
Zgoda na leczenie musi być podpisana zgodnie z obowiązującymi przepisami prawa oraz
zasadami obowiązującymi w jednostce, w której znajduje się oddział.
Standard 8
Realizacja każdego oddziaływania/świadczenia wobec pacjenta, bezpośredniego lub
pośredniego (tj. spotkania edukacyjno-konsultacyjne) powinna zostać odnotowana
w dokumentacji medycznej pacjenta.
Standard 9
Dokumentacja medyczna zawiera co najmniej:
(1) oznaczenie pacjenta, pozwalające na ustalenie jego tożsamości: (a) nazwisko i imię
(imiona), (b) datę urodzenia, (c) oznaczenie płci, (d) adres miejsca zamieszkania, (e)
numer PESEL, jeżeli został nadany, w przypadku noworodka ‒ numer PESEL matki,
a w przypadku osób, które nie mają nadanego numeru PESEL - rodzaj i numer
dokumentu potwierdzającego tożsamość, (f) w przypadku, gdy pacjentem jest osoba
małoletnia, całkowicie ubezwłasnowolniona lub niezdolna do świadomego wyrażenia
zgody ‒ nazwisko i imię (imiona) przedstawiciela ustawowego oraz adres jego miejsca
zamieszkania,
(2) oznaczenie podmiotu udzielającego świadczeń zdrowotnych ze wskazaniem komórki
organizacyjnej, w której udzielono świadczeń zdrowotnych,
(3) opis stanu zdrowia pacjenta lub udzielonych mu świadczeń zdrowotnych,
(4) datę sporządzenia,
(5) identyfikację osoby dokonującej wpisu do dokumentacji medycznej.
Standard 10
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację
medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez
pacjenta. Upoważnienie powinno zawierać: (a) miejscowość i datę, (b) dane pacjenta (imię
i nazwisko, adres zamieszkania, numer PESEL), (c) dane osoby upoważnionej (imię
i nazwisko, adres zamieszkania, nr dowodu tożsamości), (d) wyraźny podpis pacjenta lub
przedstawiciela ustawowego.
Standard 11
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie
podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów,
kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych
nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu
po wykorzystaniu). Wszystkie wytwory (np. rysunki dziecka), notatki dotyczące
bezpośrednich wypowiedzi w trakcie wywiadu i obserwacji, wypełnione kwestionariusze,
protokoły badań testowych są traktowane jako dane surowe (materiał źródłowy) i jako takie
nie mieszczą się w pojęciu dokumentacji medycznej. Powinny być wydzielone i odpowiednio
zabezpieczone w miejscu udzielania świadczeń (tj. w teczce pacjenta, w której jest
wydzielona część z dokumentacją medyczną oraz część przeznaczona na dane surowe ‒
materiał źródłowy).
Standard 12
Podmiot udzielający świadczeń zdrowotnych przechowuje dokumentację medyczną przez 20
lat, licząc od końca roku kalendarzowego, w którym dokonano ostatniego wpisu, z wyjątkiem
dokumentacji medycznej dotyczącej dzieci do ukończenia 2 r.ż., która jest przechowywana
przez okres 22 lat.
Standard 13
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona
w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi
w tym zakresie aktami prawnymi.
Standard 14
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie
obowiązujących aktach prawnych.
1.8. Współpraca oddziału z podmiotami zewnętrznymi
1.8.1. Konsylia zewnętrzne
Rekomendacja 1
Istotnym elementem pracy Ośrodka Wielospecjalistycznej Całodobowej Opieki
Psychiatrycznej dla Dzieci i Młodzieży jest współpraca z innymi podmiotami realizującymi
świadczenia opieki zdrowotnej w ramach I, II lub III poziomu referencyjnego.
Rekomendacja 2
Konsylium zewnętrzne to narada personelu udzielającego świadczeń opieki zdrowotnej
w ramach współpracy między personelem realizującym świadczenia opieki zdrowotnej
u innych świadczeniodawców. Spotkania te służą: (a) przekazaniu informacji istotnych dla
procesu diagnostycznego, stworzenia konceptualizacji i planu oddziaływań, (b) uzgodnieniu
lub uszczegółowieniu diagnozy, (c) uzgodnieniu lub uszczegółowieniu planu oddziaływań.
Rekomendacja 3
Konsylia mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów lub ich
prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by zgodę na
realizację konsyliów zewnętrznych pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać o utrzymanie zasady poufności. Każde konsylium zewnętrzne należy odnotować
w dokumentacji medycznej dziecka/adolescenta, którego ona dotyczyła.
1.8.2. Sesje koordynacji
Rekomendacja 1
W razie konieczności należy nawiązać kontakt z podmiotami zewnętrznymi zaangażowanymi
w opiekę nad pacjentem zgodnie z kwalifikacjami i kompetencjami danych instytucji
i zatrudnionych w nich osób. Jej celem jest podjęcie i realizowanie współpracy w zakresie
wsparcia dziecka/adolescenta, jego rodziny i otoczenia społecznego.
Rekomendacja 2
Współpraca może dotyczyć (a) innych podmiotów udzielających świadczeń opieki
zdrowotnej, (b) zespołów podstawowej opieki zdrowotnej, (c) pracowników szkoły pacjenta,
(d) poradni psychologiczno-pedagogicznych, (e) zespołów kuratorskiej służby sądowej, (f)
asystentów rodzinnych i pracowników socjalnych w podmiotach pomocy społecznej.
Rekomendacja 3
Sesje koordynacji mogą być realizowane wyłącznie po uzyskaniu pisemnej zgody pacjentów
lub ich prawnych opiekunów zgodnie z procedurami udzielania zgody (wskazane jest, by
zgodę na realizację sesji koordynacji pozyskiwać podczas przyjęcia pacjenta do ośrodka
i dołączyć ją do dokumentacji medycznej). Podczas wymiany informacji należy zadbać
o utrzymanie zasady poufności. Każdą sesję koordynacji należy odnotować w dokumentacji
medycznej dziecka/adolescenta, którego ona dotyczyła.
2. Izba/Dział Przyjęć Ośrodka Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej
dla Dzieci i Młodzieży (IP)
2.1. Cele funkcjonowania Izby/Działu Przyjęć
Celem funkcjonowania Izby/Działu Przyjęć jest całodobowe udzielanie
wysokospecjalistycznych świadczeń zdrowotnych z zakresu ochrony zdrowia psychicznego
dla dzieci i młodzieży z zaburzeniami psychicznymi, neurorozwojowymi i behawioralnymi.
Izba Przyjęć stanowi integralny element organizacyjny Ośrodka Wysokospecjalistycznej
Całodobowej Opieki Psychiatrycznej dla Dzieci i Młodzieży (OWCOP). Główny zakres
działalności IP/DP obejmuje świadczenia medyczne związane z procesem kwalifikacji do
całodobowego leczenia szpitalnego w OWCOP, realizowane poprzez zapewnienie
całodobowego dostępu do konsultacji psychiatrycznych w lokalizacji. W ramach IP/DP
świadczenia udzielane są dzieciom i młodzieży od pierwszych dni życia do wczesnej
dorosłości (zgodnie z aktualnymi wytycznymi – do czasu ukończenia nauki w szkole
ponadpodstawowej). Efektem końcowym procesu kwalifikacji jest przyjęcie lub odmowa
przyjęcia do OWCOP.
Cele szczegółowe:
a. zapewnienie całodobowego dostępu do procesu kwalifikacji do przyjęcia w trybie
nagłym do OWCOP (w psychiatrycznych stanach nagłych),
b. zapewnienie dostępu do procesu kwalifikacji do przyjęcia w trybie planowym,
dostępu do konsultacji psychiatrycznej dla podmiotów zewnętrznych.
Cele te realizowane są poprzez:
a. zapewnienie całodobowej dostępności do konsultacji psychiatrycznej,
b. zapewnienie dostępu do badań diagnostycznych (laboratoryjnych, obrazowych, EKG)
i konsultacji specjalistycznych wymaganych w procesie wstępnej diagnostyki
różnicowej,
c. zapewnienie możliwości przeprowadzenia badania psychiatrycznego bez zgody,
d. zapewnienie możliwości czasowego zastosowania różnych form przymusu
bezpośredniego,
e. zapewnienie możliwości podjęcia podstawowych interwencji medycznych – w sensie
zabezpieczenia dostępu obwodowego, rozpoczęcia podaży płynów i.v., doraźnego
podania leków.
Efektem końcowym jest dokonanie wstępnej oceny problemu medycznego w zakresie
niezbędnym do podjęcia decyzji o wyborze dalszej ścieżki pacjenta, w tym w przypadku
ustalenia zasadności całodobowej hospitalizacji w OWCOP, przeprowadzenie procesu
przyjęcia do OWCOP, a w przypadku braku miejsc w lokalizacji ustalenie miejsca
hospitalizacji w innym OWCOP oraz zapewnienie transportu medycznego do jego lokalizacji.
W przypadku ustalenia zasadności całodobowej hospitalizacji w oddziale innej specjalności
ustalenie miejsca hospitalizacji w lokalizacji podmiotu lub w innym podmiocie leczniczym,
z zapewnieniem transportu medycznego do jego lokalizacji. W przypadku ustalenia braku
zasadności całodobowej hospitalizacji w OWCOP, odmowa przyjęcia z wskazaniem dalszej
ścieżki opieki nad pacjentem w ramach adekwatnego poziomu referencyjnego (I/II/III) lub
innej ambulatoryjnej opieki specjalistycznej lub innych usług specjalistycznych.
2.2. Organizacja funkcjonowania Izby/Działu Przyjęć
Standard 1
Świadczenia w Izbie/Dziale Przyjęć są udzielane całodobowo.
Rekomendacja 1
Izba/Dział Przyjęć może być zlokalizowana w bezpośrednim sąsiedztwie OWOCOP, jak
również może być komórką funkcjonującą w ramach pediatrycznej izby przyjęć (PIP)
lub Szpitalnego Oddziału Ratunkowego. W skład pomieszczeń powinny wchodzić: pokój
badań, punkt przyjęć, poczekalnia, sanitariaty oraz tzw. izolatka dla pacjenta
pobudzonego; powinien być również zapewniony dostęp do gabinetu zabiegowego.
W przypadku gdy IP/DP jest komórką PIP lub SOR, winna ona posiadać odrębne
pomieszczenia – wydzielony pokój badań i o ile to możliwe wydzieloną poczekalnię,
a pozostałe pomieszczenia, tj. izolatka dla pacjenta pobudzonego, punkt przyjęć,
sanitariaty, gabinet zabiegowy, może stanowić pomieszczenie wspólne (dedykowane
dla pacjentów IP, PIP, SOR).
Standard 2
Izba/Dział Przyjęć i znajdujące się w niej pomieszczenia powinny być zorganizowane tak, by
zapewniać bezpieczeństwo pacjentom i personelowi. Ponadto powinny umożliwiać ciągłą obserwację i nadzór pacjenta. Zaleca się wyposażenie IP/DP w system monitoringu
wizyjnego, w tym wyposażenie sanitariatów w urządzenia sygnalizujące upadek lub utratę
kontaktu z podłożem (bez toru wizyjnego).
Rekomendacja 1
Zaleca się, aby personel medyczny w trakcie udzielania świadczeń medycznych miał
swobodny, nieograniczony dostęp do drzwi wyjściowych z pomieszczenia, w którym są
udzielane świadczenia w bezpośrednim kontakcie z pacjentem. Personel lub
pomieszczenie, w którym odbywa się udzielenie świadczeń medycznych
w bezpośrednim kontakcie z pacjentem, powinny być wyposażone w urządzenie
przyzywowe (umożliwiające zaalarmowanie i wezwanie dodatkowego personelu
w sytuacji zagrożenia). Zaleca się opracowanie procedury współpracy z Policją lub
firmą zajmującą się ochroną mienia w zakresie sytuacji wymagających stosowania
przymusu bezpośredniego.
Standard 3
Podstawowym świadczeniem udzielanym w IP/DP jest konsultacja psychiatryczna, będąca
elementarną składową procesu kwalifikacji do hospitalizacji w OWCOP (w skrócie proces
kwalifikacji) lub wykonywana na zlecenie i dla celów innych podmiotów (konsultacje
psychiatryczne na zlecenie Policji, innego podmiotu leczniczego). W zależności od wstępnych
hipotez diagnostycznych/diagnozy różnicowej konsultacja psychiatryczna (badanie
psychiatryczne) może być poszerzona o inne konsultacje specjalistyczne, podstawowe
badania laboratoryjne, ewentualnie badania obrazowe, EKG. Zaleca się, aby był zapewniony
całodobowy dostęp do konsultacji specjalistycznych, w minimalnym zakresie obejmujący
konsultację pediatryczną, neurologiczną i chirurgiczną, diagnostyki laboratoryjnej,
diagnostyki obrazowej, EKG w lokalizacji podmiotu lub w innym podmiocie udzielającym
całodobowo tego typu świadczenia.
Standard 4
W skład procesu kwalifikacji wchodzi:
a. stawienie się pacjenta w IP/DP, wstępna ocena okoliczności zgłoszenia, ocena typu
pilności konsultacji (triage) z założeniem dokumentacji medycznej,
b. konsultacja psychiatryczna lub dodatkowe badania, konsultacje specjalistyczne,
wymagane interwencje pielęgnacyjno-terapeutyczne, sformułowanie diagnozy
i wstępnych zaleceń w zakresie ustalenia wskazań lub braku wskazań do hospitalizacji,
c. ostatnim krokiem procesu kwalifikacji jest sformalizowanie przyjęcia do OWCOP lub
odmowa przyjęcia.
Wymienione czynności winne być opisane w dokumentacji medycznej – karcie konsultacji
Izby/Działu Przyjęć, która w przypadku:
a. formalizacji przyjęcia do oddziału może stanowić załącznik historii choroby leczenia
w oddziale psychiatrycznym lub
b. staje się elementem Karty Odmowy Przyjęcia (karta konsultacji w IP – odmowa
przyjęcia).
Standard 5
Konsultacje psychiatryczne wykonywane na zlecenie i dla celów innych podmiotów
(konsultacje psychiatryczne na zlecenie Policji, innego podmiotu leczniczego) są przeprowadzane na podstawie ustalonych okoliczności i celów konsultacji, mogą również
przybrać przebieg procesu kwalifikacji.
Standard 6
Świadczenia medyczne są realizowane w IP/DP zgodnie z obowiązującymi przepisami prawa,
standardami i wytycznymi i powinny być oparte o aktualną wiedzę medyczną.
Standard 7
W Izbie/Dziale Przyjęć należy systematycznie monitorować zdarzenia niepożądane
i podejmować odpowiednie działania zapobiegające im – muszą być odpowiednio opisane
w dokumentacji medycznej. Ponadto obowiązkiem jest przeanalizowanie ich przebiegu oraz
opracowanie i wdrożenie działań zaradczych, w tym zapoznanie z wdrożonymi działaniami
wszystkich członków zespołu zaangażowanych w opiekę nad pacjentem.
2.3. Funkcje i zadania personelu IP/DP
Świadczeń w IP/DP udziela zespół, w skład którego wchodzi lekarz (co najmniej w trakcie
specjalizacji z psychiatrii/psychiatrii dzieci i młodzieży) i pielęgniarka/pielęgniarz/ratownik
medyczny, rejestratorka medyczna, inny personel (osoby przeszkolone i upoważnione na
podstawie odrębnych umów przez Kierownika Podmiotu do pomocy w stosowaniu przymusu
bezpośredniego). Celem podniesienia jakości i bezpieczeństwa świadczeń powinno dążyć się
do zapewnienia personelu dedykowanego do udzielania świadczeń medycznych w IP/DP.
Aby zapewnić bezpieczeństwo pacjentom, należy dysponować wystarczającą liczbą
pracowników o odpowiednich umiejętnościach, przeszkoleniu i kompetencjach, którzy
potrafią ocenić ryzyko niebezpiecznego zdarzenia oraz odpowiednio na nie reagować,
minimalizując tym samym zachowania i wydarzenia niepożądane mogące prowadzić do
uszczerbku na zdrowiu zarówno pacjenta, jak i personelu medycznego.
Minimalny skład zespołu personelu IP/DP powinien obejmować lekarza i 2 pielęgniarki/
pielęgniarzy lub 1 pielęgniarkę/pielęgniarza oraz ratownika medycznego. Świadczeń w IP
może udzielać wskazany do tego personel pielęgniarski i lekarz OWCOP, pod warunkiem, że
ich zaangażowanie w prace IP/DP nie zaburzy ciągłości opieki i bezpieczeństwa pacjentów
oddziału. W IP/DP funkcjonującej przy PIP lub SOR świadczeń udzielać może personel
pielęgniarski/ratownicy medyczni tych komórek organizacyjnych oraz lekarz oddziału, pod
warunkiem że jego zaangażowanie w prace IP/DP nie zaburzy ciągłości opieki
i bezpieczeństwa pacjentów oddziału.
Standard 1
Zadania i zakres obowiązków lekarza:
a. przeprowadzenie wywiadu diagnostycznego, rodzinnego i rozwojowego z rodzicami/
opiekunami oraz z dzieckiem/adolescentem w zakresie adekwatnym do celu
i okoliczności konsultacji,
b. obserwacja zachowania dziecka/adolescenta i relacji dziecka/adolescenta z rodzicami/
opiekunami w warunkach izby przyjęć,
c. analiza danych z dostarczonej do izby przyjęć dokumentacji (np. dokumentacja lekarska,
opinie psychologiczne i pedagogiczne, orzeczenia, wyroki sądowe itd.),
d. ocena stanu psychicznego i somatycznego dziecka/adolescenta,
e. w razie potrzeby przeprowadzenie lub skierowanie na konsultacje specjalistyczne
i badania diagnostyczne,
f. przeprowadzenie wstępnej diagnozy różnicowej i ustalenie wstępnego rozpoznania
nozologicznego,
g. zlecenie niezbędnych i adekwatnych do stanu zdrowia pacjenta interwencji
pielęgnacyjno-terapeutycznych, w tym doraźnej interwencji farmakologicznej zgodnie
z obowiązującymi standardami, wytycznymi opartymi na aktualnej wiedzy medycznej,
h. obserwacja lekarska, monitorowanie stanu psychicznego i somatycznego pacjenta,
w tym pod kątem możliwych działań niepożądanych zastosowanych w izbie przyjęć
odziaływań (farmakoterapii, przymusu bezpośredniego),
i. w uzasadnionych przepisami sytuacjach wybór i zlecanie adekwatnych form przymusu
bezpośredniego, nadzór nad jego przebiegiem, ocena zasadności jego zastosowania
w przypadku zlecenia przez pielęgniarkę/pielęgniarza/ratownika medycznego, decyzja
o zakończeniu jego stosowania,
j. kwalifikacji do dalszego trybu leczenia/oddziaływań,
k. przedstawienie w sposób przystępny informacji o wynikach przeprowadzonej
konsultacji, badań diagnostycznych, wstępnej diagnozie, zaleceniach dotyczących
możliwości leczenia, możliwych konsekwencjach zaniechania adekwatnego leczenia,
sytuacji prawnej (przysługujących prawach),
l. w sytuacji kwalifikacji pacjenta do hospitalizacji w oddziale całodobowym – zapoznanie
dziecka/adolescenta oraz opiekunów/rodziców z wstępnym planem leczenia,
przysługującymi prawami, zasadami i regulaminie funkcjonowania oddziału, uzyskanie
formalnej pisemnej zgody na przyjęcie i leczenie w oddziale,
m. w sytuacji braku kwalifikacji pacjenta do hospitalizacji w oddziale całodobowym
(również wobec braku zgody pacjenta/opiekuna), opracowanie, omówienie i wydanie
Karty Odmowy. Obligatoryjnym elementem procesu odmowy (zawartym w Karcie
Odmowy) są zalecenia zawierające wskazanie dalszej ścieżki pacjenta (np. skierowanie
do adekwatnego poziomu referencyjnego),
n. w przypadku kwalifikacji do leczenia szpitalnego w innym podmiocie leczniczym –
koordynacja ustalenia miejsca hospitalizacji i trybu przekazania,
o. podejmowanie adekwatnych działań prawnych,
p. przeprowadzenie podstawowego wsparcia informacyjnego dla rodziców/opiekunów na
temat świadczeń oferowanych przez system ochrony zdrowia, edukacji, pomocy
społecznej, instytucji pomocowych i prawnych,
r. prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 2
Zadania i zakres obowiązków pielęgniarki/pielęgniarza/ratownika medycznego:
a. wstępne ustalenie okoliczności stawienia się w IP/DP, trybu skierowania, triage
pacjenta,
b. monitorowanie, nadzór i opieka nad pacjentem w czasie jego przebywania w IP,
c. wykonanie zleconych czynności pielęgnacyjnych i terapeutycznych, w tym:
i. pobranie materiału biologicznego do badań laboratoryjnych,
ii. podanie zaleconych leków, płynów, monitorowanie ich efektywności
i potencjalnych działań niepożądanych,
iii. dokonywanie pomiarów parametrów życiowych (ciśnienia tętniczego, tętna,
temperatury ciała itp.),
iv. nawiązanie kontaktu z dzieckiem/adolescentem i uzyskanie informacji na temat
jego aktualnej kondycji psychicznej i fizycznej,
v. zapewnienie ciągłości opieki nad pacjentem w czasie pobytu w izbie przyjęć,
vi. zapewnienie wstępnego zabezpieczenia medycznego, w sytuacjach nagłych –
zabezpieczenie dostępu obwodowego, w uzasadnionych przepisami sytuacjach
wybór i zlecanie adekwatnych form przymusu bezpośredniego, udział
w zastosowaniu przymusu bezpośredniego zleconego przez lekarza,
monitorowanie stanu pacjenta w czasie jego stosowania,
vii. reagowanie na sytuacje trudne i zgłaszanie ich lekarzowi Izby/Działu Przyjęć,
viii. egzekwowanie zasad regulaminu,
ix. w razie potrzeby wykonywanie opatrunków, toalety,
d. prowadzenie dokumentacji medycznej zgodnie z obowiązującymi przepisami.
Standard 3
Zadania i zakres obowiązków rejestratorki medycznej
a. Pozyskiwanie danych i wprowadzanie danych niezbędnych do założenia i prowadzenia
dokumentacji medycznej.
Standard 4
Zadania i zakres obowiązków innego personelu – poinstruowanego i przeszkolonego
w zakresie stosowania przymusu bezpośredniego.
a. Pomoc w zastosowaniu przymusu bezpośredniego na zlecenie i pod nadzorem
lekarza/pielęgniarki/pielęgniarza/ratownika medycznego.
Standard 5
Działanie Izby/Działu Przyjęć jest ukierunkowane na udzielanie kompleksowej
i specjalistycznej pomocy w stanach nagłych z obszarze zdrowia psychicznego
z uwzględnieniem stanu somatycznego, dlatego też istotnym elementem ich funkcjonowania
jest współpraca personelu wchodzącego w skład zespołu IP/DP. Role każdego z członków
zespołu izby przyjęć współuzupełniają się; każdy ma do zrealizowania zadania przypisane
specyficznie do pełnionych przez siebie funkcji oraz wspólne z innymi członkami zespołu.
Standard 6
Współpraca w zespole jest podstawową zasadą funkcjonowania izby przyjęć oraz jest
szczególnie istotna w zakresie: (a) wzajemnego przekazywania sobie przez członków zespołu
informacji istotnych dla zabezpieczenia pacjenta, zabezpieczenia otoczenia, wstępnej
diagnozy i wdrożonego leczenia, (b) wspólnego ustalania rodzaju i zakresu działań
diagnostyczno-terapeutycznych oraz podziału pracy.
2.4. Ścieżka pacjenta w Izbie/Dziale Przyjęć
Standard 1
Po stawieniu się pacjenta w IP/DP następuje wstępna ocena przez pielęgniarkę/pielęgniarza/ratownika medycznego. Zaleca się, aby w trakcie wstępnej oceny dokonywać triage zgodnie z opracowaną w podmiocie procedurą, klasyfikując stopień pilności rozpoczęcia konsultacji psychiatrycznej (konsultacja priorytetowa, konsultacja pilna, konsultacja odroczona). Równolegle wyznaczony personel uzyskuje dane niezbędne do
utworzenia dokumentacji medycznej – Karty Konsultacji Izby Przyjęć.
Standard 2
Po zapoznaniu się z wstępnym wywiadem, okolicznościami stawienia się w IP/DP lekarz udziela informacji nt. przebiegu konsultacji i celu konsultacji, informuje o przysługujących prawach – zwłaszcza w zakresie prawa wyrażenia zgody lub odmowy na świadczenia medyczne, w tym badanie psychiatryczne, hospitalizacje. W przypadku braku zgody na badanie psychiatryczne lekarz analizuje posiadane informacje, oceniając, czy są przesłanki do przeprowadzenia badania mimo braku zgody. W zależności od dokonanej oceny lekarz przystępuje do badania (badanie psychiatryczne bez zgody w trybie art. 21 Ustawy o ochronie zdrowia psychicznego/UoOZP, może odbyć się z zastosowaniem przymusu bezpośredniego – art. 18 UoOZP) lub odstępuje od niego –informując o tym każdorazowo pacjenta i jego opiekuna oraz adnotuje to w dokumentacji medycznej.
Standard 3
W trakcie konsultacji psychiatrycznej lekarz na podstawie przeprowadzonego badania,
uzyskanego wywiadu, formułuje wstępne hipotezy diagnostyczne, diagnozę różnicową
i opierając się na nich podejmuje dalsze decyzje w zakresie zlecania dodatkowych badań,
konsultacji specjalistycznych, wymaganych interwencji medycznych/pielęgnacyjnoterapeutycznych.
Po zapoznaniu się z wynikami badań, konsultacji, analizie dynamiki zmian
obrazu klinicznego w trakcie obserwacji w IP/DP lekarz weryfikuje hipotezy diagnostyczne,
weryfikuje wskazania do hospitalizacji, w tym ustala dalsze zalecenia.
Standard 4
Po ustaleniu wskazań do hospitalizacji lekarz omawia wynik konsultacji z pacjentem i jego
opiekunem ‒ przedstawiając w sposób przystępny informacje o wynikach przeprowadzonej
konsultacji, badań diagnostycznych, wstępnej diagnozie, ustalonych wskazaniach do
hospitalizacji, w tym „pilności” hospitalizacji, dostępności hospitalizacji, możliwych trybach
przyjęcia, dostępności alternatywnych form leczenia, potencjalnych konsekwencjach
zaniechania adekwatnego leczenia.
W przypadku:
a. wstępnej akceptacji hospitalizacji, lekarz przystępuje do formalizowania przyjęcia,
b. braku możliwości uzyskania zgody uprawnionego podmiotu na hospitalizacje lub
wyrażonego sprzeciwu wobec hospitalizacji (brak zgody) przez upoważniony
podmiot, lekarz analizuje zgromadzone informacje oraz zastany stan pacjent pod
kątem przesłanek do przyjęcia do szpitala w trybie art. 23 lub 24 lub 22.2 lub 22.5
Ustawy o ochronie zdrowia psychicznego. W zależności od kwalifikacji lekarz
formalizuje przyjęcie w trybie adekwatnego artykułu UOZP lub formalizuje odmowę
przyjęcia.
Standard 5
Po ustaleniu braku wskazań do hospitalizacji lekarz omawia wynik konsultacji z pacjentem
i jego opiekunem ‒ przedstawiając w sposób przystępny informację o wynikach
przeprowadzonej konsultacji, badań diagnostycznych, wstępnej diagnozie, przyczynach
odmowy, zaleceniach dotyczących dalszego leczenia, możliwościach dalszego leczenia,
możliwych konsekwencjach zaniechania adekwatnego leczenia, sytuacji prawnej
(przysługujących prawach), formalizując odmowę przyjęcia.
Standard 6
W sytuacji formalizacji odmowy przyjęcia lekarz jest zobowiązany do wskazania
w zaleceniach oraz omówienia z pacjentem i jego opiekunem dalszej ścieżki opieki nad
pacjentem. Lekarz przedstawi opiekunom informacje o tym, gdzie i jak mają realizować
dalsze zalecenia. Jednocześnie informacje te są zawarte w wydawanej opiekunowi Karcie
Odmowy. W razie wątpliwości udzieli pacjentowi i opiekunom odpowiedzi na wszystkie
zadawane pytania. Dobrą praktyką jest poinformowanie pacjenta, gdzie znajdują się
placówki udzielające zalecone świadczenia.
Standard 7
W podejmowaniu decyzji o sposobie i miejscu leczenia pacjenta, w tym hospitalizacji
w Ośrodku Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci
i Młodzieży (poziom III), lekarz musi kierować się kryteriami przyjęcia do oddziału opisanymi
w standardach funkcjonowania tego ośrodka. Lekarz powinien zawsze ocenić możliwości
leczenia pacjenta w warunkach ośrodka I i II poziomu referencyjnego.
Standard 8
W celu sformalizowania przyjęcia lekarz jest zobowiązany do uzyskania formalnej, pisemnej
zgody od uprawnionych podmiotów na przyjęcie i leczenie w oddziale psychiatrycznym.
Czynność ta winna być poprzedzona udzieleniem pacjentowi i rodzicowi w sposób
przystępny informacji nt. wstępnego planu diagnostyczno-terapeutycznego, przysługujących
praw (w tym prawo do uzyskania pomocy prawnej, prawo do wypisu), zasad funkcjonowania
oddziału, regulaminu oddziału oraz możliwością uzyskania odpowiedzi na sformułowane
pytania. W trakcie procedury przyjęcia lekarz uzupełnia badanie psychiatryczne –
adekwatnie do wstępnej hipotezy diagnostycznej i planowanego różnicowania (uzupełnienie
danych opisanych w Karcie konsultacji IP/DP), wskazany personel zakłada „Historię choroby
leczenia w oddziale psychiatrycznym”, której załącznikiem może być karta konsultacji I/PDP.
Standard 9
Koniec procesu opieki nad pacjentem w ramach IP/DP:
a. w przypadku pacjenta przyjętego formalnie do oddziału (pisemna zgoda, założenie
historii choroby) następuje w chwili przekazania go pod opiekę personelu oddziału,
b. skierowanego do leczenia szpitalnego w innym podmiocie leczniczym w chwili
przekazania go pod opiekę personelowi transportu medycznego,
c. w przypadku odmowy przyjęcia, bez zalecenia hospitalizacji w innym podmiocie
następuje w chwili wydania opiekunowi Karty Odmowy.
2.5. Pacjent pobudzony, agresywny
Standard 1
Personel IP/DP powinien oceniać i monitorować ryzyko wystąpienia pobudzenia, agresji już
od momentu pierwszego kontaktu z pacjentem. Wstępną ocenę ryzyka przeprowadza się na
podstawie wywiadu kierującego, okoliczności i trybu skierowania oraz stanu pacjenta
w momencie stawienia się w IP/DP. Ryzyko wystąpienia pobudzenia, agresji jest jednym
z kryteriów warunkujących ustalenie trybu konsultacji jako priorytetowej/pilnej. Pacjent
z podejrzewanym ryzykiem wystąpienia pobudzenia, agresji wymaga wzmożonego nadzoru.
W zarządzaniu i monitorowaniu ryzyka wystąpienia pobudzenia i agresji istotne znaczenie
ma przepływ informacji pomiędzy personelem IP/DP.
Standard 2
Przy bezpośrednim kontakcie z osobą pobudzoną i agresywną należy zachowywać się
w sposób niedoprowadzający do eskalowania zachowania, unikając zachowań
konfrontacyjnych, podejmując próbę kontaktu i dialogu. Z uwagi na stan psychiczny pacjenta
nie zawsze jest to możliwe, może jednak przynieść oczekiwany skutek w postaci zmniejszenia
nasilenia niepożądanych zachowań.
Standard 3
W stosunku do pacjenta pobudzonego, agresywnego:
a. będąc świadkiem agresji w pierwszej kolejności wezwij pomoc i powiadom
pozostałych członków personelu,
b. wezwij personel mogący udzielić pomocy w stosowaniu przymusu bezpośredniego –
pracowników ochrony, Policję, obecny w IP/DP personel Zespołu Ratownictwa
Medycznego,
c. unikaj przebywania z osoba pobudzoną, samodzielnie w jednym, zamkniętym
pomieszczeniu, a jeśli nie da się tego uniknąć, staraj się mieć bezpośredni dostęp do
drzwi (przebywać pomiędzy drzwiami i pacjentem),
d. zachowaj bezpieczny dystans ‒ minimum na odległość wyciągniętych ramion,
e. zachowaj spokój i opanowanie, nie okazuj strachu,
f. mów łagodnie, powoli, spokojnym tonem,
g. staraj się upewnić, że rozmówca cię słyszy,
h. staraj się nawiązać kontakt, również wzrokowy, jednak nie w sposób konfrontacyjny
wyzywający,
i. przedstaw się i poproś rozmówcę, żeby podał swoje imię,
j. zadeklaruj chęć pomocy, rozwiązania problemu,
k. podejmij próbę rozmowy, na neutralne tematy (próbę odwrócenia uwagi od
wzbudzających pacjenta tematów), spytaj o zainteresowania, rówieśników,
l. nie przejawiaj konfrontacyjnych zachowań, unikaj zachowań prowokacyjnych
i konfliktów,
m. w przypadku obecności opiekuna – oceń i monitoruj jego wpływ na pobudliwość
pacjenta, oceń poziom ekspresji negatywnych emocji w relacji pacjent–opiekun,
poproś opiekuna o opuszczenie pomieszczenia,
n. ukierunkuj agresję fizyczną na przedmiot bądź dopuść do słownej ekspresji agresji.
Standard 4
Jeżeli skorzystanie z powyżej opisanych zasad nie przynosi oczekiwanego rezultatu lub ocena
sytuacji jasno wskazuje, że użycie ich będzie bezskuteczne, a zachowanie pacjenta zagraża
jemu bądź otoczeniu, należy zastosować środki przymusu bezpośredniego zgodnie ze
standardem ich stosowania.
2.6. Samowolne oddalenie się pacjenta z Izby/Działu Przyjęć
Standard 1
Układ pomieszczeń i pracy personelu IP/DP powinien być tak zorganizowany, aby
uniemożliwić pacjentowi samowolne opuszczenie IP/DP bez wiedzy personelu.
Standard 2
W przypadku próby oddalenia się pacjenta personel medyczny powinien interweniować –
adekwatnie do stanu pacjenta. Rozpiętość interwencji winna mieścić się od interwencji
ustnej do zastosowania przymusu bezpośredniego, w zależności od stanu zdrowia pacjenta,
okoliczności stawienia się w IP/DP i przebiegu obserwacji/konsultacji.
Standard 3
W przypadku toczącej się próby oddalenia, o typie i zakresie interwencji decyduje
bezpośrednio zaangażowany w sytuacje personel medyczny (na podstawie posiadanej
wiedzy nt. stanu pacjenta), niezwłocznie informując lekarza. Interweniujący lekarz jest
zobowiązany podjąć próbę wyjaśnia okoliczności próby oddalenia się i na podstawie
poczynionych ustaleń, analizy dostępnych informacji (wywiad kierujący, wynik konsultacji,
przebieg obserwacji w IP/DP) zweryfikować dotychczasowe działania personelu oraz zalecić
dalsze adekwatne do sytuacji działania.
W procesie decyzyjnym należy uwzględnić m.in.:
a. czy i w jakim stopniu utrzymują się tendencje do oddalenia się,
b. sytuację prawną pacjenta – jeśli pacjent ma ukończone 16 r.ż. próba oddalenia się,
może być równoznaczne z wycofaniem zgody na badanie,
c. kto towarzyszy pacjentowi w IP/DP, jaki jest stosunek opiekuna do faktu próby
oddalenia się,
d. kto inicjuje próbę oddalenia się – pacjent czy np. zniecierpliwiony opiekun,
e. stan zdrowia, wywiad kierujący, przebieg obserwacji w IP/DP, wyniki
dotychczasowych konsultacji, badań – czy analiza uzyskanych informacji wskazuje na
przesłanki medyczne i behawioralne do przeprowadzania badania bez zgody,
zastosowania przymusu bezpośredniego czy do hospitalizacji w trybie art.
23/24/22.2/22.5 UOZP.
Standard 4
a. W przypadku samowolnego oddalenia się pacjenta/ pacjenta i opiekuna, personel IP
niezwłocznie zawiadamia o zaistniałym fakcie lekarza, lekarz podejmuje analizę
dostępnych informacji, zleca lub samodzielnie podejmuje dalsze działania (w procesie
decyzyjnym należy uwzględnić opisane w poprzednim standardzie składowe).
b. W sytuacji samowolnego oddalenia się pacjenta z IP/DP bez opiekuna należy
telefonicznie zgłosić zaistniały fakt policjantowi dyżurnemu w najbliższym lokalizacji
IP komisariacie policji. W zgłoszeniu poza podaniem danych personalnych, opisu
pacjenta (ubiór, sylwetka, wzrost) należy sprecyzować, czy po zatrzymaniu
małoletniego lub stwierdzeniu jego obecności w miejscu zamieszkania zachodzą
bezwzględne przesłanki do doprowadzenia go na badanie w IP/DP (zobowiązanie
policji do doprowadzenia małoletniego do IP/DP ‒ koniecznie, jeśli z analizy
posiadanych informacji wynikają co najmniej przesłanki do badania bez zgody).
Równolegle należy powiadomić o zaistniałym fakcie, podjętych działaniach opiekuna.
c. W przypadku oddalenia się z IP pacjenta i opiekuna należy podjąć próbę kontaktu
telefonicznego z opiekunem. Gdy analiza dostępnych informacji wskazuje, że brak
jest przesłanek do badania bez zgody, należy odstąpić od zgłoszenia zaistniałego faktu
policji.
Okoliczności oddalenia się oraz podjęte działania należy opisać w dokumentacji medycznej.
2.7. Zagrożenie pojawienia się zachowań autoagresywnych, próby samobójczej
Standard 1
Personel IP/DP powinien oceniać i monitorować ryzyko wystąpienia zachowań
autoagresywnych, samobójczych już od momentu pierwszego kontaktu z pacjentem.
Wstępną ocenę ryzyka przeprowadza się na podstawie wywiadu kierującego, okoliczności
i trybu skierowania oraz stanu pacjenta w momencie stawienia się w IP. Ryzyko wystąpienia
zachowań autoagresywnych jest jednym z kryteriów ustalenia konsultacji jako
priorytetowej/pilnej. Pacjent z podejrzewanym ryzykiem wystąpienia zachowań
autoagresywnych, samobójczych wymaga wzmożonego nadzoru oraz wyeliminowania
z otoczenia pacjenta wszystkich potencjalnie niebezpiecznych przedmiotów (np. w gabinecie
zabiegowym pojemnik na zużyte igły – poza zasięgiem pacjenta).
Standard 2
W monitorowaniu ryzyka wystąpienia zachowań autoagresywnych, samobójczych istotne
znaczenie ma przepływ informacji w pomiędzy personelem IP/DP, a także przekazanie
informacji personelowi, pod którego opiekę pacjent jest przekazywany. Obecność w IP/DP
opiekuna pacjenta nie zwalnia personelu z obowiązku monitorowania stanu zdrowia oraz
poziomu bezpieczeństwa pacjenta.
2.8. Przymus bezpośredni
Standard 1
Zastosowanie przymusu bezpośredniego regulują art. 18-18f Ustawy z dnia 19 sierpnia
1994 r. O ochronie zdrowia psychicznego i rozporządzenie Ministra Zdrowia z dnia
21 grudnia 2018 r. W sprawie stosowania przymusu bezpośredniego wobec osoby
z zaburzeniami psychicznymi z późniejszymi zmianami. Poniższe standardy stanowią jego
streszczenie i uzupełnienie w kontekście świadczeń udzielanych w IP/DP.
Standard 2
Przymus bezpośredni jest środkiem oddziaływania interwencyjnego stosowanym przez
personel medyczny w stosunku do pacjenta z zaburzeniami z cechami zaburzeń psychicznych
m.in. w warunkach Izby/Działu Przyjęć. Zastosowanie przymusu bezpośredniego zleca
i osobiście nadzoruje jego wykonanie lekarz. W sytuacji niemożności uzyskania decyzji
lekarza o zastosowaniu przymusu decyduje i nadzoruje jego prowadzenie pielęgniarka, która
ma jednocześnie obowiązek niezwłocznego powiadomienia o tym fakcie lekarza. Lekarz, po
osobistym badaniu osoby z zaburzeniami psychicznymi, zatwierdza zastosowanie przymusu
bezpośredniego zleconego przez pielęgniarkę/pielęgniarza albo nakazuje zaprzestanie jego
stosowania.
Standard 3
Przymus bezpośredni może polegać na:
a. przytrzymaniu – krótkotrwałym doraźnym unieruchomieniu osoby z użyciem siły
fizycznej,
b. przymusowym zastosowaniu leków – doraźnym lub zgodnym z planem leczenia
wprowadzeniem leków do organizmu osoby bez jej zgody,
c. unieruchomieniu – dłużej trwającym obezwładnieniu osoby z użyciem pasów,
prześcieradeł, uchwytów, kaftana bezpieczeństwa,
d. izolacji – umieszczeniu osoby pojedynczo w zamkniętym i odpowiednio
przystosowanym pomieszczeniu.
Standard 4
Sytuacje kwalifikowane jako podstawa do zastosowania przymusu bezpośredniego wobec
osób z cechami zaburzeń psychicznych oraz możliwe do zastosowania formy przymusu
bezpośredniego w formie przytrzymania, przymusowego podania leków, unieruchomienia,
izolacji lub zastosowanie kombinacji kilku spośród wymienionych form przymusu może
zostać zlecone w sytuacji, gdy pacjent:
a. dopuści się zamachu przeciwko życiu lub zdrowiu własnemu, lub innej osoby, lub
bezpieczeństwu powszechnemu,
b. gwałtownie niszczy lub uszkadza przedmioty znajdujące się w otoczeniu,
c. którego zachowanie (lub wywiad kierujący) wskazuje na to, że z powodu zaburzeń
psychicznych może zagrażać bezpośrednio własnemu życiu albo życiu lub zdrowiu
innych osób bądź nie jest zdolny do zaspokajania podstawowych potrzeb życiowych,
podejmie próbę samowolnego opuszczenia Izby/Działu Przyjęć przed konsultacją
psychiatryczną,
d. zakwalifikowany do hospitalizacji bez zgody podejmie próbę samowolnego
opuszczeniu Izby Przyjęć,
e. poważne zakłóca lub uniemożliwia funkcjonowanie Izby Przyjęć (można zastosować
przymus bezpośredni w formie przytrzymania lub przymusowego podania leków).
Standard 5
Przed zastosowaniem przymusu bezpośredniego uprzedza się o tym osobę, wobec której
środek ten ma być podjęty. W przypadku, w którym osoba z zaburzeniami psychicznymi,
z uwagi na jej stan, jest niezdolna do zrozumienia przekazywanych jej informacji,
w dokumentacji medycznej odnotowuje się przyczynę odstąpienia od uprzedzenia tej osoby
o możliwości zastosowania przymusu bezpośredniego.
Standard 6
Przy wyborze środka przymusu należy wybierać środek możliwie dla tej osoby najmniej
uciążliwy, a przy stosowaniu przymusu należy zachować szczególną ostrożność i dbałość
o dobro tej osoby. Przymus może trwać tylko do czasu ustąpienia przyczyny jego
zastosowania.
Standard 7
Personel biorący udział w zastosowaniu przymusu bezpośredniego powinien być uprzednio
przeszkolony z zakresu tej procedury. Do zastosowania przymusu należy zapewnić
odpowiednią liczbę osób z personelu, w przypadku przytrzymania optymalnie 2‒3 osoby, w przypadku unieruchomienia 5 osób, po jednej osobie do zabezpieczenia kończyn i jednej
osoby asekurującej głowę pacjenta. Zaleca się, aby jedna z osób koordynowała prowadzenie
przymusu. Podczas stosowania przymusu bezpośredniego należy odebrać pacjentowi
wszelkie przedmioty potencjalnie niebezpieczne. Należy również zwrócić uwagę
personelowi, aby przed stosowaniem przymusu zdjął wszelkie przedmioty typu kolczyki,
biżuterię, identyfikatory w formie smyczy, okulary.
Standard 8
W przypadku stosowania unieruchomienia zaleca się umieszczenie pacjenta
w pomieszczeniu jednoosobowym, a jeżeli to nie jest możliwe, to osłania się pacjenta od
innych osób przebywających w pomieszczeniu (np. poprzez zastosowanie parawanów)
w sposób zapewniający poszanowanie jego godności i intymności. Pomieszczenie
przeznaczone do izolacji powinno być wyposażone w system monitoringu. Zapis obrazu
zabezpiecza się na okres nie krótszy niż 12 miesięcy, a nie dłuższy niż 13 miesięcy
Standard 9
Zastosowanie przymusu jest odnotowywane w dokumentacji medycznej zbiorczej
i indywidualnej. Zakładana jest karta zastosowania przymusu – zgodnie z obowiązującym
wzorem. W przypadku zastosowania unieruchomienia lub izolacji pielęgniarka/pielęgniarz
zakładają i prowadzą kartę ocenę stanu fizycznego (zgodnie z obowiązującym wzorem)
Ocena ta obejmuje informacje dotyczące zachowania, w tym przyjęcia posiłku oraz płynu,
snu, a także parametrów wskazanych do oceny na podstawie decyzji lekarza
nadzorującego/przedłużającego stosowanie przymusu bezpośredniego.
Standard 10
Zarówno w raporcie pielęgniarskim, jak i w obserwacjach lekarskich dotyczących
zastosowania przymusu odnotowuje się, kto zlecił przymus, osoby wykonujące, przebieg
i czas stosowania przymusu. Ponadto powinna się znaleźć informacja o ewentualnych
negatywnych skutkach dla pacjenta po zastosowaniu procedury przymusu.
Standard 11
Zasadność zastosowania przymusu bezpośredniego ocenia, w terminie 3 dni, kierownik
podmiotu leczniczego, w którym jest posadowiona IP, jeżeli jest lekarzem, lub lekarz przez
niego upoważniony – na podstawie przedstawionej dokumentacji, w tym Karty zastosowania
przymusu. Karta zastosowania przymusu bezpośredniego oraz ocena stanu fizycznego osoby
z zaburzeniami psychicznymi unieruchomionej lub izolowanej stanowią załączniki do
indywidualnej dokumentacji medycznej osoby, wobec której zastosowano przymus
bezpośredni.
2.9. Zgoda na świadczenia medyczne
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego
oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu
diagnostycznego, przy czym po opracowaniu planu leczenia warto uzyskać przynajmniej
ustną zgodę na proponowane postępowanie.
Standard 2
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to
leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich
wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża
rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam
pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku
rozbieżności decyzji, np. rodzica i małoletniego pacjenta, sprawę rozstrzyga sąd
opiekuńczy.
Dobrą praktyką medyczną jest uzyskiwanie zgody na leczenie również od pacjentów poniżej
16 r.ż., jakkolwiek jej brak w świetle obowiązującego prawa nie jest konieczny do
zatrzymania pacjenta w oddziale.
Standard 3
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją –
przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju
i możliwości poznawczych sposobu przekazu.
Standard 4
Konsultacja w Izbie Przyjęć jest formą badania lekarskiego, zgoda na badanie psychiatryczne
może być wyrażona w formie ustnej lub dorozumianej, wyrażonej przez podmioty
uprawnione (również przez opiekuna faktycznego). W przypadku braku możliwości uzyskania
zgody (np. nieodstępność opiekuna) lub w przypadku braku zgody na badanie psychiatryczne
w ściśle określonych okolicznościach (opisywanych już w poprzednich standardach) można
przeprowadzić badanie psychiatryczne bez zgody uprawnionego podmiotu, w tym
z zastosowaniem środków przymusu bezpośredniego. W przypadku zlecenia diagnostyki
obrazowej z użyciem promieniowania rentgenowskiego wymagane jest uzyskanie
uświadomionej zgody pisemnej wyrażonej pisemnie przez podmioty upoważnione.
W przypadku formalizacji zgody na przyjęcie do oddziału psychiatrii – wymagane jest
uzyskanie uświadomionej zgody w formie pisemnej wyrażonej przez podmioty uprawnione.
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone
ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 5
W sytuacji, gdy do Izby/Działu Przyjęć z dzieckiem/adolescentem zgłasza się jeden
z rodziców, można domniemywać, że drugi rodzic wyraża zgodę na taki rodzaj kontaktu (tzw.
zgoda domniemana). W przypadku informacji o konflikcie pomiędzy rodzicami rekomenduje
się kontakt z każdym z rodziców i uzyskanie zgody od obojga na proponowane świadczenia
medyczne, zwłaszcza w kontekście zgody na hospitalizację i leczenie w oddziale psychiatrii.
W sytuacji, gdy istnieją wskazania do leczenia, a jeden z rodziców wprost sprzeciwia się
leczeniu/hospitalizacji dziecka/adolescenta, wówczas decyzję o leczeniu podejmuje sąd
opiekuńczy. Do czasu wydania przez sąd opiekuńczy decyzji można podejmować tylko
niezbędne czynności dla ratowania życia i zdrowia pacjenta. W sytuacji jawnego konfliktu
między rodzicami dziecka/adolescenta posiadającymi pełnię praw rodzicielskich, warto
uzyskać pisemną zgodę od obojga rodziców. W przypadku, gdy rodzice są pozbawieni władzy
rodzicielskiej przed formalizacją przyjęcia do oddziału psychiatrii, należy ustalić, czy opiekun prawny posiada decyzję sądu zezwalającą na mającą się odbyć hospitalizację psychiatryczną
(postanowienie dotyczące konkretnej hospitalizacji); w przypadku braku takiego
postanowienia oraz przy braku wskazań nagłych (art. 22.5 UOZP) należy sformalizować
odmowę przyjęcia. W przypadku gdy rodzic/rodzice mają ograniczone prawa rodzicielskie
z zachowanym prawem do decydowania o leczeniu i wyrażą sprzeciw wobec faktu
hospitalizacji, formalizację przyjęcia do oddziału psychiatrii należy odroczyć, do czasu
wydania zgody zastępczej sądu.
Standard 6
Elementem etapu formalizacji przyjęcia do oddziału poza uzyskaniem formalnej pisemnej
zgody na świadczenia medyczne jest również odebranie oświadczeń od pacjenta
(w przypadku pacjenta, który ukończył 16 r.ż.) i jego przedstawiciela ustawowego
dotyczących zgody na udzielanie informacji na temat stanu zdrowia, udostępniania
dokumentacji medycznej, wydania recept osobom trzecim. Upoważnienie powinno zawierać:
(a) miejscowość i datę sporządzenia, (b) dane pacjenta (imię i nazwisko, adres zamieszkania,
numer PESEL), (c) dane osoby upoważnionej (imię i nazwisko, adres zamieszkania, numer
PESEL, numer telefonu), (d) wyraźny podpis przedstawiciela ustawowego i pacjenta (po
ukończeniu 16 r.ż.).
2.10. Prowadzenie dokumentacji medycznej
Standard 1
Dokumentacja medyczna jest prowadzona w formie elektronicznej zgodnie z obowiązującymi
przepisami. Rekomenduje się prowadzenie indywidualnej dokumentacji medycznej w formie
tzw. Karty Konsultacji Izby/Działu Przyjęć, która z chwilą formalizacji przyjęcia może stać się
załącznikiem do Historii choroby, może również stanowić odrębną formę dokumentacji
świadczeń udzielanych w IP/DP, stając się z chwilą formalizacji odmowy Kartą Odmowy.
Standard 2
Realizacja każdego świadczenia wobec pacjenta powinna zostać odnotowana
w dokumentacji medycznej pacjenta.
Standard 3
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację
medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez
pacjenta.
Standard 4
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie
podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów,
kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych
nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany
sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu
po wykorzystaniu).
Standard 5
Podmiot udzielający świadczeń zdrowotnych ma obowiązek przechowywania dokumentacji
medycznej zgodnie z przepisami prawa i zasadami obowiązującymi w jednostce.
Standard 6
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona
w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi
w tym zakresie aktami prawnymi.
Standard 7
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie
obowiązujących aktach prawnych.
Po stawieniu się pacjenta w IP/DP następuje wstępna ocena przez pielęgniarkę/pielęgniarza/ratownika medycznego. Zaleca się, aby w trakcie wstępnej oceny dokonywać triage zgodnie z opracowaną w podmiocie procedurą, klasyfikując stopień pilności rozpoczęcia konsultacji psychiatrycznej (konsultacja priorytetowa, konsultacja pilna, konsultacja odroczona). Równolegle wyznaczony personel uzyskuje dane niezbędne do
utworzenia dokumentacji medycznej – Karty Konsultacji Izby Przyjęć.
Standard 2
Po zapoznaniu się z wstępnym wywiadem, okolicznościami stawienia się w IP/DP lekarz udziela informacji nt. przebiegu konsultacji i celu konsultacji, informuje o przysługujących prawach – zwłaszcza w zakresie prawa wyrażenia zgody lub odmowy na świadczenia medyczne, w tym badanie psychiatryczne, hospitalizacje. W przypadku braku zgody na badanie psychiatryczne lekarz analizuje posiadane informacje, oceniając, czy są przesłanki do przeprowadzenia badania mimo braku zgody. W zależności od dokonanej oceny lekarz przystępuje do badania (badanie psychiatryczne bez zgody w trybie art. 21 Ustawy o ochronie zdrowia psychicznego/UoOZP, może odbyć się z zastosowaniem przymusu bezpośredniego – art. 18 UoOZP) lub odstępuje od niego –informując o tym każdorazowo pacjenta i jego opiekuna oraz adnotuje to w dokumentacji medycznej.
Standard 3
W trakcie konsultacji psychiatrycznej lekarz na podstawie przeprowadzonego badania,
uzyskanego wywiadu, formułuje wstępne hipotezy diagnostyczne, diagnozę różnicową
i opierając się na nich podejmuje dalsze decyzje w zakresie zlecania dodatkowych badań,
konsultacji specjalistycznych, wymaganych interwencji medycznych/pielęgnacyjnoterapeutycznych.
Po zapoznaniu się z wynikami badań, konsultacji, analizie dynamiki zmian
obrazu klinicznego w trakcie obserwacji w IP/DP lekarz weryfikuje hipotezy diagnostyczne,
weryfikuje wskazania do hospitalizacji, w tym ustala dalsze zalecenia.
Standard 4
Po ustaleniu wskazań do hospitalizacji lekarz omawia wynik konsultacji z pacjentem i jego
opiekunem ‒ przedstawiając w sposób przystępny informacje o wynikach przeprowadzonej
konsultacji, badań diagnostycznych, wstępnej diagnozie, ustalonych wskazaniach do
hospitalizacji, w tym „pilności” hospitalizacji, dostępności hospitalizacji, możliwych trybach
przyjęcia, dostępności alternatywnych form leczenia, potencjalnych konsekwencjach
zaniechania adekwatnego leczenia.
W przypadku:
a. wstępnej akceptacji hospitalizacji, lekarz przystępuje do formalizowania przyjęcia,
b. braku możliwości uzyskania zgody uprawnionego podmiotu na hospitalizacje lub
wyrażonego sprzeciwu wobec hospitalizacji (brak zgody) przez upoważniony
podmiot, lekarz analizuje zgromadzone informacje oraz zastany stan pacjent pod
kątem przesłanek do przyjęcia do szpitala w trybie art. 23 lub 24 lub 22.2 lub 22.5
Ustawy o ochronie zdrowia psychicznego. W zależności od kwalifikacji lekarz
formalizuje przyjęcie w trybie adekwatnego artykułu UOZP lub formalizuje odmowę
przyjęcia.
Standard 5
Po ustaleniu braku wskazań do hospitalizacji lekarz omawia wynik konsultacji z pacjentem
i jego opiekunem ‒ przedstawiając w sposób przystępny informację o wynikach
przeprowadzonej konsultacji, badań diagnostycznych, wstępnej diagnozie, przyczynach
odmowy, zaleceniach dotyczących dalszego leczenia, możliwościach dalszego leczenia,
możliwych konsekwencjach zaniechania adekwatnego leczenia, sytuacji prawnej
(przysługujących prawach), formalizując odmowę przyjęcia.
Standard 6
W sytuacji formalizacji odmowy przyjęcia lekarz jest zobowiązany do wskazania
w zaleceniach oraz omówienia z pacjentem i jego opiekunem dalszej ścieżki opieki nad
pacjentem. Lekarz przedstawi opiekunom informacje o tym, gdzie i jak mają realizować
dalsze zalecenia. Jednocześnie informacje te są zawarte w wydawanej opiekunowi Karcie
Odmowy. W razie wątpliwości udzieli pacjentowi i opiekunom odpowiedzi na wszystkie
zadawane pytania. Dobrą praktyką jest poinformowanie pacjenta, gdzie znajdują się
placówki udzielające zalecone świadczenia.
Standard 7
W podejmowaniu decyzji o sposobie i miejscu leczenia pacjenta, w tym hospitalizacji
w Ośrodku Wysokospecjalistycznej Całodobowej Opieki Psychiatrycznej dla Dzieci
i Młodzieży (poziom III), lekarz musi kierować się kryteriami przyjęcia do oddziału opisanymi
w standardach funkcjonowania tego ośrodka. Lekarz powinien zawsze ocenić możliwości
leczenia pacjenta w warunkach ośrodka I i II poziomu referencyjnego.
Standard 8
W celu sformalizowania przyjęcia lekarz jest zobowiązany do uzyskania formalnej, pisemnej
zgody od uprawnionych podmiotów na przyjęcie i leczenie w oddziale psychiatrycznym.
Czynność ta winna być poprzedzona udzieleniem pacjentowi i rodzicowi w sposób
przystępny informacji nt. wstępnego planu diagnostyczno-terapeutycznego, przysługujących
praw (w tym prawo do uzyskania pomocy prawnej, prawo do wypisu), zasad funkcjonowania
oddziału, regulaminu oddziału oraz możliwością uzyskania odpowiedzi na sformułowane
pytania. W trakcie procedury przyjęcia lekarz uzupełnia badanie psychiatryczne –
adekwatnie do wstępnej hipotezy diagnostycznej i planowanego różnicowania (uzupełnienie
danych opisanych w Karcie konsultacji IP/DP), wskazany personel zakłada „Historię choroby
leczenia w oddziale psychiatrycznym”, której załącznikiem może być karta konsultacji I/PDP.
Standard 9
Koniec procesu opieki nad pacjentem w ramach IP/DP:
a. w przypadku pacjenta przyjętego formalnie do oddziału (pisemna zgoda, założenie
historii choroby) następuje w chwili przekazania go pod opiekę personelu oddziału,
b. skierowanego do leczenia szpitalnego w innym podmiocie leczniczym w chwili
przekazania go pod opiekę personelowi transportu medycznego,
c. w przypadku odmowy przyjęcia, bez zalecenia hospitalizacji w innym podmiocie
następuje w chwili wydania opiekunowi Karty Odmowy.
2.5. Pacjent pobudzony, agresywny
Standard 1
Personel IP/DP powinien oceniać i monitorować ryzyko wystąpienia pobudzenia, agresji już
od momentu pierwszego kontaktu z pacjentem. Wstępną ocenę ryzyka przeprowadza się na
podstawie wywiadu kierującego, okoliczności i trybu skierowania oraz stanu pacjenta
w momencie stawienia się w IP/DP. Ryzyko wystąpienia pobudzenia, agresji jest jednym
z kryteriów warunkujących ustalenie trybu konsultacji jako priorytetowej/pilnej. Pacjent
z podejrzewanym ryzykiem wystąpienia pobudzenia, agresji wymaga wzmożonego nadzoru.
W zarządzaniu i monitorowaniu ryzyka wystąpienia pobudzenia i agresji istotne znaczenie
ma przepływ informacji pomiędzy personelem IP/DP.
Standard 2
Przy bezpośrednim kontakcie z osobą pobudzoną i agresywną należy zachowywać się
w sposób niedoprowadzający do eskalowania zachowania, unikając zachowań
konfrontacyjnych, podejmując próbę kontaktu i dialogu. Z uwagi na stan psychiczny pacjenta
nie zawsze jest to możliwe, może jednak przynieść oczekiwany skutek w postaci zmniejszenia
nasilenia niepożądanych zachowań.
Standard 3
W stosunku do pacjenta pobudzonego, agresywnego:
a. będąc świadkiem agresji w pierwszej kolejności wezwij pomoc i powiadom
pozostałych członków personelu,
b. wezwij personel mogący udzielić pomocy w stosowaniu przymusu bezpośredniego –
pracowników ochrony, Policję, obecny w IP/DP personel Zespołu Ratownictwa
Medycznego,
c. unikaj przebywania z osoba pobudzoną, samodzielnie w jednym, zamkniętym
pomieszczeniu, a jeśli nie da się tego uniknąć, staraj się mieć bezpośredni dostęp do
drzwi (przebywać pomiędzy drzwiami i pacjentem),
d. zachowaj bezpieczny dystans ‒ minimum na odległość wyciągniętych ramion,
e. zachowaj spokój i opanowanie, nie okazuj strachu,
f. mów łagodnie, powoli, spokojnym tonem,
g. staraj się upewnić, że rozmówca cię słyszy,
h. staraj się nawiązać kontakt, również wzrokowy, jednak nie w sposób konfrontacyjny
wyzywający,
i. przedstaw się i poproś rozmówcę, żeby podał swoje imię,
j. zadeklaruj chęć pomocy, rozwiązania problemu,
k. podejmij próbę rozmowy, na neutralne tematy (próbę odwrócenia uwagi od
wzbudzających pacjenta tematów), spytaj o zainteresowania, rówieśników,
l. nie przejawiaj konfrontacyjnych zachowań, unikaj zachowań prowokacyjnych
i konfliktów,
m. w przypadku obecności opiekuna – oceń i monitoruj jego wpływ na pobudliwość
pacjenta, oceń poziom ekspresji negatywnych emocji w relacji pacjent–opiekun,
poproś opiekuna o opuszczenie pomieszczenia,
n. ukierunkuj agresję fizyczną na przedmiot bądź dopuść do słownej ekspresji agresji.
Standard 4
Jeżeli skorzystanie z powyżej opisanych zasad nie przynosi oczekiwanego rezultatu lub ocena
sytuacji jasno wskazuje, że użycie ich będzie bezskuteczne, a zachowanie pacjenta zagraża
jemu bądź otoczeniu, należy zastosować środki przymusu bezpośredniego zgodnie ze
standardem ich stosowania.
2.6. Samowolne oddalenie się pacjenta z Izby/Działu Przyjęć
Standard 1
Układ pomieszczeń i pracy personelu IP/DP powinien być tak zorganizowany, aby
uniemożliwić pacjentowi samowolne opuszczenie IP/DP bez wiedzy personelu.
Standard 2
W przypadku próby oddalenia się pacjenta personel medyczny powinien interweniować –
adekwatnie do stanu pacjenta. Rozpiętość interwencji winna mieścić się od interwencji
ustnej do zastosowania przymusu bezpośredniego, w zależności od stanu zdrowia pacjenta,
okoliczności stawienia się w IP/DP i przebiegu obserwacji/konsultacji.
Standard 3
W przypadku toczącej się próby oddalenia, o typie i zakresie interwencji decyduje
bezpośrednio zaangażowany w sytuacje personel medyczny (na podstawie posiadanej
wiedzy nt. stanu pacjenta), niezwłocznie informując lekarza. Interweniujący lekarz jest
zobowiązany podjąć próbę wyjaśnia okoliczności próby oddalenia się i na podstawie
poczynionych ustaleń, analizy dostępnych informacji (wywiad kierujący, wynik konsultacji,
przebieg obserwacji w IP/DP) zweryfikować dotychczasowe działania personelu oraz zalecić
dalsze adekwatne do sytuacji działania.
W procesie decyzyjnym należy uwzględnić m.in.:
a. czy i w jakim stopniu utrzymują się tendencje do oddalenia się,
b. sytuację prawną pacjenta – jeśli pacjent ma ukończone 16 r.ż. próba oddalenia się,
może być równoznaczne z wycofaniem zgody na badanie,
c. kto towarzyszy pacjentowi w IP/DP, jaki jest stosunek opiekuna do faktu próby
oddalenia się,
d. kto inicjuje próbę oddalenia się – pacjent czy np. zniecierpliwiony opiekun,
e. stan zdrowia, wywiad kierujący, przebieg obserwacji w IP/DP, wyniki
dotychczasowych konsultacji, badań – czy analiza uzyskanych informacji wskazuje na
przesłanki medyczne i behawioralne do przeprowadzania badania bez zgody,
zastosowania przymusu bezpośredniego czy do hospitalizacji w trybie art.
23/24/22.2/22.5 UOZP.
Standard 4
a. W przypadku samowolnego oddalenia się pacjenta/ pacjenta i opiekuna, personel IP
niezwłocznie zawiadamia o zaistniałym fakcie lekarza, lekarz podejmuje analizę
dostępnych informacji, zleca lub samodzielnie podejmuje dalsze działania (w procesie
decyzyjnym należy uwzględnić opisane w poprzednim standardzie składowe).
b. W sytuacji samowolnego oddalenia się pacjenta z IP/DP bez opiekuna należy
telefonicznie zgłosić zaistniały fakt policjantowi dyżurnemu w najbliższym lokalizacji
IP komisariacie policji. W zgłoszeniu poza podaniem danych personalnych, opisu
pacjenta (ubiór, sylwetka, wzrost) należy sprecyzować, czy po zatrzymaniu
małoletniego lub stwierdzeniu jego obecności w miejscu zamieszkania zachodzą
bezwzględne przesłanki do doprowadzenia go na badanie w IP/DP (zobowiązanie
policji do doprowadzenia małoletniego do IP/DP ‒ koniecznie, jeśli z analizy
posiadanych informacji wynikają co najmniej przesłanki do badania bez zgody).
Równolegle należy powiadomić o zaistniałym fakcie, podjętych działaniach opiekuna.
c. W przypadku oddalenia się z IP pacjenta i opiekuna należy podjąć próbę kontaktu
telefonicznego z opiekunem. Gdy analiza dostępnych informacji wskazuje, że brak
jest przesłanek do badania bez zgody, należy odstąpić od zgłoszenia zaistniałego faktu
policji.
Okoliczności oddalenia się oraz podjęte działania należy opisać w dokumentacji medycznej.
2.7. Zagrożenie pojawienia się zachowań autoagresywnych, próby samobójczej
Standard 1
Personel IP/DP powinien oceniać i monitorować ryzyko wystąpienia zachowań
autoagresywnych, samobójczych już od momentu pierwszego kontaktu z pacjentem.
Wstępną ocenę ryzyka przeprowadza się na podstawie wywiadu kierującego, okoliczności
i trybu skierowania oraz stanu pacjenta w momencie stawienia się w IP. Ryzyko wystąpienia
zachowań autoagresywnych jest jednym z kryteriów ustalenia konsultacji jako
priorytetowej/pilnej. Pacjent z podejrzewanym ryzykiem wystąpienia zachowań
autoagresywnych, samobójczych wymaga wzmożonego nadzoru oraz wyeliminowania
z otoczenia pacjenta wszystkich potencjalnie niebezpiecznych przedmiotów (np. w gabinecie
zabiegowym pojemnik na zużyte igły – poza zasięgiem pacjenta).
Standard 2
W monitorowaniu ryzyka wystąpienia zachowań autoagresywnych, samobójczych istotne
znaczenie ma przepływ informacji w pomiędzy personelem IP/DP, a także przekazanie
informacji personelowi, pod którego opiekę pacjent jest przekazywany. Obecność w IP/DP
opiekuna pacjenta nie zwalnia personelu z obowiązku monitorowania stanu zdrowia oraz
poziomu bezpieczeństwa pacjenta.
2.8. Przymus bezpośredni
Standard 1
Zastosowanie przymusu bezpośredniego regulują art. 18-18f Ustawy z dnia 19 sierpnia
1994 r. O ochronie zdrowia psychicznego i rozporządzenie Ministra Zdrowia z dnia
21 grudnia 2018 r. W sprawie stosowania przymusu bezpośredniego wobec osoby
z zaburzeniami psychicznymi z późniejszymi zmianami. Poniższe standardy stanowią jego
streszczenie i uzupełnienie w kontekście świadczeń udzielanych w IP/DP.
Standard 2
Przymus bezpośredni jest środkiem oddziaływania interwencyjnego stosowanym przez
personel medyczny w stosunku do pacjenta z zaburzeniami z cechami zaburzeń psychicznych
m.in. w warunkach Izby/Działu Przyjęć. Zastosowanie przymusu bezpośredniego zleca
i osobiście nadzoruje jego wykonanie lekarz. W sytuacji niemożności uzyskania decyzji
lekarza o zastosowaniu przymusu decyduje i nadzoruje jego prowadzenie pielęgniarka, która
ma jednocześnie obowiązek niezwłocznego powiadomienia o tym fakcie lekarza. Lekarz, po
osobistym badaniu osoby z zaburzeniami psychicznymi, zatwierdza zastosowanie przymusu
bezpośredniego zleconego przez pielęgniarkę/pielęgniarza albo nakazuje zaprzestanie jego
stosowania.
Standard 3
Przymus bezpośredni może polegać na:
a. przytrzymaniu – krótkotrwałym doraźnym unieruchomieniu osoby z użyciem siły
fizycznej,
b. przymusowym zastosowaniu leków – doraźnym lub zgodnym z planem leczenia
wprowadzeniem leków do organizmu osoby bez jej zgody,
c. unieruchomieniu – dłużej trwającym obezwładnieniu osoby z użyciem pasów,
prześcieradeł, uchwytów, kaftana bezpieczeństwa,
d. izolacji – umieszczeniu osoby pojedynczo w zamkniętym i odpowiednio
przystosowanym pomieszczeniu.
Standard 4
Sytuacje kwalifikowane jako podstawa do zastosowania przymusu bezpośredniego wobec
osób z cechami zaburzeń psychicznych oraz możliwe do zastosowania formy przymusu
bezpośredniego w formie przytrzymania, przymusowego podania leków, unieruchomienia,
izolacji lub zastosowanie kombinacji kilku spośród wymienionych form przymusu może
zostać zlecone w sytuacji, gdy pacjent:
a. dopuści się zamachu przeciwko życiu lub zdrowiu własnemu, lub innej osoby, lub
bezpieczeństwu powszechnemu,
b. gwałtownie niszczy lub uszkadza przedmioty znajdujące się w otoczeniu,
c. którego zachowanie (lub wywiad kierujący) wskazuje na to, że z powodu zaburzeń
psychicznych może zagrażać bezpośrednio własnemu życiu albo życiu lub zdrowiu
innych osób bądź nie jest zdolny do zaspokajania podstawowych potrzeb życiowych,
podejmie próbę samowolnego opuszczenia Izby/Działu Przyjęć przed konsultacją
psychiatryczną,
d. zakwalifikowany do hospitalizacji bez zgody podejmie próbę samowolnego
opuszczeniu Izby Przyjęć,
e. poważne zakłóca lub uniemożliwia funkcjonowanie Izby Przyjęć (można zastosować
przymus bezpośredni w formie przytrzymania lub przymusowego podania leków).
Standard 5
Przed zastosowaniem przymusu bezpośredniego uprzedza się o tym osobę, wobec której
środek ten ma być podjęty. W przypadku, w którym osoba z zaburzeniami psychicznymi,
z uwagi na jej stan, jest niezdolna do zrozumienia przekazywanych jej informacji,
w dokumentacji medycznej odnotowuje się przyczynę odstąpienia od uprzedzenia tej osoby
o możliwości zastosowania przymusu bezpośredniego.
Standard 6
Przy wyborze środka przymusu należy wybierać środek możliwie dla tej osoby najmniej
uciążliwy, a przy stosowaniu przymusu należy zachować szczególną ostrożność i dbałość
o dobro tej osoby. Przymus może trwać tylko do czasu ustąpienia przyczyny jego
zastosowania.
Standard 7
Personel biorący udział w zastosowaniu przymusu bezpośredniego powinien być uprzednio
przeszkolony z zakresu tej procedury. Do zastosowania przymusu należy zapewnić
odpowiednią liczbę osób z personelu, w przypadku przytrzymania optymalnie 2‒3 osoby, w przypadku unieruchomienia 5 osób, po jednej osobie do zabezpieczenia kończyn i jednej
osoby asekurującej głowę pacjenta. Zaleca się, aby jedna z osób koordynowała prowadzenie
przymusu. Podczas stosowania przymusu bezpośredniego należy odebrać pacjentowi
wszelkie przedmioty potencjalnie niebezpieczne. Należy również zwrócić uwagę
personelowi, aby przed stosowaniem przymusu zdjął wszelkie przedmioty typu kolczyki,
biżuterię, identyfikatory w formie smyczy, okulary.
Standard 8
W przypadku stosowania unieruchomienia zaleca się umieszczenie pacjenta
w pomieszczeniu jednoosobowym, a jeżeli to nie jest możliwe, to osłania się pacjenta od
innych osób przebywających w pomieszczeniu (np. poprzez zastosowanie parawanów)
w sposób zapewniający poszanowanie jego godności i intymności. Pomieszczenie
przeznaczone do izolacji powinno być wyposażone w system monitoringu. Zapis obrazu
zabezpiecza się na okres nie krótszy niż 12 miesięcy, a nie dłuższy niż 13 miesięcy
Standard 9
Zastosowanie przymusu jest odnotowywane w dokumentacji medycznej zbiorczej
i indywidualnej. Zakładana jest karta zastosowania przymusu – zgodnie z obowiązującym
wzorem. W przypadku zastosowania unieruchomienia lub izolacji pielęgniarka/pielęgniarz
zakładają i prowadzą kartę ocenę stanu fizycznego (zgodnie z obowiązującym wzorem)
Ocena ta obejmuje informacje dotyczące zachowania, w tym przyjęcia posiłku oraz płynu,
snu, a także parametrów wskazanych do oceny na podstawie decyzji lekarza
nadzorującego/przedłużającego stosowanie przymusu bezpośredniego.
Standard 10
Zarówno w raporcie pielęgniarskim, jak i w obserwacjach lekarskich dotyczących
zastosowania przymusu odnotowuje się, kto zlecił przymus, osoby wykonujące, przebieg
i czas stosowania przymusu. Ponadto powinna się znaleźć informacja o ewentualnych
negatywnych skutkach dla pacjenta po zastosowaniu procedury przymusu.
Standard 11
Zasadność zastosowania przymusu bezpośredniego ocenia, w terminie 3 dni, kierownik
podmiotu leczniczego, w którym jest posadowiona IP, jeżeli jest lekarzem, lub lekarz przez
niego upoważniony – na podstawie przedstawionej dokumentacji, w tym Karty zastosowania
przymusu. Karta zastosowania przymusu bezpośredniego oraz ocena stanu fizycznego osoby
z zaburzeniami psychicznymi unieruchomionej lub izolowanej stanowią załączniki do
indywidualnej dokumentacji medycznej osoby, wobec której zastosowano przymus
bezpośredni.
2.9. Zgoda na świadczenia medyczne
Standard 1
Jednym z podstawowych praw pacjenta jest udzielenie zgody na podjęcie wobec niego
oddziaływań. Zgoda formalna powinna zostać pozyskana przed rozpoczęciem procesu
diagnostycznego, przy czym po opracowaniu planu leczenia warto uzyskać przynajmniej
ustną zgodę na proponowane postępowanie.
Standard 2
Zgodę na udzielanie świadczeń zdrowotnych pacjent wyraża samodzielnie; nie dotyczy to
leczenia małoletnich, czyli osób poniżej 18 r.ż. W przypadku pacjentów małoletnich
wymagana jest:
a. zgoda substytucyjna, tj. zgodę na leczenie dziecka/adolescenta poniżej 16 r.ż. wyraża
rodzic pacjenta (lub inny przedstawiciel ustawowy, np. opiekun prawny, kurator),
b. zgoda kumulatywna, tj. zgodę na leczenie adolescenta powyżej 16 r.ż. wyraża sam
pacjent oraz jego rodzic (lub inny przedstawiciel ustawowy). W przypadku
rozbieżności decyzji, np. rodzica i małoletniego pacjenta, sprawę rozstrzyga sąd
opiekuńczy.
Dobrą praktyką medyczną jest uzyskiwanie zgody na leczenie również od pacjentów poniżej
16 r.ż., jakkolwiek jej brak w świetle obowiązującego prawa nie jest konieczny do
zatrzymania pacjenta w oddziale.
Standard 3
Udzielenie zgody powinno być poprzedzone wyczerpującą i zrozumiałą informacją –
przekazaną rodzicowi oraz pacjentowi z zastosowaniem adekwatnego do poziomu rozwoju
i możliwości poznawczych sposobu przekazu.
Standard 4
Konsultacja w Izbie Przyjęć jest formą badania lekarskiego, zgoda na badanie psychiatryczne
może być wyrażona w formie ustnej lub dorozumianej, wyrażonej przez podmioty
uprawnione (również przez opiekuna faktycznego). W przypadku braku możliwości uzyskania
zgody (np. nieodstępność opiekuna) lub w przypadku braku zgody na badanie psychiatryczne
w ściśle określonych okolicznościach (opisywanych już w poprzednich standardach) można
przeprowadzić badanie psychiatryczne bez zgody uprawnionego podmiotu, w tym
z zastosowaniem środków przymusu bezpośredniego. W przypadku zlecenia diagnostyki
obrazowej z użyciem promieniowania rentgenowskiego wymagane jest uzyskanie
uświadomionej zgody pisemnej wyrażonej pisemnie przez podmioty upoważnione.
W przypadku formalizacji zgody na przyjęcie do oddziału psychiatrii – wymagane jest
uzyskanie uświadomionej zgody w formie pisemnej wyrażonej przez podmioty uprawnione.
W przypadku zastosowania metody leczenia lub diagnostyki stwarzających podwyższone
ryzyko dla pacjenta, konieczne jest uzyskanie zgody w formie pisemnej.
Standard 5
W sytuacji, gdy do Izby/Działu Przyjęć z dzieckiem/adolescentem zgłasza się jeden
z rodziców, można domniemywać, że drugi rodzic wyraża zgodę na taki rodzaj kontaktu (tzw.
zgoda domniemana). W przypadku informacji o konflikcie pomiędzy rodzicami rekomenduje
się kontakt z każdym z rodziców i uzyskanie zgody od obojga na proponowane świadczenia
medyczne, zwłaszcza w kontekście zgody na hospitalizację i leczenie w oddziale psychiatrii.
W sytuacji, gdy istnieją wskazania do leczenia, a jeden z rodziców wprost sprzeciwia się
leczeniu/hospitalizacji dziecka/adolescenta, wówczas decyzję o leczeniu podejmuje sąd
opiekuńczy. Do czasu wydania przez sąd opiekuńczy decyzji można podejmować tylko
niezbędne czynności dla ratowania życia i zdrowia pacjenta. W sytuacji jawnego konfliktu
między rodzicami dziecka/adolescenta posiadającymi pełnię praw rodzicielskich, warto
uzyskać pisemną zgodę od obojga rodziców. W przypadku, gdy rodzice są pozbawieni władzy
rodzicielskiej przed formalizacją przyjęcia do oddziału psychiatrii, należy ustalić, czy opiekun prawny posiada decyzję sądu zezwalającą na mającą się odbyć hospitalizację psychiatryczną
(postanowienie dotyczące konkretnej hospitalizacji); w przypadku braku takiego
postanowienia oraz przy braku wskazań nagłych (art. 22.5 UOZP) należy sformalizować
odmowę przyjęcia. W przypadku gdy rodzic/rodzice mają ograniczone prawa rodzicielskie
z zachowanym prawem do decydowania o leczeniu i wyrażą sprzeciw wobec faktu
hospitalizacji, formalizację przyjęcia do oddziału psychiatrii należy odroczyć, do czasu
wydania zgody zastępczej sądu.
Standard 6
Elementem etapu formalizacji przyjęcia do oddziału poza uzyskaniem formalnej pisemnej
zgody na świadczenia medyczne jest również odebranie oświadczeń od pacjenta
(w przypadku pacjenta, który ukończył 16 r.ż.) i jego przedstawiciela ustawowego
dotyczących zgody na udzielanie informacji na temat stanu zdrowia, udostępniania
dokumentacji medycznej, wydania recept osobom trzecim. Upoważnienie powinno zawierać:
(a) miejscowość i datę sporządzenia, (b) dane pacjenta (imię i nazwisko, adres zamieszkania,
numer PESEL), (c) dane osoby upoważnionej (imię i nazwisko, adres zamieszkania, numer
PESEL, numer telefonu), (d) wyraźny podpis przedstawiciela ustawowego i pacjenta (po
ukończeniu 16 r.ż.).
2.10. Prowadzenie dokumentacji medycznej
Standard 1
Dokumentacja medyczna jest prowadzona w formie elektronicznej zgodnie z obowiązującymi
przepisami. Rekomenduje się prowadzenie indywidualnej dokumentacji medycznej w formie
tzw. Karty Konsultacji Izby/Działu Przyjęć, która z chwilą formalizacji przyjęcia może stać się
załącznikiem do Historii choroby, może również stanowić odrębną formę dokumentacji
świadczeń udzielanych w IP/DP, stając się z chwilą formalizacji odmowy Kartą Odmowy.
Standard 2
Realizacja każdego świadczenia wobec pacjenta powinna zostać odnotowana
w dokumentacji medycznej pacjenta.
Standard 3
Podmiot udzielający świadczeń zdrowotnych ma obowiązek udostępnić dokumentację
medyczną pacjentowi, jego przedstawicielowi ustawowemu lub osobie upoważnionej przez
pacjenta.
Standard 4
Dokumentacja medyczna może być udostępniona do wglądu (bezpłatnie, w siedzibie
podmiotu, w którym odbywa/odbywało się leczenie), poprzez sporządzenie jej wyciągów,
kopii, odpisów lub z wykorzystaniem środków komunikacji elektronicznej i informatycznych
nośników danych (nieodpłatnie w przypadku udostępnienia po raz pierwszy w żądany
sposób) lub poprzez wydanie oryginału za pokwitowaniem odbioru (z zastrzeżeniem zwrotu
po wykorzystaniu).
Standard 5
Podmiot udzielający świadczeń zdrowotnych ma obowiązek przechowywania dokumentacji
medycznej zgodnie z przepisami prawa i zasadami obowiązującymi w jednostce.
Standard 6
Dokumentacja medyczna ma istotną wartość dowodową. Powinna być prowadzona
w sposób chronologiczny, rzetelny, kompletny, czytelny, bieżący, zgodnie z obowiązującymi
w tym zakresie aktami prawnymi.
Standard 7
Szczegółowe zasady dotyczące prowadzenia dokumentacji medycznej są opisane w aktualnie
obowiązujących aktach prawnych.