- AKTUALNOŚCI
- NARODOWY POZP 2017-2022
- MODEL ORGANIZACYJNY ŚWIAT
- MODEL ORGANIZACYJNY DB
- KONTAKT
-
ARCHIWUM
-
PODKARPACKI POZP 2017-2022
>
- Aktualności do 2020
- Forum PK 2017-2018
- KONGRES ZP 2017 Sesja ZP DZIECI
- Forum PK 2016 Dzieci i Młodzież
-
NPOZP 2015 kalendarium
>
- 2015 V-IX wystąpienia
- 20150527 Apel Porozumienia na Rzecz NPOZP
- 20150729 Komunikat prasowy
- 20150801 Ekspertyza prof. Jacka Wciórki
- 20150804 Wystąpienie do Marszałka Sejmu
- 20150806 Interpelacja Posła Józefa Lasoty
- 20150813 List otwarty
- 20150820 Wspólne stanowisko
- 20150821 Ekspertyza Regina Bisikiewicz
- 20150821 Ekspertyza - załącznik RB
- 20150903 Apel Porozumienia na Rzecz NPOZP
- 20150911 Oświadczenie po głosowaniu
- 20150922 Opinia o Raporcie za 2014
- Forum PK 2014 XII Rzeszow
- Forum PK 2014 V Stalowa Wola >
- RPO 2014 Raport streszczenie
- Forum PK 2013
- Interwencja 2013 redukcja łóżek w Rzeszowie
- Konferencja PK 2012 ZP DZIECI
- PkPOZP 2012-2016
- NPOZP 2007-2015 >
-
PODKARPACKI POZP 2017-2022
>
-
EKONOMIKA ZDROWIA PSYCHICZNEGO
- EZP01 Teoria ekonomiczna w zarysie
- EZP02 Rys historyczny systemu KCh iNFZ
- EZP08 Rachunek kosztów działań ABC
- EZP03 Jakość i efektywność
- EZP12 Program pilotażowy - wytyczne i ocena
- EZP05 Opieka koordynowana
- EZP06 Opieka stopniowalna
- EZP04 JGP
- EZP07 Zarządzanie populacyjne
- EZP09 Wielka Brytania commissioning & payment
- EZP10 USA utilizatian & payment
- EZP11 Niemcy cost-effectiveness
- EZP13 Włochy
- EZP14
- EZP15
- EZP16
- Standardy Holandia
- Standardy Australia
- Standardy Niemcy
- Standardy Włochy
- Standardy Anglia
- UK OPIEKA ŚRODOWISKOWA
- UK OPIEKA STACJONARNA
- UK STANDARDY NICE
- Debata medialna o pilotażu CZP
PODKARPACKI PROGRAM OCHRONY ZDROWIA PSYCHICZNEGO (plik do pobrania)
Zarząd Województwa Podkarpackiego na posiedzeniu nr 209 w dniu13 października 2020 r. przyjął Podkarpacki Program Ochrony Zdrowia Psychicznego (uchwała nr 209/4249/20)
Zarząd Województwa Podkarpackiego na posiedzeniu nr 209 w dniu13 października 2020 r. przyjął Podkarpacki Program Ochrony Zdrowia Psychicznego (uchwała nr 209/4249/20)
4.6.Plan rozwoju opieki psychiatrycznej dla dzieci i młodzieży
Nowy model systemu ochrony zdrowia psychicznego dzieci i młodzieży wprowadzony na postawie Rozporządzenia Ministra Zdrowia z dnia 14 sierpnia 2019 r. zmieniającego rozporządzenie w sprawie świadczeń gwarantowanych z zakresu opieki psychiatryczneji leczenia uzależnień (Dz.U. 2019 r.,poz.1640 z późn.zm. r.) wprowadza model opieki psychiatrycznej nad dziećmi i młodzieżą składający się z trzech poziomów:
Nowy model systemu ochrony zdrowia psychicznego dzieci i młodzieży wprowadzony na postawie Rozporządzenia Ministra Zdrowia z dnia 14 sierpnia 2019 r. zmieniającego rozporządzenie w sprawie świadczeń gwarantowanych z zakresu opieki psychiatryczneji leczenia uzależnień (Dz.U. 2019 r.,poz.1640 z późn.zm. r.) wprowadza model opieki psychiatrycznej nad dziećmi i młodzieżą składający się z trzech poziomów:
- I poziom – ośrodki środowiskowej opieki psychologicznej i psychoterapeutycznej dla dziecii młodzieży, nazywane I stopniem referencyjnym. Takie ośrodki będą udzielać pomocy tym dzieciom, które nie potrzebują diagnozy psychiatrycznej lub farmakoterapii. Zakłada się, że docelowo w każdym powiecie lub grupie powiatów będzie funkcjonował taki ośrodek pierwszego stopnia referencyjnego. Gęsta sieć placówek umożliwi pracownikom współpracę ze środowiskiem lokalnym – zwłaszcza placówkami oświatowymi.
- II poziom to ośrodki (Środowiskowe Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży), gdzie pracować będzie lekarz psychiatra, a pacjenci wymagający intensywniejszej opieki będą mogli skorzystać ze świadczeń w ramach oddziału dziennego. Jeden taki ośrodek obejmowałby wsparciem kilka sąsiadujących ze sobą powiatów.
- III poziom to ośrodek wysokospecjalistycznej całodobowej opieki psychiatrycznej. W takich ośrodkach pomoc znajdą pacjenci wymagający najbardziej specjalistycznej pomocy, w tym w szczególności osoby w stanie zagrożenia życia i zdrowia, przyjmowane w trybie nagłym. Ze względu na bezpieczeństwo pacjentów konieczne jest aby w każdym województwie funkcjonował co najmniej jeden taki ośrodek.
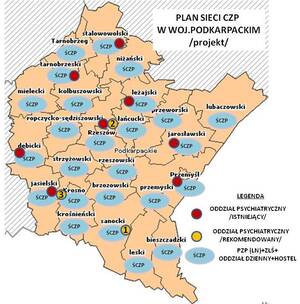
4.7. Plan umiejscowienia CZP w województwie podkarpackim
W Narodowym Programie Ochrony Zdrowia Psychicznego znajdują się zadania polegające przede wszystkim na zapewnieniu osobom z zaburzeniami psychicznymi wielostronnej i powszechnie dostępnej opieki zdrowotnej oraz innych form opieki i pomocy niezbędnych do życia w środowisku rodzinnym i społecznym oraz kształtowaniu wobec osób z zaburzeniami psychicznymi właściwych postaw społecznych, a zwłaszcza zrozumienia, tolerancji, życzliwości, a także przeciwdziałania ich dyskryminacji. Wśród zadań wymienionych w Programie za kluczowe uznaje się upowszechnienie środowiskowego modelu psychiatrycznej opieki zdrowotnej w duchu procesu deinstytucjonalizacji m.in. przez tworzenie warunków do rozwoju Centrów Zdrowia Psychicznego. Stopniowe przechodzenie z modelu „azylowego", opierającego się na izolowaniu osób z zaburzeniami zdrowia psychicznego w dużych szpitalach psychiatrycznych na model środowiskowy, jest zgodne z kierunkami reform psychiatrii dokonującymi się w państwach rozwiniętych.
Należy również zaznaczyć, że deinstytucjonalizacja psychiatrycznej opieki zdrowotnej jest rekomendowanym kierunkiem zmian postulowanym przez WHO, UE i OECD, ale również przez wiele organizacji pozarządowych, w tym organizacji tworzonych przez beneficjentów systemu – pacjentów. Przeniesienie opieki psychiatrycznej do środowiska lokalnego umożliwia przede wszystkim przeciwdziałanie stygmatyzacji osób cierpiących na zaburzenia psychiczne, oraz przy odpowiedniej koordynacji, daje szansę na osiąganie lepszych efektów terapeutycznych.
Narodowy Program Ochrony Zdrowia Psychicznego na lata 2017-2022 stanowi, że utworzenie Centrum Zdrowia Psychicznego jest zadaniem samorządu powiatowego. Zadania CZP może realizować jeden lub wiele podmiotów leczniczych (publicznych i niepublicznych), które razem mają zapewnić kompleksową, zindywidualizowaną, zróżnicowaną, skoordynowaną opiekę psychiatryczną z oparciem społecznym dla mieszkańców danego powiatu. W kwestii umiejscowienia CZP wytyczną jest zapis, że „pozaszpitalna” infrastruktura CZP co do zasady powinna być w całości zlokalizowana na obszarze odpowiedzialności terytorialnej”. Konsekwentnie w Rozporządzeniu Ministra Zdrowia w sprawie programu pilotażowego w centrach zdrowia psychicznego przyjęto, że CZP może być prowadzone przez podmiot leczniczy wraz z podwykonawcami, także wtedy, gdy oddział stacjonarny znajduje się poza terenem działania centrum, z umową o dostępie pacjentów do opieki całodobowej. Dla przejrzystości, CZP ze środowiskowymi formami opieki bez oddziału stacjonarnego w tym opracowaniu będzie nazywane jako „Środowiskowe Centrum Zdrowia Psychicznego” (ŚCZP), zaś w przypadku prowadzenia wszystkich form opieki psychiatrycznej, włącznie z leczeniem szpitalnym, będzie to „Ogólne Centrum Zdrowia Psychicznego” (OCZP). W minimalnym zakresie ŚCZP dla dorosłych składa się z poradni zdrowia psychicznego, zespołu leczenia środowiskowego i dziennego oddziału psychiatrycznego. W poszerzonym zakresie w jego skład wchodzi poradnia psychologiczna, poradniai oddział leczenia nerwic, oddziały dzienne rehabilitacyjny i psychogeriatryczny oraz świadczenia udzielane w miejscu chronionego zakwaterowania (hostel, łóżka kryzysowe).
Aktualny stan prawny nie rozstrzyga, na jakich zasadach będą tworzone i finansowane Centra Zdrowia Psychicznego po programie pilotażowym. Jednakże kierunek zmian został wyznaczony. Rozwijane mają być przede wszystkim środowiskowe formy opieki psychiatrycznej z odpowiedzialnością terytorialną i finansowaniem „per capita”. Wielkość budżetu CZP będzie zależny od liczby mieszkańców na terenie jednego lub więcej powiatów. Ponadto świadczenia medyczne mają być indywidualnie integrowane z usługami społecznymi według potrzeb osoby w kryzysie psychicznym i jej rodziny. Jakość i efektywność udzielanych świadczeń ma być monitorowana i ewaluowana poprzez wskaźniki i informacje zwrotne od osób korzystających z opieki.
W zależności od decyzji lokalnych władz samorządowych i podmiotów leczniczych, powiązaniach z aktualnie funkcjonującymi lub utworzonymi całodobowymi oddziałami psychiatrycznymi, powstanie ostateczna sieć CZP w województwie podkarpackim. Przedstawiona Mapa 3 jest propozycją umiejscowienia 13 CZP na terenie województwa podkarpackiego.
W Narodowym Programie Ochrony Zdrowia Psychicznego znajdują się zadania polegające przede wszystkim na zapewnieniu osobom z zaburzeniami psychicznymi wielostronnej i powszechnie dostępnej opieki zdrowotnej oraz innych form opieki i pomocy niezbędnych do życia w środowisku rodzinnym i społecznym oraz kształtowaniu wobec osób z zaburzeniami psychicznymi właściwych postaw społecznych, a zwłaszcza zrozumienia, tolerancji, życzliwości, a także przeciwdziałania ich dyskryminacji. Wśród zadań wymienionych w Programie za kluczowe uznaje się upowszechnienie środowiskowego modelu psychiatrycznej opieki zdrowotnej w duchu procesu deinstytucjonalizacji m.in. przez tworzenie warunków do rozwoju Centrów Zdrowia Psychicznego. Stopniowe przechodzenie z modelu „azylowego", opierającego się na izolowaniu osób z zaburzeniami zdrowia psychicznego w dużych szpitalach psychiatrycznych na model środowiskowy, jest zgodne z kierunkami reform psychiatrii dokonującymi się w państwach rozwiniętych.
Należy również zaznaczyć, że deinstytucjonalizacja psychiatrycznej opieki zdrowotnej jest rekomendowanym kierunkiem zmian postulowanym przez WHO, UE i OECD, ale również przez wiele organizacji pozarządowych, w tym organizacji tworzonych przez beneficjentów systemu – pacjentów. Przeniesienie opieki psychiatrycznej do środowiska lokalnego umożliwia przede wszystkim przeciwdziałanie stygmatyzacji osób cierpiących na zaburzenia psychiczne, oraz przy odpowiedniej koordynacji, daje szansę na osiąganie lepszych efektów terapeutycznych.
Narodowy Program Ochrony Zdrowia Psychicznego na lata 2017-2022 stanowi, że utworzenie Centrum Zdrowia Psychicznego jest zadaniem samorządu powiatowego. Zadania CZP może realizować jeden lub wiele podmiotów leczniczych (publicznych i niepublicznych), które razem mają zapewnić kompleksową, zindywidualizowaną, zróżnicowaną, skoordynowaną opiekę psychiatryczną z oparciem społecznym dla mieszkańców danego powiatu. W kwestii umiejscowienia CZP wytyczną jest zapis, że „pozaszpitalna” infrastruktura CZP co do zasady powinna być w całości zlokalizowana na obszarze odpowiedzialności terytorialnej”. Konsekwentnie w Rozporządzeniu Ministra Zdrowia w sprawie programu pilotażowego w centrach zdrowia psychicznego przyjęto, że CZP może być prowadzone przez podmiot leczniczy wraz z podwykonawcami, także wtedy, gdy oddział stacjonarny znajduje się poza terenem działania centrum, z umową o dostępie pacjentów do opieki całodobowej. Dla przejrzystości, CZP ze środowiskowymi formami opieki bez oddziału stacjonarnego w tym opracowaniu będzie nazywane jako „Środowiskowe Centrum Zdrowia Psychicznego” (ŚCZP), zaś w przypadku prowadzenia wszystkich form opieki psychiatrycznej, włącznie z leczeniem szpitalnym, będzie to „Ogólne Centrum Zdrowia Psychicznego” (OCZP). W minimalnym zakresie ŚCZP dla dorosłych składa się z poradni zdrowia psychicznego, zespołu leczenia środowiskowego i dziennego oddziału psychiatrycznego. W poszerzonym zakresie w jego skład wchodzi poradnia psychologiczna, poradniai oddział leczenia nerwic, oddziały dzienne rehabilitacyjny i psychogeriatryczny oraz świadczenia udzielane w miejscu chronionego zakwaterowania (hostel, łóżka kryzysowe).
Aktualny stan prawny nie rozstrzyga, na jakich zasadach będą tworzone i finansowane Centra Zdrowia Psychicznego po programie pilotażowym. Jednakże kierunek zmian został wyznaczony. Rozwijane mają być przede wszystkim środowiskowe formy opieki psychiatrycznej z odpowiedzialnością terytorialną i finansowaniem „per capita”. Wielkość budżetu CZP będzie zależny od liczby mieszkańców na terenie jednego lub więcej powiatów. Ponadto świadczenia medyczne mają być indywidualnie integrowane z usługami społecznymi według potrzeb osoby w kryzysie psychicznym i jej rodziny. Jakość i efektywność udzielanych świadczeń ma być monitorowana i ewaluowana poprzez wskaźniki i informacje zwrotne od osób korzystających z opieki.
W zależności od decyzji lokalnych władz samorządowych i podmiotów leczniczych, powiązaniach z aktualnie funkcjonującymi lub utworzonymi całodobowymi oddziałami psychiatrycznymi, powstanie ostateczna sieć CZP w województwie podkarpackim. Przedstawiona Mapa 3 jest propozycją umiejscowienia 13 CZP na terenie województwa podkarpackiego.
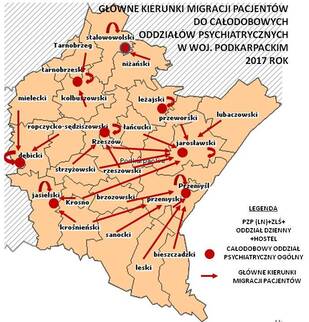
4.8. Mapa potrzeb stacjonarnej opieki psychiatrycznej.
Na terenie województwa podkarpackiego są testowane dwa programy pilotażowe CZP - jeden prowadzi Szpital Powiatowy w Nowej Dębie na obszarze m. Tarnobrzega, powiatu tarnobrzeskiego i kolbuszowskiego oraz drugi prowadzi Szpital Psychiatryczny w Jarosławiu na obszarze powiatów jarosławskiego i lubaczowskiego. Na terenie Rzeszowa i Przemyśla z powiatem przemyskim są skoncentrowane cztery formy opieki psychiatrycznej (ambulatoryjna, środowiskowa, dzienna, stacjonarna). Jednakże działa tam wiele podmiotów leczniczych. Utworzenie CZP wymaga porozumienia i współpracy wszystkich świadczeniodawców w celu zachowania ciągłości opieki dla dotychczasowych świadczeniobiorców. Klinika Psychiatrii Ogólnej Klinicznego Szpitala Wojewódzkiego Nr 1 im. F. Chopina w Rzeszowie jest zbyt małą placówką (32 łóżka) i nie zaspokaja potrzeb stacjonarnej opieki psychiatrycznej aglomeracji rzeszowskiej: mieszkańców Rzeszowa i powiatu rzeszowskiego, a tym bardziej powiatu strzyżowskiego i łańcuckiego. Poza Oddziałem Psychiatrycznym Szpitala Specjalistycznego w Jaśle, w południowej części województwa podkarpackiego nie ma stacjonarnych oddziałów psychiatrycznych. Te potrzeby mieszkańców z centralnej i południowej części regionu zaspokajają głównie dwa duże szpitale psychiatryczne w Jarosławiu i Żurawicy.
Tworzenie nowych oddziałów stacjonarnej opieki psychiatrycznej nie jest wykluczone ponieważ w tym zakresie także są duże potrzeby. Zgodnie z sugestią Podkarpackiego Oddziału Narodowego Funduszu Zdrowia korzystne dla rozwoju stacjonarnej opieki psychiatrycznej w województwie byłoby utworzenie w Rzeszowie 100 - łóżkowego oddziału psychiatrycznego dla dorosłych poprzez rozbudowę Klinicznego Oddziału Psychiatrii Ogólnej Klinicznego Szpitala Wojewódzkiego Nr 1 im. F. Chopina w Rzeszowie. Taka inwestycja znalazła się w priorytetach dla regionalnej polityki zdrowotnej województwa podkarpackiego (Priorytet nr IV pt. Wzmocnienie systemu lecznictwa stacjonarnego).
Dla południowej części województwa zatwierdzony jest projekt rozbudowy Szpitala Specjalistycznego w Jaśle a Oddział Psychiatryczny tego szpitala będzie budowany od podstaw, zgodnie z obowiązującymi przepisami dotyczącymi obiektów służby zdrowia (dotychczasowy mieści się w budynku wpisanym do rejestru zabytków, bez możliwości technicznych dostosowania do potrzeb oddziału psychiatrycznego). Tym samym zaistnieją warunki do objęcia całościową opieką psychiatryczną ludności zamieszkującej w tym regionie w oparciu o założenia reformy w zakresie tworzenia CZP.
Niemniej jednak w pierwszej kolejności powinny być poszerzane i rozwijane środowiskowe formy opieki psychiatrycznej gdyż są one podstawą funkcjonowania opieki psychiatrycznej, a to ich aktualnie brakuje najbardziej.
Mapa sieci Środowiskowych Centrum Zdrowia Psychicznego z opcją rozszerzenia stacjonarnej opieki psychiatrycznej w Rzeszowie, Jaśle lub Krośnie czy Sanoku z założeniem, że we wszystkich powiatach zostaną rozwinięte środowiskowe formy opieki psychiatrycznej przedstawia się następująco:
Na terenie województwa podkarpackiego są testowane dwa programy pilotażowe CZP - jeden prowadzi Szpital Powiatowy w Nowej Dębie na obszarze m. Tarnobrzega, powiatu tarnobrzeskiego i kolbuszowskiego oraz drugi prowadzi Szpital Psychiatryczny w Jarosławiu na obszarze powiatów jarosławskiego i lubaczowskiego. Na terenie Rzeszowa i Przemyśla z powiatem przemyskim są skoncentrowane cztery formy opieki psychiatrycznej (ambulatoryjna, środowiskowa, dzienna, stacjonarna). Jednakże działa tam wiele podmiotów leczniczych. Utworzenie CZP wymaga porozumienia i współpracy wszystkich świadczeniodawców w celu zachowania ciągłości opieki dla dotychczasowych świadczeniobiorców. Klinika Psychiatrii Ogólnej Klinicznego Szpitala Wojewódzkiego Nr 1 im. F. Chopina w Rzeszowie jest zbyt małą placówką (32 łóżka) i nie zaspokaja potrzeb stacjonarnej opieki psychiatrycznej aglomeracji rzeszowskiej: mieszkańców Rzeszowa i powiatu rzeszowskiego, a tym bardziej powiatu strzyżowskiego i łańcuckiego. Poza Oddziałem Psychiatrycznym Szpitala Specjalistycznego w Jaśle, w południowej części województwa podkarpackiego nie ma stacjonarnych oddziałów psychiatrycznych. Te potrzeby mieszkańców z centralnej i południowej części regionu zaspokajają głównie dwa duże szpitale psychiatryczne w Jarosławiu i Żurawicy.
Tworzenie nowych oddziałów stacjonarnej opieki psychiatrycznej nie jest wykluczone ponieważ w tym zakresie także są duże potrzeby. Zgodnie z sugestią Podkarpackiego Oddziału Narodowego Funduszu Zdrowia korzystne dla rozwoju stacjonarnej opieki psychiatrycznej w województwie byłoby utworzenie w Rzeszowie 100 - łóżkowego oddziału psychiatrycznego dla dorosłych poprzez rozbudowę Klinicznego Oddziału Psychiatrii Ogólnej Klinicznego Szpitala Wojewódzkiego Nr 1 im. F. Chopina w Rzeszowie. Taka inwestycja znalazła się w priorytetach dla regionalnej polityki zdrowotnej województwa podkarpackiego (Priorytet nr IV pt. Wzmocnienie systemu lecznictwa stacjonarnego).
Dla południowej części województwa zatwierdzony jest projekt rozbudowy Szpitala Specjalistycznego w Jaśle a Oddział Psychiatryczny tego szpitala będzie budowany od podstaw, zgodnie z obowiązującymi przepisami dotyczącymi obiektów służby zdrowia (dotychczasowy mieści się w budynku wpisanym do rejestru zabytków, bez możliwości technicznych dostosowania do potrzeb oddziału psychiatrycznego). Tym samym zaistnieją warunki do objęcia całościową opieką psychiatryczną ludności zamieszkującej w tym regionie w oparciu o założenia reformy w zakresie tworzenia CZP.
Niemniej jednak w pierwszej kolejności powinny być poszerzane i rozwijane środowiskowe formy opieki psychiatrycznej gdyż są one podstawą funkcjonowania opieki psychiatrycznej, a to ich aktualnie brakuje najbardziej.
Mapa sieci Środowiskowych Centrum Zdrowia Psychicznego z opcją rozszerzenia stacjonarnej opieki psychiatrycznej w Rzeszowie, Jaśle lub Krośnie czy Sanoku z założeniem, że we wszystkich powiatach zostaną rozwinięte środowiskowe formy opieki psychiatrycznej przedstawia się następująco:
4.9. Plan zwiększenia zasobów kadrowych w psychiatrycznej opiece zdrowotnej
Zadania i kierunki działań:
1) Zwiększenie zatrudnienia lekarzy psychiatrów, psychologów klinicznych, psychoterapeutów, pielęgniarek psychiatrycznych, psychoterapeutów i instruktorów terapii uzależnień oraz innych terapeutów.
2) Stworzenie dogodnych form specjalizacji lekarskich w zakresie psychiatrii, w szczególności psychiatrii dzieci i młodzieży oraz psychologii klinicznej.
3) Zwiększenie naboru na specjalizacje lekarskie w zakresie psychiatrii.
4) Organizowanie szkoleń specjalistycznych dla pracowników psychiatrycznej opieki zdrowotnej i pomocy społecznej.
5) Organizowanie szkoleń dla asystentów zdrowienia, osób z doświadczeniem kryzysu psychicznego, przygotowujących do pracy w zespołach terapeutycznych.
Realizacja powyższych zamierzeń w dużej mierze jest uzależniona od ilości zakontraktowanych świadczeń zdrowotnych przez Narodowy Fundusz Zdrowia, możliwości inwestycyjnych jednostek samorządu terytorialnego i innych podmiotów zaangażowanych w rozwój opieki psychiatrycznej, aktywności organizacji pozarządowych oraz wzrostu zainteresowania kierunkami kształcenia w zawodach medycznych mających zastosowanie w psychiatrycznej opiece zdrowotnej.
4.10. Kierunki zmian w opiece psychiatrycznej
Poprawa jakości psychiatrycznej opieki zdrowotnej uwarunkowana jest prawidłowym rozmieszczeniem podmiotów leczniczych, rozbudową infrastruktury, spełnianiem warunków funkcjonalno-technicznych oraz zapewnieniem ciągłości opieki psychiatrycznej poczynając od profilaktyki zdrowotnej, opieki ambulatoryjnej, całodobowej, pośredniej i środowiskowej po szybki przepływ informacji o chorym wypisywanym z oddziału psychiatrycznego do jednostek opieki zdrowotnej i pomocy społecznej w środowisku zamieszkania pacjenta.
Samorząd terytorialny we współpracy ze środowiskiem profesjonalistów ma aktywnie włączyć się w pozyskiwanie środków unijnych i budżetowych na kształcenie i szkolenie kadr w psychiatrycznej opiece zdrowotnej, pomocy społecznej, edukacji do pracy z osobami w kryzysie psychicznym i ich rodzinami. Ponadto powinien wspierać organizację konferencji, seminariów, które będą forum wymiany doświadczeń i popularyzacji dobrych praktyk.
Na poziomie regionalnym, Oddział Podkarpacki Narodowego Funduszu Zdrowia powinien wypracować i wdrożyć plan finansowy poszerzania zakresu umów ze świadczeniodawcami w kierunku zintegrowania co najmniej trzech form opieki psychiatrycznej (ambulatoryjnej, środowiskowej i dziennej) w ramach jednej umowy. Wobec wymagania kompleksowości i koordynacji świadczeń dla pacjentów w opiece czynnej, szczególnie po kryzysach psychotycznych i z trudnościami w funkcjonowaniu społecznym, pomioty lecznicze z dotychczasowym kontraktem ograniczonym do poradni zdrowia psychicznego, zapewne będą musiały połączyć swój potencjał kadrowy i lokalowy z innymi jednostkami.
Równolegle służby Wojewody Podkarpackiego powinny opracować i wdrożyć zasady finansowania ze środków budżetu państwa zintegrowanych usług społecznych: specjalistycznych usług opiekuńczych, środowiskowych domów samopomocy, klubów samopomocy i mieszkań chronionych dla osób po kryzysie psychicznym. Wśród osób z zaburzeniami psychicznymi są różne niepełnosprawności: intelektualna, psychiczna, autyzm. Każda z tych grup osób niepełnosprawnych ma odmienne potrzeby i wymaga zróżnicowanej oferty oparcia społecznego. Samorządy lokalne powinny dysponować dotacją na zintegrowane i kompleksowe usługi społeczne, które byłyby udzielane na miarę specyficznych potrzeb klientów i skoordynowane z opieką psychiatryczną.
Samorząd Wojewódzki ma za zadanie kształtować politykę regionalną w zakresie ochrony zdrowia psychicznego w województwie podkarpackim, z jednej strony we współpracy z administracją rządową i instytucjami państwowymi, a z drugiej strony z samorządami powiatowymi i gminnymi oraz podmiotami leczniczymi, organizacjami samopomocowymi i profesjonalnymi.
Poprawa jakości życia związanej ze zdrowiem psychicznym populacji oraz zapewnienie odpowiednich warunków opieki w ramach systemu ochrony zdrowia psychicznego poprzez:
1) poprawę sytuacji kadrowej i jakości kształcenia w dziedzinie psychiatrii, jak również kadr innych specjalizacji zajmujących się ochroną zdrowia psychicznego;
2) zmianę organizacji udzielania świadczeń zdrowotnych z zakresu opieki psychiatrycznej oraz zwiększenie dostępności do świadczeń zdrowotnych z zakresu opieki psychiatrycznej;
3) inwestycje w infrastrukturę - dostosowanie podmiotów leczniczych do środowiskowego modelu psychiatrycznej opieki zdrowotnej;
4) inwestycje w zdrowie populacji – promocja zdrowia psychicznego, prewencja samobójstw i zachowań autoagresywnych.
4.11.Plan koordynowania i monitorowania wojewódzkiego programu ochrony zdrowia psychicznego.
1. Utworzenie stałego Zespołu Monitorującego Podkarpacki Program Ochrony Zdrowia Psychicznego, składającego się z przedstawicieli wyznaczonych przez:
a) Urząd Marszałkowski Województwa Podkarpackiego – Departament Ochrony Zdrowia i Polityki Społecznej, Regionalny Ośrodek Polityki Społecznej, Wojewódzki Urząd Pracy, wojewódzkie szpitale psychiatryczne,
b) Wojewodę Podkarpackiego,
c) Podkarpackiego Kuratora Oświaty,
d) Dyrektora Podkarpackiego Oddziału Wojewódzkiego Narodowego Funduszu Zdrowia,
e) Dyrektora Podkarpackiego Oddziału Państwowego Funduszu Rehabilitacji Osób Niepełnosprawnych,
f) Organizacje pacjenckie,
g) Rzecznika Praw Pacjenta
2. Powołanie koordynatora Podkarpackiego Programu Ochrony Zdrowia Psychicznego, którego zadaniem jest bieżąca koordynacja i monitorowanie Programu. Szczegółowy zakres zadań koordynatora obejmuje:
a) zbieranie danych, prowadzenie analizy potrzeb i oceny efektywności opieki psychiatrycznej i oparcia społecznego, sporządzenie corocznie raportu z ewaluacji stanu realizacji PPOZP;
b) przygotowanie aktualizowanego corocznie przewodnika informującego o dostępnych formach opieki zdrowotnej, pomocy społecznej i aktywizacji zawodowej dla osób z zaburzeniami psychicznymi w wersji elektronicznej lub papierowej;
c) stała współpraca ze wszystkimi interesariuszami Programu, ze szczególnym uwzględnieniem sieci zespołów monitorujących powiatowe programy ochrony zdrowia psychicznego poprzez organizowanie spotkań, narad, szkoleń, seminarium, konferencji i forum z udziałem przedstawicieli grup:
➢ grupa przedstawicieli zespołów powiatowych POZP delegowanych przez Starostów i Prezydentów miast grodzkich,
➢ grupa zarządzających podmiotami leczniczymi, jednostkami pomocy społecznej, placówkami oświatowymi,
➢ grupa ekspercka, przedstawicieli uczelni, organizacji, towarzystw i środowisk profesjonalistów,
➢ grupa beneficjentów - przedstawiciele organizacji samopomocowych i środowisk osób z zaburzeniami psychicznymi i ich rodzin.
Produkty i rezultaty Podkarpackiego Programu Ochrony Zdrowia Psychicznego:
1. Coroczna aktualizacja mapy potrzeb i zasobów instytucjonalnych.
2. Coroczny raport z ewaluacji skuteczności i efektywności świadczeń zdrowotnych, edukacyjnych, społecznych adresowanych do osób z zaburzeniami psychicznymi.
3. Coroczna aktualizacja priorytetów i zadań do planowania budżetowego.
4. Organizacja forum, konferencji, seminarium,szkoleń na bieżąco.
5. Platforma internetowa, w tym elektroniczna wersja przewodnika informującego o dostępnych formach opieki zdrowotnej, pomocy społecznej i aktywizacji zawodowej dla osób z zaburzeniami psychicznymi.
Zadania i kierunki działań:
1) Zwiększenie zatrudnienia lekarzy psychiatrów, psychologów klinicznych, psychoterapeutów, pielęgniarek psychiatrycznych, psychoterapeutów i instruktorów terapii uzależnień oraz innych terapeutów.
2) Stworzenie dogodnych form specjalizacji lekarskich w zakresie psychiatrii, w szczególności psychiatrii dzieci i młodzieży oraz psychologii klinicznej.
3) Zwiększenie naboru na specjalizacje lekarskie w zakresie psychiatrii.
4) Organizowanie szkoleń specjalistycznych dla pracowników psychiatrycznej opieki zdrowotnej i pomocy społecznej.
5) Organizowanie szkoleń dla asystentów zdrowienia, osób z doświadczeniem kryzysu psychicznego, przygotowujących do pracy w zespołach terapeutycznych.
Realizacja powyższych zamierzeń w dużej mierze jest uzależniona od ilości zakontraktowanych świadczeń zdrowotnych przez Narodowy Fundusz Zdrowia, możliwości inwestycyjnych jednostek samorządu terytorialnego i innych podmiotów zaangażowanych w rozwój opieki psychiatrycznej, aktywności organizacji pozarządowych oraz wzrostu zainteresowania kierunkami kształcenia w zawodach medycznych mających zastosowanie w psychiatrycznej opiece zdrowotnej.
4.10. Kierunki zmian w opiece psychiatrycznej
Poprawa jakości psychiatrycznej opieki zdrowotnej uwarunkowana jest prawidłowym rozmieszczeniem podmiotów leczniczych, rozbudową infrastruktury, spełnianiem warunków funkcjonalno-technicznych oraz zapewnieniem ciągłości opieki psychiatrycznej poczynając od profilaktyki zdrowotnej, opieki ambulatoryjnej, całodobowej, pośredniej i środowiskowej po szybki przepływ informacji o chorym wypisywanym z oddziału psychiatrycznego do jednostek opieki zdrowotnej i pomocy społecznej w środowisku zamieszkania pacjenta.
Samorząd terytorialny we współpracy ze środowiskiem profesjonalistów ma aktywnie włączyć się w pozyskiwanie środków unijnych i budżetowych na kształcenie i szkolenie kadr w psychiatrycznej opiece zdrowotnej, pomocy społecznej, edukacji do pracy z osobami w kryzysie psychicznym i ich rodzinami. Ponadto powinien wspierać organizację konferencji, seminariów, które będą forum wymiany doświadczeń i popularyzacji dobrych praktyk.
Na poziomie regionalnym, Oddział Podkarpacki Narodowego Funduszu Zdrowia powinien wypracować i wdrożyć plan finansowy poszerzania zakresu umów ze świadczeniodawcami w kierunku zintegrowania co najmniej trzech form opieki psychiatrycznej (ambulatoryjnej, środowiskowej i dziennej) w ramach jednej umowy. Wobec wymagania kompleksowości i koordynacji świadczeń dla pacjentów w opiece czynnej, szczególnie po kryzysach psychotycznych i z trudnościami w funkcjonowaniu społecznym, pomioty lecznicze z dotychczasowym kontraktem ograniczonym do poradni zdrowia psychicznego, zapewne będą musiały połączyć swój potencjał kadrowy i lokalowy z innymi jednostkami.
Równolegle służby Wojewody Podkarpackiego powinny opracować i wdrożyć zasady finansowania ze środków budżetu państwa zintegrowanych usług społecznych: specjalistycznych usług opiekuńczych, środowiskowych domów samopomocy, klubów samopomocy i mieszkań chronionych dla osób po kryzysie psychicznym. Wśród osób z zaburzeniami psychicznymi są różne niepełnosprawności: intelektualna, psychiczna, autyzm. Każda z tych grup osób niepełnosprawnych ma odmienne potrzeby i wymaga zróżnicowanej oferty oparcia społecznego. Samorządy lokalne powinny dysponować dotacją na zintegrowane i kompleksowe usługi społeczne, które byłyby udzielane na miarę specyficznych potrzeb klientów i skoordynowane z opieką psychiatryczną.
Samorząd Wojewódzki ma za zadanie kształtować politykę regionalną w zakresie ochrony zdrowia psychicznego w województwie podkarpackim, z jednej strony we współpracy z administracją rządową i instytucjami państwowymi, a z drugiej strony z samorządami powiatowymi i gminnymi oraz podmiotami leczniczymi, organizacjami samopomocowymi i profesjonalnymi.
Poprawa jakości życia związanej ze zdrowiem psychicznym populacji oraz zapewnienie odpowiednich warunków opieki w ramach systemu ochrony zdrowia psychicznego poprzez:
1) poprawę sytuacji kadrowej i jakości kształcenia w dziedzinie psychiatrii, jak również kadr innych specjalizacji zajmujących się ochroną zdrowia psychicznego;
2) zmianę organizacji udzielania świadczeń zdrowotnych z zakresu opieki psychiatrycznej oraz zwiększenie dostępności do świadczeń zdrowotnych z zakresu opieki psychiatrycznej;
3) inwestycje w infrastrukturę - dostosowanie podmiotów leczniczych do środowiskowego modelu psychiatrycznej opieki zdrowotnej;
4) inwestycje w zdrowie populacji – promocja zdrowia psychicznego, prewencja samobójstw i zachowań autoagresywnych.
4.11.Plan koordynowania i monitorowania wojewódzkiego programu ochrony zdrowia psychicznego.
1. Utworzenie stałego Zespołu Monitorującego Podkarpacki Program Ochrony Zdrowia Psychicznego, składającego się z przedstawicieli wyznaczonych przez:
a) Urząd Marszałkowski Województwa Podkarpackiego – Departament Ochrony Zdrowia i Polityki Społecznej, Regionalny Ośrodek Polityki Społecznej, Wojewódzki Urząd Pracy, wojewódzkie szpitale psychiatryczne,
b) Wojewodę Podkarpackiego,
c) Podkarpackiego Kuratora Oświaty,
d) Dyrektora Podkarpackiego Oddziału Wojewódzkiego Narodowego Funduszu Zdrowia,
e) Dyrektora Podkarpackiego Oddziału Państwowego Funduszu Rehabilitacji Osób Niepełnosprawnych,
f) Organizacje pacjenckie,
g) Rzecznika Praw Pacjenta
2. Powołanie koordynatora Podkarpackiego Programu Ochrony Zdrowia Psychicznego, którego zadaniem jest bieżąca koordynacja i monitorowanie Programu. Szczegółowy zakres zadań koordynatora obejmuje:
a) zbieranie danych, prowadzenie analizy potrzeb i oceny efektywności opieki psychiatrycznej i oparcia społecznego, sporządzenie corocznie raportu z ewaluacji stanu realizacji PPOZP;
b) przygotowanie aktualizowanego corocznie przewodnika informującego o dostępnych formach opieki zdrowotnej, pomocy społecznej i aktywizacji zawodowej dla osób z zaburzeniami psychicznymi w wersji elektronicznej lub papierowej;
c) stała współpraca ze wszystkimi interesariuszami Programu, ze szczególnym uwzględnieniem sieci zespołów monitorujących powiatowe programy ochrony zdrowia psychicznego poprzez organizowanie spotkań, narad, szkoleń, seminarium, konferencji i forum z udziałem przedstawicieli grup:
➢ grupa przedstawicieli zespołów powiatowych POZP delegowanych przez Starostów i Prezydentów miast grodzkich,
➢ grupa zarządzających podmiotami leczniczymi, jednostkami pomocy społecznej, placówkami oświatowymi,
➢ grupa ekspercka, przedstawicieli uczelni, organizacji, towarzystw i środowisk profesjonalistów,
➢ grupa beneficjentów - przedstawiciele organizacji samopomocowych i środowisk osób z zaburzeniami psychicznymi i ich rodzin.
Produkty i rezultaty Podkarpackiego Programu Ochrony Zdrowia Psychicznego:
1. Coroczna aktualizacja mapy potrzeb i zasobów instytucjonalnych.
2. Coroczny raport z ewaluacji skuteczności i efektywności świadczeń zdrowotnych, edukacyjnych, społecznych adresowanych do osób z zaburzeniami psychicznymi.
3. Coroczna aktualizacja priorytetów i zadań do planowania budżetowego.
4. Organizacja forum, konferencji, seminarium,szkoleń na bieżąco.
5. Platforma internetowa, w tym elektroniczna wersja przewodnika informującego o dostępnych formach opieki zdrowotnej, pomocy społecznej i aktywizacji zawodowej dla osób z zaburzeniami psychicznymi.
