- AKTUALNOŚCI
- NARODOWY POZP 2017-2022
- MODEL ORGANIZACYJNY ŚWIAT
- MODEL ORGANIZACYJNY DB
- KONTAKT
-
ARCHIWUM
-
PODKARPACKI POZP 2017-2022
>
- Aktualności do 2020
- Forum PK 2017-2018
- KONGRES ZP 2017 Sesja ZP DZIECI
- Forum PK 2016 Dzieci i Młodzież
-
NPOZP 2015 kalendarium
>
- 2015 V-IX wystąpienia
- 20150527 Apel Porozumienia na Rzecz NPOZP
- 20150729 Komunikat prasowy
- 20150801 Ekspertyza prof. Jacka Wciórki
- 20150804 Wystąpienie do Marszałka Sejmu
- 20150806 Interpelacja Posła Józefa Lasoty
- 20150813 List otwarty
- 20150820 Wspólne stanowisko
- 20150821 Ekspertyza Regina Bisikiewicz
- 20150821 Ekspertyza - załącznik RB
- 20150903 Apel Porozumienia na Rzecz NPOZP
- 20150911 Oświadczenie po głosowaniu
- 20150922 Opinia o Raporcie za 2014
- Forum PK 2014 XII Rzeszow
- Forum PK 2014 V Stalowa Wola >
- RPO 2014 Raport streszczenie
- Forum PK 2013
- Interwencja 2013 redukcja łóżek w Rzeszowie
- Konferencja PK 2012 ZP DZIECI
- PkPOZP 2012-2016
- NPOZP 2007-2015 >
-
PODKARPACKI POZP 2017-2022
>
-
EKONOMIKA ZDROWIA PSYCHICZNEGO
- EZP01 Teoria ekonomiczna w zarysie
- EZP02 Rys historyczny systemu KCh iNFZ
- EZP08 Rachunek kosztów działań ABC
- EZP03 Jakość i efektywność
- EZP12 Program pilotażowy - wytyczne i ocena
- EZP05 Opieka koordynowana
- EZP06 Opieka stopniowalna
- EZP04 JGP
- EZP07 Zarządzanie populacyjne
- EZP09 Wielka Brytania commissioning & payment
- EZP10 USA utilizatian & payment
- EZP11 Niemcy cost-effectiveness
- EZP13 Włochy
- EZP14
- EZP15
- EZP16
- Standardy Holandia
- Standardy Australia
- Standardy Niemcy
- Standardy Włochy
- Standardy Anglia
- UK OPIEKA ŚRODOWISKOWA
- UK OPIEKA STACJONARNA
- UK STANDARDY NICE
- Debata medialna o pilotażu CZP
Jaakko Seikkula, Tom Erik Arnkil „Dialogical Meetings in Social Networks” 2006 /tłum. polskie: „Dialog sieci społecznych” Wydawnictwo Paradygmat 2018/ str.150-151
Terapia sieci społecznych zamiast hospitalizacji /podrozdział/
Porównanie procesów leczenia pacjentów ze schizofrenią w ramach podejścia opartego na otwartym dialogu i modelu tradycyjnego, dokonane na podstawie badań katamnestycznych przeprowadzonych w każdej grupie po dwóch latach, ujawniło następujące różnice:
Porównanie procesów leczenia prowadzonego w Tornio w ramach podejścia opartego na otwartym dialogu, dokonane na podstawie wyników badań katamnestycznych przeprowadzonych po upływie pięciu lat, ujawniło następujące różnice między grupą API a grupą ODAP:
W programie ODAP ogólnie mniej było interwencji terapeutycznych. Być może wynika to z tego, że w późniejszych latach personel miał za sobą dłuższy trening i więcej doświadczenia w otwartych dialogach - a dzięki temu większą tolerancję na niepewność - i te same efekty osiągał mniejszym wysiłkiem. Spotkania terapeutyczne stały się bardziej skuteczne i mogły odbywać się rzadziej.
Uwaga: API – oznacza Program Wieloośrodkowej Terapii – fiński narodowy program wieloośrodkowego API (Integrated Treatment of Acute Psychosis) w programie starano się unikać farmakoterapii – szukano sposobu zintegrowania farmakoterapii – jako jednej z używanych zgodnie z konkretnymi potrzebami metod leczniczych – oddziaływaniami psychospołecznymi. To model bio-psycho-społeczny bez otwartego dialogu.
ODAP – to ODA - Podejście Otwartego Dialogu
The Evidence Base of Family Therapy and Systemic Practice
https://www.aft.org.uk/SpringboardWebApp/userfiles/aft/file/Research/Final%20evidence%20base.pdf
Moore et al (2011) from comparable data concluded that trained marital and family therapists had the lowest dropout rates and recidivism and were more cost effective than psychologists medical doctors, and nurses. The review of family –based substance abuse programmes by Morgan and Crane (2010) “identified eight cost-effectiveness family-based substance abuse treatment studies. The results suggest that certain family-based treatments are cost-effective and warrant consideration for inclusion in health care delivery systems.” Morgan et al (2013) “examined the cost of substance use disorders treatment in a large healthcare organization. A survival analysis demonstrated that family therapy utilised the least number of sessions (M = 2.41) when treating substance use disorders followed by individual therapy (M = 3.38) and mixed therapy (M = 6.40). Family therapy was the least costly of the three types, at $124.55 per episode of care for a client, with individual therapy costing $170.22 and mixed therapy $319.55. The ratio of family therapists utilising family therapy was more than three to one compared to other licensed professionals.
Crane et al (2013) examined claims data for 164,667 individuals diagnosed with depression. First they found a saving because the family therapy required fewer sessions on average: “The average number of sessions utilized per patient for family therapy was 5.10 (SD = 5.75), 7.86 for individual therapy (SD = 10.21), and 13.02 for mixed therapy (SD = 13.04).
STRENGTHENING FAMILIES FOR PARENTS AND YOUTH 12 – 16 (SFPY): A COMMUNITY INITIATIVE TO ADAPT AN EVIDENCE‐BASED MODEL FOR IMPLEMENTATION WITH FAMILIES OF AT‐RISK YOUTH
REPORT October, 2011 http://www.parentactionondrugs.org/pad-sfpy/documents/SFPY_Report.pdf
Participant Attendance and Program Retention and Completion
The tables in Appendix 1 “Cohort and site Information Summary”, provide the information on participant attendance, retention and completion.
Retention information for adults, youth and families was based on markers of attending less than 4 out of 9 sessions, 4‐6 sessions and 7‐9 sessions. Completion status was given to those who attended session 8 and/or 9. Because families could enter the program up to the third week, they could potentially graduate having attended seven or less sessions, although this was uncommon.
Families: There were 69 families who began the program, with a range of 6 to 12 families beginning in the different cohorts. The average number of families beginning the sessions was 8.6. Of those families, 43 attended 7, 8 or 9 of the 9 sessions. The number of families completing the program was 53 ‐ a completion rate of 77%. The graduation rate varied considerably from cohort to cohort – from 58% to 100%. The average number of families completing the sessions across the eight cohorts was 6.5.
Adults: Out of the 87 adults who began the program, 67 attended 4 or more sessions, indicating a retention rate of 77%. Of these, there were 64 adults who “graduated” from the program, i.e. completed session 8 or 9 – an average of 8 adult graduates per session and a completion rate of 73.5%. The average number of sessions attended by these adults was 7.5 out of 9.
Youth: Of the 91 youth who began the program, 71 attended 4 or more sessions, indicating a retention rate of 77%. The same number of youth (71) graduated from the program, with an average of 9 graduates per session. The average number of sessions attended by these youth was 7 out of 9.
Effectiveness of systemic family therapy versus treatment as usual for young people after self-harm: a pragmatic, phase 3, multicentre, randomised controlled trial
https://reader.elsevier.com/reader/sd/pii/S2215036618300580?token=D45176329A1FE976251EC8825F97323FA3982255271803B9D830B8EA1F67F756BE352508BB9BA2101E2AF1038A7F2D07
Procedures
The research funder commissioned an analysis of a family therapy intervention for self-harm in people aged 11–17 years. Justifications for this are provided elsewhere11–13 and in the appendix. Young people were screened by a clinician at CAMHS after the index selfharm episode. Patients eligible and consenting to researcher contact were visited at home by a researcher to discuss the trial, obtain written consent for participation, and conduct baseline assessments.
The family therapy intervention14 was based on a modified version of an existing manual,15 allowing flexibility to deliver a complex intervention by experienced, qualified, family therapists able to make sophisticated clinical judgements.16 SHIFT family therapists received initial and ongoing training and monthly 2-h group supervision with a senior trial supervisor (PB, IE, or Charlotte Burke [Tavistock and Portman NHS Foundation Trust]).
Family therapy sessions lasted about 1·25 h and were delivered over 6 months at approximately monthly intervals, though more frequently initially. An intervention of six to eight sessions was selected after discussions with clinical services suggested that this would be the maximum number of sessions that could be delivered within usual resources. These discussions, alongside national audit data,17 indicated that typical intervention length in UK CAMH services was five to eight sessions. Therapist adherence to family therapy was ensured through training, use of the manual, and regular external and peer supervision. Family therapy was monitored to ensure the number and timing of sessions was as planned. With consent, sessions were video recorded to facilitate supervision. A random sample of videotapes (at least two per therapist) were independently rated by trained raters with clinical experience to measure adherence to the core elements of the manualised family therapy, using a structured rating scale18 (scores were 0–5 for adherence and 0–6 for competence; higher scores indicate greater adherence or competence).
What Is Family Therapy?
https://www.webmd.com/parenting/family-therapy-overview#1
Family therapy doesn't have to take a long time. The average is about 12 sessions. How often you meet with a family therapist and how many sessions you'll need will depend on the specific issues you focus on in therapy.
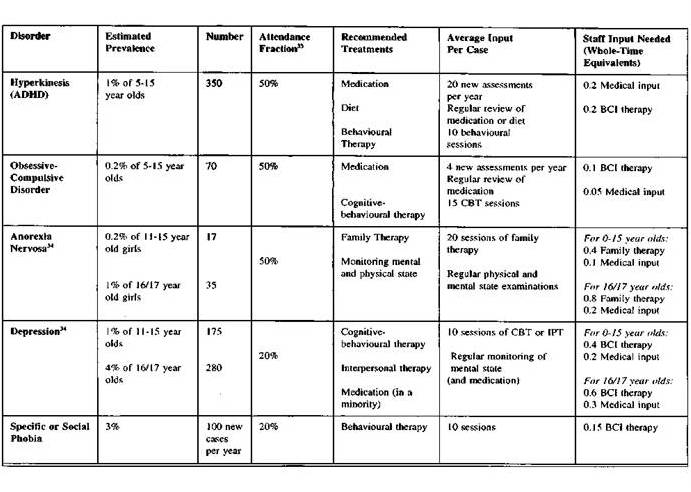
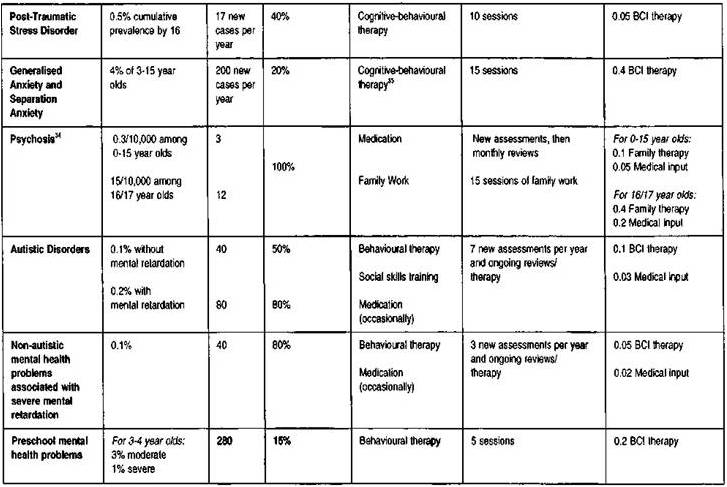
Znalazłem dość stary, z przełomu wieku, ale inspirujący artykuł dotyczący CAMHS w Anglii. Na stronie od 24 do 35 Robert Grodon oszacował ile przypadków różnych rozpoznań, ile i jakiej terapii trzeba zorganizować, w jakiej ilości, ile etatów różnych profesjonalistów dla populacji 250.000 ogółu mieszkańców, w przybliżeniu 50.000 dzieci i młodzieży 0-18. To są stare dane, standardy i szacunki, ale jest do czego porównać.
Terapia sieci społecznych zamiast hospitalizacji /podrozdział/
Porównanie procesów leczenia pacjentów ze schizofrenią w ramach podejścia opartego na otwartym dialogu i modelu tradycyjnego, dokonane na podstawie badań katamnestycznych przeprowadzonych w każdej grupie po dwóch latach, ujawniło następujące różnice:
- Pacjenci z grupy porównawczej byli hospitalizowani znacząco częściej (średnio 117 dni w porównaniu z 14 dniami w grupie ODAP i 36 dniami w grupie API).
- W grupie porównawczej neuroleptykami byli leczeni wszyscy pacjenci, w grupach API i ODAP - jedna trzecia pacjentów.
- W grupie porównawczej organizowano mniej sesji terapii rodzinnej (średnio 9 w porównaniu z 26 w grupie API), przy dużym zróżnicowaniu w każdej z grup: od 6 do 55 sesji w grupie API, od 0 do 99 sesji w grupie ODAP i od 0 do 23 sesji w grupie porównawczej.
Porównanie procesów leczenia prowadzonego w Tornio w ramach podejścia opartego na otwartym dialogu, dokonane na podstawie wyników badań katamnestycznych przeprowadzonych po upływie pięciu lat, ujawniło następujące różnice między grupą API a grupą ODAP:
- Pacjenci uczestniczący w ODAP spędzali znacznie mniej dni w szpitalu. W pierwszych dwóch latach średni czas hospitalizacji pacjentów API wynosił 26 dni w porównaniu z 9 dniami w grupie pacjentów ODAP.
- W grupie ODAP, zwłaszcza po dwóch latach leczenia, rzadsze były spotkania rodzinne. Pacjenci API mieli średnio 11 spotkań w porównaniu z 4 w grupie ODAP. W całym pięcioletnim okresie pacjenci API uczestniczyli w średnio 37 sesjach rodzinnych w porównaniu z 25 sesjami pacjentów ODAP.
W programie ODAP ogólnie mniej było interwencji terapeutycznych. Być może wynika to z tego, że w późniejszych latach personel miał za sobą dłuższy trening i więcej doświadczenia w otwartych dialogach - a dzięki temu większą tolerancję na niepewność - i te same efekty osiągał mniejszym wysiłkiem. Spotkania terapeutyczne stały się bardziej skuteczne i mogły odbywać się rzadziej.
Uwaga: API – oznacza Program Wieloośrodkowej Terapii – fiński narodowy program wieloośrodkowego API (Integrated Treatment of Acute Psychosis) w programie starano się unikać farmakoterapii – szukano sposobu zintegrowania farmakoterapii – jako jednej z używanych zgodnie z konkretnymi potrzebami metod leczniczych – oddziaływaniami psychospołecznymi. To model bio-psycho-społeczny bez otwartego dialogu.
ODAP – to ODA - Podejście Otwartego Dialogu
The Evidence Base of Family Therapy and Systemic Practice
https://www.aft.org.uk/SpringboardWebApp/userfiles/aft/file/Research/Final%20evidence%20base.pdf
Moore et al (2011) from comparable data concluded that trained marital and family therapists had the lowest dropout rates and recidivism and were more cost effective than psychologists medical doctors, and nurses. The review of family –based substance abuse programmes by Morgan and Crane (2010) “identified eight cost-effectiveness family-based substance abuse treatment studies. The results suggest that certain family-based treatments are cost-effective and warrant consideration for inclusion in health care delivery systems.” Morgan et al (2013) “examined the cost of substance use disorders treatment in a large healthcare organization. A survival analysis demonstrated that family therapy utilised the least number of sessions (M = 2.41) when treating substance use disorders followed by individual therapy (M = 3.38) and mixed therapy (M = 6.40). Family therapy was the least costly of the three types, at $124.55 per episode of care for a client, with individual therapy costing $170.22 and mixed therapy $319.55. The ratio of family therapists utilising family therapy was more than three to one compared to other licensed professionals.
Crane et al (2013) examined claims data for 164,667 individuals diagnosed with depression. First they found a saving because the family therapy required fewer sessions on average: “The average number of sessions utilized per patient for family therapy was 5.10 (SD = 5.75), 7.86 for individual therapy (SD = 10.21), and 13.02 for mixed therapy (SD = 13.04).
STRENGTHENING FAMILIES FOR PARENTS AND YOUTH 12 – 16 (SFPY): A COMMUNITY INITIATIVE TO ADAPT AN EVIDENCE‐BASED MODEL FOR IMPLEMENTATION WITH FAMILIES OF AT‐RISK YOUTH
REPORT October, 2011 http://www.parentactionondrugs.org/pad-sfpy/documents/SFPY_Report.pdf
Participant Attendance and Program Retention and Completion
The tables in Appendix 1 “Cohort and site Information Summary”, provide the information on participant attendance, retention and completion.
Retention information for adults, youth and families was based on markers of attending less than 4 out of 9 sessions, 4‐6 sessions and 7‐9 sessions. Completion status was given to those who attended session 8 and/or 9. Because families could enter the program up to the third week, they could potentially graduate having attended seven or less sessions, although this was uncommon.
Families: There were 69 families who began the program, with a range of 6 to 12 families beginning in the different cohorts. The average number of families beginning the sessions was 8.6. Of those families, 43 attended 7, 8 or 9 of the 9 sessions. The number of families completing the program was 53 ‐ a completion rate of 77%. The graduation rate varied considerably from cohort to cohort – from 58% to 100%. The average number of families completing the sessions across the eight cohorts was 6.5.
Adults: Out of the 87 adults who began the program, 67 attended 4 or more sessions, indicating a retention rate of 77%. Of these, there were 64 adults who “graduated” from the program, i.e. completed session 8 or 9 – an average of 8 adult graduates per session and a completion rate of 73.5%. The average number of sessions attended by these adults was 7.5 out of 9.
Youth: Of the 91 youth who began the program, 71 attended 4 or more sessions, indicating a retention rate of 77%. The same number of youth (71) graduated from the program, with an average of 9 graduates per session. The average number of sessions attended by these youth was 7 out of 9.
Effectiveness of systemic family therapy versus treatment as usual for young people after self-harm: a pragmatic, phase 3, multicentre, randomised controlled trial
https://reader.elsevier.com/reader/sd/pii/S2215036618300580?token=D45176329A1FE976251EC8825F97323FA3982255271803B9D830B8EA1F67F756BE352508BB9BA2101E2AF1038A7F2D07
Procedures
The research funder commissioned an analysis of a family therapy intervention for self-harm in people aged 11–17 years. Justifications for this are provided elsewhere11–13 and in the appendix. Young people were screened by a clinician at CAMHS after the index selfharm episode. Patients eligible and consenting to researcher contact were visited at home by a researcher to discuss the trial, obtain written consent for participation, and conduct baseline assessments.
The family therapy intervention14 was based on a modified version of an existing manual,15 allowing flexibility to deliver a complex intervention by experienced, qualified, family therapists able to make sophisticated clinical judgements.16 SHIFT family therapists received initial and ongoing training and monthly 2-h group supervision with a senior trial supervisor (PB, IE, or Charlotte Burke [Tavistock and Portman NHS Foundation Trust]).
Family therapy sessions lasted about 1·25 h and were delivered over 6 months at approximately monthly intervals, though more frequently initially. An intervention of six to eight sessions was selected after discussions with clinical services suggested that this would be the maximum number of sessions that could be delivered within usual resources. These discussions, alongside national audit data,17 indicated that typical intervention length in UK CAMH services was five to eight sessions. Therapist adherence to family therapy was ensured through training, use of the manual, and regular external and peer supervision. Family therapy was monitored to ensure the number and timing of sessions was as planned. With consent, sessions were video recorded to facilitate supervision. A random sample of videotapes (at least two per therapist) were independently rated by trained raters with clinical experience to measure adherence to the core elements of the manualised family therapy, using a structured rating scale18 (scores were 0–5 for adherence and 0–6 for competence; higher scores indicate greater adherence or competence).
What Is Family Therapy?
https://www.webmd.com/parenting/family-therapy-overview#1
Family therapy doesn't have to take a long time. The average is about 12 sessions. How often you meet with a family therapist and how many sessions you'll need will depend on the specific issues you focus on in therapy.
Znalazłem dość stary, z przełomu wieku, ale inspirujący artykuł dotyczący CAMHS w Anglii. Na stronie od 24 do 35 Robert Grodon oszacował ile przypadków różnych rozpoznań, ile i jakiej terapii trzeba zorganizować, w jakiej ilości, ile etatów różnych profesjonalistów dla populacji 250.000 ogółu mieszkańców, w przybliżeniu 50.000 dzieci i młodzieży 0-18. To są stare dane, standardy i szacunki, ale jest do czego porównać.
W rekomendacjach nie spotkałem zalecanej liczby sesji terapii rodzinnej w leczeniu różnych zaburzeń psychicznych. Jedynie ustrukturyzowane programy terapeutyczne (psychoedukacyjne, behawioralno-poznawcze) mają określoną liczbę spotkań rodzinnych. Jedynie z badań ewaluacyjnych można wywnioskować, ile średnio takich sesji odbywa się. NFZ ma dane po PESELU ilu pacjentów korzystało z ilu sesji terapii rodzinnej w wybranym okresie.
Mam wrażenie, że Maciej Pilecki, a może ktoś inny, na jakiejś konferencji mówił o średnio 12 sesjach rodzinnych. Dużo zależy od rodzaju i ciężkości problemu/zaburzeń. Poniżej podaje źródła z danymi, które na dzisiaj znalazłem.
Przy okazji znalazłem ciekawy kanadyjski webinar na YouTube Pathway Through Mental Health Care https://www.youtube.com/watch?v=EXPwOS179aI uporządkowanie terminologii i metodologii w profilaktyce i terapii zaburzeń psychicznych dzieci i młodzieży.
W uzupełnieniu zamierzam przeanalizować inne prezentacje z Anglii. Kiedy słucham o rozwoju CAMHS, nasuwają mi się pytania, a jak to odbywa się i będzie odbywać u nas w Polsce. Mam zamiar zrobić prezentację na ten temat „Analiza stanu obecnego i przewidywania alternatywnych zmian w systemie ochrony zdrowia psychicznego dziecka i młodzieży w Polsce”
Developing Care Pathways https://www.youtube.com/watch?v=pVtG7IRlt-Q
A description of the development of care pathways within Lambeth & Southwark CAMHS (SLAM) aligned with NICE-orientated CYP IAPT evidence-based clinical practices. 2014
An integrated care pathway - CAMHS and counselling working together https://www.youtube.com/watch?v=CC4qcXk7ZQY
Professor Mick Cooper and Liverpool CAMHS partnership running a workshop at the CYP IAPT National Conference 5th November 2013
The Future of CAMHS Transformation https://www.youtube.com/watch?v=cp41iOJ4iFE
Presentation by Duncan Law (Clinical Lead London & South East CYP IAPT Learning Collaborative) and Alex Goforth ( Project Manager London & South East CYP IAPT Learning Collaborative), on The Future of CAMHS Transformation at the May 2014 Commissioning Summit.
Mam wrażenie, że Maciej Pilecki, a może ktoś inny, na jakiejś konferencji mówił o średnio 12 sesjach rodzinnych. Dużo zależy od rodzaju i ciężkości problemu/zaburzeń. Poniżej podaje źródła z danymi, które na dzisiaj znalazłem.
Przy okazji znalazłem ciekawy kanadyjski webinar na YouTube Pathway Through Mental Health Care https://www.youtube.com/watch?v=EXPwOS179aI uporządkowanie terminologii i metodologii w profilaktyce i terapii zaburzeń psychicznych dzieci i młodzieży.
W uzupełnieniu zamierzam przeanalizować inne prezentacje z Anglii. Kiedy słucham o rozwoju CAMHS, nasuwają mi się pytania, a jak to odbywa się i będzie odbywać u nas w Polsce. Mam zamiar zrobić prezentację na ten temat „Analiza stanu obecnego i przewidywania alternatywnych zmian w systemie ochrony zdrowia psychicznego dziecka i młodzieży w Polsce”
Developing Care Pathways https://www.youtube.com/watch?v=pVtG7IRlt-Q
A description of the development of care pathways within Lambeth & Southwark CAMHS (SLAM) aligned with NICE-orientated CYP IAPT evidence-based clinical practices. 2014
An integrated care pathway - CAMHS and counselling working together https://www.youtube.com/watch?v=CC4qcXk7ZQY
Professor Mick Cooper and Liverpool CAMHS partnership running a workshop at the CYP IAPT National Conference 5th November 2013
The Future of CAMHS Transformation https://www.youtube.com/watch?v=cp41iOJ4iFE
Presentation by Duncan Law (Clinical Lead London & South East CYP IAPT Learning Collaborative) and Alex Goforth ( Project Manager London & South East CYP IAPT Learning Collaborative), on The Future of CAMHS Transformation at the May 2014 Commissioning Summit.