- AKTUALNOŚCI
- NARODOWY POZP 2017-2022
- MODEL ORGANIZACYJNY ŚWIAT
- MODEL ORGANIZACYJNY DB
- KONTAKT
-
ARCHIWUM
-
PODKARPACKI POZP 2017-2022
>
- Aktualności do 2020
- Forum PK 2017-2018
- KONGRES ZP 2017 Sesja ZP DZIECI
- Forum PK 2016 Dzieci i Młodzież
-
NPOZP 2015 kalendarium
>
- 2015 V-IX wystąpienia
- 20150527 Apel Porozumienia na Rzecz NPOZP
- 20150729 Komunikat prasowy
- 20150801 Ekspertyza prof. Jacka Wciórki
- 20150804 Wystąpienie do Marszałka Sejmu
- 20150806 Interpelacja Posła Józefa Lasoty
- 20150813 List otwarty
- 20150820 Wspólne stanowisko
- 20150821 Ekspertyza Regina Bisikiewicz
- 20150821 Ekspertyza - załącznik RB
- 20150903 Apel Porozumienia na Rzecz NPOZP
- 20150911 Oświadczenie po głosowaniu
- 20150922 Opinia o Raporcie za 2014
- Forum PK 2014 XII Rzeszow
- Forum PK 2014 V Stalowa Wola >
- RPO 2014 Raport streszczenie
- Forum PK 2013
- Interwencja 2013 redukcja łóżek w Rzeszowie
- Konferencja PK 2012 ZP DZIECI
- PkPOZP 2012-2016
- NPOZP 2007-2015 >
-
PODKARPACKI POZP 2017-2022
>
-
EKONOMIKA ZDROWIA PSYCHICZNEGO
- EZP01 Teoria ekonomiczna w zarysie
- EZP02 Rys historyczny systemu KCh iNFZ
- EZP08 Rachunek kosztów działań ABC
- EZP03 Jakość i efektywność
- EZP12 Program pilotażowy - wytyczne i ocena
- EZP05 Opieka koordynowana
- EZP06 Opieka stopniowalna
- EZP04 JGP
- EZP07 Zarządzanie populacyjne
- EZP09 Wielka Brytania commissioning & payment
- EZP10 USA utilizatian & payment
- EZP11 Niemcy cost-effectiveness
- EZP13 Włochy
- EZP14
- EZP15
- EZP16
- Standardy Holandia
- Standardy Australia
- Standardy Niemcy
- Standardy Włochy
- Standardy Anglia
- UK OPIEKA ŚRODOWISKOWA
- UK OPIEKA STACJONARNA
- UK STANDARDY NICE
- Debata medialna o pilotażu CZP
„REFLEKSJE O ZAŁOŻENIACH REFORMY OCHRONA ZDROWIA PSYCHICZNEGO I OPIEKI PSYCHIATRYCZNEJ W POLSCE”
FUNDAMENT SYSTEMU OCHRONY ZDROWIA PSYCHICZNEGO
Czym jest ochrona zdrowia psychicznego?
Zgodnie z definicją Światowej Organizacji Zdrowia (WHO) oznacza stan „fizycznego, psychicznego i społecznego dobrostanu będącego wynikiem interakcji jednostki i środowiska”. ... System ochrony zdrowia (wg WHO) łączy aktywności, których celem jest promowanie, odtwarzanie i utrzymywanie zdrowia. /internet/
Ochrona zdrowia - to polityka społ. wszelka społeczna działalność, której celem jest zapobieganie chorobom i ich leczenie, utrzymanie rozwoju psychicznego, fizycznego i społecznego człowieka, przedłużanie życia, zapewnienie zdrowego rozwoju następnym pokoleniom /Encyklopedia PWN/
Poniżej są fragmenty prezentacji sygnowanej przez NFZ, autorstwa Martyny Giefert, Karoliny Jarzębskiej, Małgorzaty Łupiny, Wojciecha Szczerby - gdy prezesem NFZ była Agnieszka Pachciarz od 26/27 czerwca 2012 do 19 grudnia 2013.
Co to jest system ochrony zdrowia?
System opieki zdrowotnej w Polsce - zespół osób i instytucji mający za zadanie zapewnić opiekę zdrowotną ludności. Polski system opieki zdrowotnej oparty jest na modelu ubezpieczeniowym. Ochrone zdrowia można z pewnością zaliczyć do wartości społecznie uznanych, wobec tego system zdrowotny można uznać za jeden z podsystemów systemu politycznego. Zasadniczą koncepcją określającą miejsce państwa w systemie ochrony zdrowia oraz jego politykę zdrowotną jest stewardship Pojęcie to pojawiło się w raporcie Światowej Organizacji Zdrowia (WHO) z 2000 r. i oznacza odpowiedzialność państwa za ochronę zdrowia obywateli. Władze państwowe są więc podmiotem, któremu powierzono realizację celu zdrowotnego. System ochrony zdrowia (zdrowotny) wraz z jego otoczeniem jest złożony z różnych elementów (struktury rządowe, samorządowe, zasoby medyczne, pacjenci itd.), a jego zasadniczym celem jest ochrona zdrowia obywateli. Koncepcja tzw. trójkąta dzieli uczestników systemu zdrowotnego na 3 grupy: świadczeniobiorców (pacjentów), świadczeniodawców (lekarze, Zakłady Opieki Zdrowotnej – ZOZ) i płatnika (czyli ubezpieczyciela finansującego świadczenia) zwanego trzecią stroną.
Solidaryzm, powszechność i obligatoryjność
Solidaryzm to współuczestniczenie w systemie różnych jednostek polegające na wzajemnej partycypacji w kosztach systemu. Oznacza to, że w finansowaniu opieki zdrowotnej ludzi o gorszych warunkach zdrowotnych czy społecznych (np. uboższych, starszych i przewlekle chorych) uczestniczy pozostała część społeczeństwa. Solidaryzm jest więc wartością uzasadniającą istnienie systemu powszechnego i obligatoryjnego (przymusowego) zabezpieczenia zdrowotnego ze strony państwa. Powszechność i obligatoryjność zabezpieczenia zdrowotnego oznaczają, że objęci są nim wszyscy obywatele.
Narodowy fundusz zdrowia
(NFZ) – państwowa jednostka organizacyjna działająca na podstawie ustawy z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych. Fundusz wypełnia w polskim systemie opieki zdrowotnej funkcję płatnika: ze środków pochodzących z obowiązkowych składek ubezpieczenia zdrowotnego, NFZ finansuje świadczenia zdrowotne udzielane ubezpieczonym i refunduje leki.
Podstawy prawne:
Konstytucja Rzeczpospolitej Polskiej z 2 kwietnia 1997
Ustawa z dnia 30 sierpnia 1991 r. o zakładach opieki zdrowotnej (tekst jednolity – Dz. U. z 2007 r. Nr 14, poz 89)
Ustawa z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (Dz. U. z 2004 r. Nr 210, poz 2135 z póź. zm.)
Zadania NFZ:
zarządzanie środkami finansowymi (określenie jakości, dostępności kosztów świadczeń opieki zdrowotnej i ich analiza)
przeprowadzanie konkursów ofert
finansowanie świadczeń opieki zdrowotnej
opracowywanie, realizowanie i finansowanie programów zdrowotnych
monitorowanie ordynacji lekarskich
promocja zdrowia
prowadzenie Centralnego Wykazu Ubezpieczonych
realizacja programów zdrowotnych
prowadzenie działalności promocyjnej i informacyjnej w zakresie ochrony zdrowia
rozliczanie kosztów świadczeń opieki zdrowotnej finansowej z budżetu państw
Zakres świadczeń zdrowotnych
Zakres świadczeń zdrowotnych przysługujących świadczeniobiorcom.
Świadczeniobiorcy mają, na zasadach określonych w ustawie, prawo do świadczeń opieki zdrowotnej, których celem jest zachowanie zdrowia, zapobieganie chorobom i urazom, wczesne wykrywanie chorób, leczenie, pielęgnacja oraz zapobieganie niepełnosprawności i jej ograniczanie.
Świadczeniobiorcy zapewnia się i finansuje ze środków publicznych na zasadach i w zakresie określonych w ustawie:
badanie diagnostyczne, w tym medyczną diagnostykę laboratoryjną;
świadczenia na rzecz zachowania zdrowia, zapobiegania chorobom i wczesnego wykrywania chorób, w tym obowiązkowe szczepienia ochronne;
podstawową opiekę zdrowotną;
świadczenia w środowisku nauczania i wychowania;
ambulatoryjne świadczenia specjalistyczne;
rehabilitację leczniczą;
świadczenia stomatologiczne;
leczenie szpitalne;
świadczenia wysokospecjalistyczne;
Ustawa z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (Dz. U. z 2004 r. Nr 210, poz 2135 z póź. zm.)
Art. 5. Użyte w ustawie określenia oznaczają:
29) potrzeby zdrowotne – liczbę i rodzaj świadczeń opieki zdrowotnej, które powinny być zapewnione w celu zachowania, przywrócenia lub poprawy zdrowia danej grupy świadczeniobiorców;
34) świadczenie opieki zdrowotnej – świadczenie zdrowotne, świadczenie zdrowotne rzeczowe i świadczenie towarzyszące;
37) świadczenie zdrowotne rzeczowe – związane z procesem leczenia leki, środki spożywcze specjalnego przeznaczenia żywieniowego i wyroby medyczne;
38) świadczenie towarzyszące – zakwaterowanie i adekwatne do stanu zdrowia wyżywienie w szpitalu lub w innym zakładzie leczniczym podmiotu leczniczego wykonującego działalność leczniczą w rodzaju stacjonarne i całodobowe świadczenia zdrowotne w rozumieniu przepisów o działalności leczniczej, usługi transportu oraz transportu sanitarnego, a także zakwaterowanie poza zakładem leczniczym podmiotu leczniczego, jeżeli konieczność jego zapewnienia wynika z warunków określonych dla danego świadczenia gwarantowanego;
40) świadczenie zdrowotne – działanie służące profilaktyce, zachowaniu, ratowaniu, przywracaniu lub poprawie zdrowia oraz inne działanie medyczne wynikające z procesu leczenia lub przepisów odrębnych regulujących zasady ich udzielania;
Dz. U. 2004 Nr 210 poz. 2135 USTAWA z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (23.07.2020 )
Ustawa o działalności leczniczej z 2009 roku
Art. 2. 1. Użyte w ustawie określenia oznaczają:
Ust. 10) świadczenie zdrowotne – działania służące zachowaniu, ratowaniu, przywracaniu lub poprawie zdrowia oraz inne działania medyczne wynikające z procesu leczenia lub przepisów odrębnych regulujących zasady ich wykonywania;
Dz.U. 2020 poz. 295 Obwieszczenie Marszałka Sejmu Rzeczypospolitej Polskiej z dnia 28 stycznia 2020 r. w sprawie ogłoszenia jednolitego tekstu ustawy o działalności leczniczej
OCHRONA ZDROWIA PSYCHICZNEGO
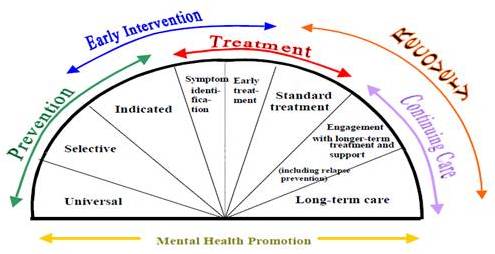
Ilustracją tego, czym jest ochrona zdrowia psychicznego może być schemat , wachlarz, spektrum działań służących zachowaniu, ratowaniu, przywracaniu lub poprawie zdrowia zdrowia psychicznego, który w pierwotnej wersji został opublikowany przez Amerykański Instytut Zdrowia w 1994 roku (Reducing Risks for Mental Disorders: Frontiers for Preventive Intervention Research (1994), Patricia J. Mrazek and Robert J. Haggerty, Editors; Committee on Prevention of Mental Disorders, Institute of Medicine 1994)
The Mental Health Intervention Spectrum for Mental Disorders (1994)
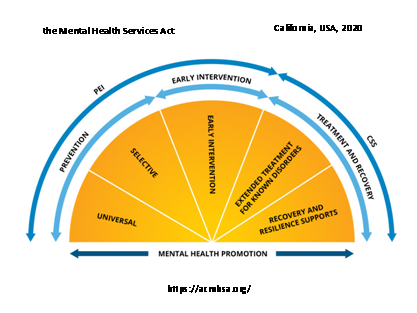
We współczesnej wersji spektrum działań w ochronie zdrowia psychicznego przedstawia się następująco:
California, USA, 2020 (Źródło - https://acmhsa.org )
W Polsce ochrona zdrowia psychicznego jest zdefiniowana ustawowo poprzez wykaz zadań, które na to się składają:
Art. 2. 1. Ochrona zdrowia psychicznego obejmuje realizację zadań dotyczących w szczególności:
1) promocji zdrowia psychicznego i zapobiegania zaburzeniom psychicznym;
2) zapewnienia osobom z zaburzeniami psychicznymi wielostronnej i powszechnie dostępnej opieki zdrowotnej oraz innych form opieki i pomocy niezbędnych do życia w środowisku rodzinnym i społecznym;
3) kształtowania wobec osób z zaburzeniami psychicznymi właściwych postaw społecznych, a zwłaszcza zrozumienia, tolerancji, życzliwości, a także przeciwdziałania ich dyskryminacji.
2. Zadania, o których mowa w ust. 1 pkt 1, są realizowane w ramach Narodowego Programu Zdrowia, o którym mowa w art. 9 ust. 1 ustawy z dnia 11 września 2015 r. o zdrowiu publicznym (Dz. U. z 2019 r. poz. 2365 oraz z 2020 r. poz. 322), zwanego dalej „Narodowym Programem Zdrowia”, a zadania, o których mowa w ust. 1 pkt 2 i 3, poprzez działania określone w Narodowym Programie Ochrony Zdrowia Psychicznego.
(Źródło: Dz.U. 2020 poz. 685 Ustawa o ochronie zdrowia psychicznego - tekst jednolity)
W dokumentach WHO definicja zdrowia psychicznego wprost odwołuje się do definicji zdrowia, bo uwzględnia ona integralnie trzy wymiary: dobrostan fizyczny, psychiczny i społeczny. WHO i inne międzynarodowe instytucje eksperckie rekomendują do wdrożenia model środowiskowej opieki psychiatrycznej, który stawia za cel zdrowienie (recovery), czyli osiągnięcie dobrostanu psychicznego, samorealizację celów osobistych i optymalne funkcjonowanie społeczne osób z doświadczeniem kryzysu psychicznego, a nie jedynie redukcję lub usunięcie objawów zaburzeń psychicznych. Współczesne badania i teorie naukowe w dziedzinie psychiatrii wspierają pogląd, że zaburzenia psychiczne są wynikiem splotu wzajemnie oddziaływujących na siebie czynników biologicznych, psychicznych i społecznych. Zgodnie z naukowym poglądem na naturę zaburzeń psychicznych (przyczyny, obraz kliniczny, przebieg) do ich leczenia zalecane są kompleksowe, zintegrowane, indywidualnie dostosowane do potrzeb oddziaływania biologiczne, psychologiczne i społeczne.
W Polsce administracja państwowa i samorządowa odpowiada za ochronę zdrowia psychicznego mieszkańców na obszarze odpowiedzialności terytorialnej (powiat, dzielnica). Na ochronę zdrowia psychicznego składają się świadczenia zdrowotne oraz inne formy opieki i pomocy niezbędnych do życia w środowisku rodzinnym i społecznym
Ochrona zdrowia psychicznego ma charakter zróżnicowany (promocja zdrowia psychicznego, profilaktyka, terapia, rehabilitacja psychiczna i społeczna) i wielosektorowy (ochrona zdrowia, edukacja, pomoc społeczna, aktywizacja zawodowa). W każdym powiecie powinien być wskazany organ planistyczny i decyzyjny odpowiedzialny za diagnozowanie potrzeb zdrowotnych, edukacyjnych i społecznych nierozerwalnie związanych ze zdrowiem psychicznym oraz planowanie, wdrażanie i monitorowanie działań oraz ewaluowanie ich rezultatów. Podstawą działania tego organu powinien być lokalny program ochrony zdrowia psychicznego. Lokalny budżet ochrony zdrowia psychicznego to ogół środków z różnych źródeł finansowania dedykowanych na rzecz realizacji celów programu. Należy dążyć do tego, aby alokacja środków na ochronę zdrowia psychicznego była równomiernie rozłożona w skali kraju. Docelowo lokalny budżet ochrony zdrowia psychicznego w przeliczeniu na jednego mieszkańca powinien być podobny we wszystkich obszarach odpowiedzialności terytorialnej, aby zapewnić zrównoważone w skali kraju zaspokojenie potrzeb zdrowia psychicznego.
Narodowy Fundusz Zdrowia odpowiada za finansowanie świadczeń zdrowotnych, zaś Centrum Zdrowia Psychicznego (jeden lub sieć podmiotów leczniczych) odpowiada za ich realizację na obszarze odpowiedzialności terytorialnej.
Zgodnie z wcześniej przyjętymi założeniami i przepisami prawa świadczenia zdrowotne w zakresie zdrowia psychicznego, finansowane przez NFZ i realizowane przez CZP, oprócz świadczeń terapeutycznych, powinny obejmować promocję zdrowia psychicznego i zapobieganie zaburzeniom psychicznym, ze szczególnym uwzględnieniem wczesnej pomocy w kryzysach psychicznych, kształtowania pozytywnych postaw wobec osób w kryzysie psychicznym oraz przeciwdziałania stygmatyzacji osób za zaburzeniami psychicznymi.
Promocja zdrowia psychicznego i uniwersalna profilaktyka zaburzeń psychicznych może mieć różne źródła finansowania np. Narodowy Program Zdrowia. Jednakże przedstawiciele NFZ i CZP powinni współuczestniczyć w opracowaniu lokalnego programu promocji zdrowia psychicznego i uniwersalnej profilaktyki problemów zdrowia psychicznego.
Profilaktyka selektywna obejmująca członków rodzin osób z zaburzeniami psychicznymi powinna być elementem świadczeń zdrowotnych finansowanych przez NFZ i realizowanych przez CZP. Kryzys psychiczny, to nie tylko przejaw zaburzenia psychicznego i cierpienie psychiczne dla osoby, która go doświadcza, ale także obciążenie i czynnik ryzyka dla członków rodziny. Opieka psychiatryczna dla osób z zaburzeniami psychicznymi powinna obligatoryjnie obejmować wsparcie członków ich rodzin, odpowiednio dzieci i dorosłych. W procesie diagnostyczno-terapeutycznym członkowie rodziny są źródłem informacji o pacjencie i współtworzą oparcie społeczne, które jest jednym z czynników leczących, ale jednocześnie sami mogą potrzebować wsparcia, które należy im udzielić. Zapisy w rozporządzeniu „koszykowym” o „działaniach informacyjno-konsultacyjnych dla rodzin” powinny być poszerzone o „działania wspierające” oraz odpowiednio finansowane w raamch świadczeń zdrowotnych.
Profilaktyka wskazująca, rozumiana w sposób operacyjny, jako wczesna pomoc psychologiczna dla osób z problemami zdrowia psychicznego (emocji i zachowania), u których nie ma pełnoobjawowego obrazu klinicznego zaburzeń psychicznych lub nie ma jeszcze ustalonego rozpoznania lekarskiego zaburzenia psychicznego („ F” wg. ICD-10)
W praktyce oznacza to, że NFZ powinien finansować, a CZP realizować, wczesną pomoc dla osób, które szukają pomocy psychologicznej lub opieki psychiatrycznej, chociaż nie są lub nie mogą być zakwalifikowane, jako osoby z zaburzeniami psychicznymi. Należy zapewnić możliwość skorzystania z porad psychologicznych lub konsultacji psychiatrycznych do 5 kontaktów bez rozpoznania „F”. W razie potrzeby dalszej pomocy psychologicznej, psychoterapeutycznej lub opieki psychiatrycznej wymagana będzie diagnoza i rozpoznanie lekarskie zaburzenia psychicznego.
Ponadto, profilaktyka wskazująca obejmuje także wczesną interwencję kryzysową, gdy problem zgłaszają członkowie rodziny. Osoby dorosłe doświadczające kryzysu psychicznego nie zawsze mają zachowany krytycyzm swojego stanu zdrowia i nie odczuwają potrzeby poszukiwania pomocy. Kryzys psychiczny jest zauważony przez członków rodziny lub osoby z szerszej sieci społecznej. Należy sfinansować i realizować udzielanie wczesnej pomocy na podstawie zgłoszenia przez osoby bliskie, polegającej na nawiązaniu kontaktu z osobą w kryzysie psychicznym z prawem do zachowania anonimowości. Oznacza to, że interwencja kryzysowa powinna być udokumentowana i sprawozdawana na podstawie PESEL-u osoby zamawiającej pomoc, a nie osoby w kryzysie psychicznym. Dokumentację medyczną, kartę pacjenta i historię leczenia zakłada się na PESEL osoby w kryzysie psychicznym gdy wyrazi zgodę na leczenie lub zostanie objęta leczeniem bez jej zgody w trybie określonym przez ustawę o ochronie zdrowia psychicznego.
Działania terapeutyczne adresowane do osób z ustalonym lekarskim rozpoznaniem zaburzenia psychicznego powinny odpowiadać ich potrzebom i być zgodne ze standardami terapeutycznymi. Rozporządzenie o świadczeniach gwarantowanych ma zapewnić warunki organizacyjne i finansowe do realizacji tych świadczeń zgodnie z indywidualnym planem terapii i zdrowienia, na który składa się konceptualizacja problemu i rozpoznanie zaburzenia psychicznego, zindywidualizowane cele i plan działań terapeutycznych.
FUNKCJONALNA STRUKTURA OPIEKI PSYCHIATRYCZNEJ Z JEDNORODNYMI GRUPAMI PACJENTÓW WEDŁUG POTRZEB ZDROWOTNYCH
Organizacja opieki psychiatrycznej powinna być dostosowana do potrzeb zdrowotnych, które są ustawowo zdefiniowane według „liczby i rodzaju świadczeń opieki zdrowotnej, które powinny być zapewnione w celu zachowania, przywrócenia lub poprawy zdrowia danej grupy świadczeniobiorców”. W obszarze zdrowia psychicznego należy wyróżnić dwie ogólne grupy pacjentów dorosłych ze względu na ich potrzeby:
A/ Osoby, dla których wystarczająca jest opieka poradniana
B/ Osoby, które potrzebują opieki środowiskowej
Celowo użyto określenia „opieka poradniana”, gdyż „opieka ambulatoryjna” w przepisach jest wieloznaczna. W ustawie o działalności leczniczej z 15 kwietnia 2011 roku ambulatoryjne świadczenia zdrowotne są dychotomicznie przeciwstawione stacjonarnym i całodobowym. W ustawie o ochronie zdrowia psychicznego i rozporządzeniach wykonawczych zapisano podział psychiatrycznej opieki zdrowotnej na formę pomocy doraźnej, ambulatoryjnej, dziennej, szpitalnej i środowiskowej. Stąd opieka ambulatoryjna kojarzona jest ze świadczeniami w poradni zdrowia psychicznego, chociaż świadczenia w zespole leczenia środowiskowego mogą być wykonywane w warunkach wizyt domowych lub porad udzielanych w placówce.
Opieka poradniana (grupa A) dotyczy osób, dla których właściwą formą opieki jest poradnictwo psychologiczne, psychoterapia i terapia lekarska prowadzona w warunkach ambulatoryjnych (poradnianych, gabinetowych) bez włączania intensywnych form opieki środowiskowej, dziennej i całodobowej oraz oparcia społecznego. Z założenia dotyczy to osób, które mają lekkie lub umiarkowanie nasilony zaburzenia psychiczne, zachowują zdolność samoopieki, utrzymują się w rolach społecznych i zawodowych. Utrzymanie ról rodzinnych, kontynuacja nauki i aktywność zawodowa są istotnymi czynnikami sprzyjającymi zdrowieniu.
Kryterium graniczne, to na przykład zwolnienie lekarskie z nauki lub od pracy do 1 miesiąca w roku. Dłuższe zwolnienie lekarskie kwalifikuje do opieki środowiskowej. Ponadto opieka poradniana powinna być zakończona na przykład do 2 lat. Przewlekłość psychoterapii lub terapii lekarskiej wskazuje na bardziej intensywną opiekę środowiskową.
Opieka środowiskowa (grupa B) dotyczy osób doświadczających kryzysu psychicznego z deficytem samo-opieki, gdy zgłoszenie problemu i zamówienie pomocy pochodzi od osób z rodziny i sieci społecznej, hospitalizowanych lub objętych leczeniem domowym, potrzebujących dodatkowego oparcia społecznego, rentowego, dłuższego niż miesiąc zwolnienia lekarskiego, orzeczenia o niepełnosprawności i innych form wsparcia społecznego i aktywizacji zawodowej.
Zaproponowany podział odpowiada tradycyjnemu rozróżnieniu na opiekę bierną lub czynną. Jednakże należałoby zmodyfikować ich definicje, w kierunku bardziej operacyjnym, przyjmując jako kryterium rodzaj i intensywność opieki, a nie subiektywną ocenę zdolności pacjenta do samoopieki. Każda z grup ogólnych A i B może zawierać podgrupy pacjentów z podobnymi potrzebami zdrowotnymi i odpowiadającym im zakresem świadczeń zdrowotnych.
Grupa osób A w opiece poradnianej dzieli się na podgrupy:
a) osoby, które potrzebują jedynie oddziaływania psychologiczne i niefarmakologiczne oddziaływania biologiczne (rozmowa psychologiczna, psychoterapia, rozmowa lekarska bez farmakoterapii).
b) osoby, które potrzebują psychoterapii łączonej z farmakoterapią, z możliwością skorzystania ze zwolnienia lekarskiego do 1 miesiąca w roku.
W opiece poradnianej terapia powinna być ewaluowana co pół roku i nie powinna trwać dłużej niż 2 lata. Jeżeli zaburzenia psychiczne stają się przewlekłe, to po dwóch latach pacjent powinien być zakwalifikowany do opieki środowiskowej, bardziej intensywnej.
Grupa osób B w opiece środowiskowej jest także zróżnicowana, ale wspólnym mianownikiem jest intensywne i wielodyscyplinarne oddziaływanie terapeutyczne z włączeniem oparcia społecznego. W opiece środowiskowej oprócz diagnozy klinicznej i rozpoznania zaburzenia psychicznego według ICD-10, wymagana jest diagnoza funkcjonalna według ICF, aktualizowana co pół roku lub raz do roku. To oznacza, że opieka poradniana nie może być podstawą uzyskania świadczeń rentowych lub orzeczenia o niepełnosprawności psychicznej. Do tego wymagana jest diagnoza funkcjonalna i udokumentowana ewaluacja indywidualnego planu terapii i zdrowienia.
FINANSOWANIE ŚWIADCZEŃ PSYCHIATRYCZNEJ OPIEKI ZDROWOTNEJ WEDŁUG POTRZEB ZDROWOTNYCH
W 2017 roku Ministerstwo Zdrowia opublikowało mapę potrzeb zdrowotnych w zakresie psychiatrycznej opieki zdrowotnej. Ten dokument ukazał słabość sprawozdawczości w identyfikowaniu potrzeb zdrowotnych. Wykaz liczby pacjentów i ilości wykonanych świadczeń bez odniesienia do diagnozy rozpowszechnienia zaburzeń psychicznych w populacji oraz standardów terapeutycznych nie odpowiada na pytanie, czy wykonane świadczenia dla zarejestrowanej grupy pacjentów, to jest tym, co powinno być zapewnione w celu zachowania, przywrócenia lub poprawy zdrowia psychicznego w danej populacji.
Po pierwsze w każdej populacji są osoby, które subiektywnie odczuwają dużą dokuczliwość objawów psychicznych, chociaż z perspektywy profesjonalistów mają lekkie lub umiarkowane zaburzenia psychiczne. Te osoby są bardzo aktywne w poszukiwaniu pomocy i absorbujące w kontakcie terapeutycznym.
Po drugie w każdej populacji są osoby, które zaprzeczają temu, że są w poważnym stanie psychicznym i w związku z tym nie zgłaszają się po pomoc, aż dochodzi do poważnych i zagrażających sytuacji kryzysowych.
Po trzecie w każdej populacji są osoby, które oczekują od specjalistów pomocy w usunięciu dyskomfortu i cierpienia psychicznego na poziomie objawowym bez dotykania przyczyn i uwarunkowań ich wywołujących lub podtrzymujących. W psychiatrii jest zauważalna presja oczekiwań na uzyskanie korzyści wtórnych, które nie służą zdrowieniu.
Sposób organizacji i finansowania opieki psychiatrycznej sprzyja lub utrudnia zaspokajaniu różnych potrzeb zdrowia psychicznego. W opiece poradnianej porady lekarskie i psychologiczne oraz sesje psychoterapeutyczne mają jasno określone standardy czasowe. Osoby z lekkimi i umiarkowanymi zaburzeniami psychicznymi są zdolne do samo-opieki i dzięki temu mogą samodzielnie ustalać kontrakt terapeutyczny z profesjonalistami. Limit czasowy opieki poradnianej do roku lub 2 lat zabezpiecza przed przewlekłością opieki nieadekwatnej do potrzeb. Opiekę poradnianą zwykle prowadzi jeden lub najwyżej dwóch terapeutów na jednego pacjenta (psycholog lub psychoterapeuta lub psychiatra). W związku z tym nie ma konieczności koordynowania opieki. Z powyższego wynika, że opiece poradnianej finansowanie świadczeń na podstawie wykonania „fee-for-service” ze standardową wyceną produktów jest w miarę odpowiednie do potrzeb zdrowotnych i standardów terapeutycznych.
Inaczej jest w opiece środowiskowej. Osoby doświadczające ostrych i ciężkich kryzysów psychicznych oraz osoby z przewlekłymi zaburzeniami psychicznymi, którym towarzyszy pogorszenie funkcjonowania poznawczego i społecznego potrzebują kompleksowych, zróżnicowanych, wielodyscyplinarnych, wielosektrowych i zespołowo udzielanych świadczeń zdrowotnych, które trzeba skoordynować z oparciem społecznym. To jest działanie bardzo złożone o zmiennej dynamice potrzeb. W tym przypadku bardziej adekwatne jest finansowanie „pakietowe”, które zapewnia utrzymanie zespołów terapeutycznych w gotowości do elastycznego i zindywidualizowanego odpowiadania na potrzeby osób w kryzysie psychicznym i ich rodzin.
Stwierdzenie, że opieka poradniana z wcześniej opisanymi warunkami może być finansowana według wykonania „fee-for-service” nie oznacza, że dotychczasowy system rozliczeń był optymalny. Do czasu, gdy wszystkie produkty rozliczeniowe tj. porady i sesje miały określone standardy czasowe, to punktową wycenę tych świadczeń można było konwertować na stawkę godzinową. W praktyce wyceniono godzinę pracy terapeutycznej (kontaktu z pacjentem) wykonanej przez różnych specjalistów: lekarzy psychiatrów, psychologów i psychoterapeutów, w zależności od wykształcenia i kompetencji. Stawka godzinowa psychoterapeuty indywidualnego była wyceniona najwyżej, potem był lekarz psychiatra, a dalej psycholog z najniższą stawką godzinową. Należało jednak być bardziej konsekwentnym w tego rodzaju taryfikacji świadczeń. Przykładowo stawka godzinowa lekarza psychiatry z certyfikatem psychoterapeuty powinna być wyższa od lekarza bez umiejętności prowadzania rozmów terapeutycznych i konceptualizacji poza standardami psychoterapeutycznymi. Ponadto stawka godzinowa specjalisty, który byłby jednocześnie lekarzem psychiatrą, psychoterapeutą indywidualnym i systemowym terapeutą rodzin powinna być jeszcze wyższa od pozostałych. Generalnie im wyższe kwalifikacje, tym wyższa stawka godzinowa. Podobnie w przypadku psychologów i psychoterapeutów, którzy częstą pełnią te dwie role zawodowe jednocześnie, a w ramach swojej profesji mają zróżnicowane poziomy kompetencji. System wynagradzania powinien zachęcać do podnoszenia kwalifikacji, a pozostawania na podstawowym poziomie. Ponadto, wskazane byłyby wskaźniki jakości pracy terapeutycznej, które podwyższałyby stawkę godzinową. Wskaźnikiem jakości może być ankieta dotycząca spełnienia oczekiwań i satysfakcji pacjentów z terapii, badanie rezultatów terapii w zakresie redukcji objawów, poprawy funkcjonowania, czy stopnia osiągnięcia uzgodnionych wcześniej indywidualnych celów terapeutycznych. Specjalista, którego praca terapeutyczna ma wyższą jakość i przynosi lepsze rezultaty powinien być bardziej doceniony w jednostce czasu. To, że taki specjalista ma więcej zgłaszających się pacjentów nie jest żadnym wyróżnieniem, bo chcąc więcej zarabiać musi pracować dłużej. W sytuacji deficytu specjalistów na tak zwanym „NFZ-etowskim rynku usług medycznych”, czyli przewaga popytu nad podażą, wcale nie przysparza korzyści bardziej kompetentnym i umiejętnym terapeutom. Wszyscy mają zapełnione terminarze i kolejki oczekujących.
W dotychczasowym systemie rozliczeń świadczeń ambulatoryjnych zastrzeżenie budzi także sposób rozliczania sesji grupowych, rodzinnych i wsparcia psychospołecznego na liczbę uczestników. Ogólnie wiadomo, że prowadzenie sesji psychoterapeutycznych z więcej niż jedną osobą wymaga więcej umiejętności i wysiłku, w porównaniu do sesji indywidualnych, z racji większej ilości interakcji i danych do konceptualizacji. Tymczasem sesje małżeńskie lub rodzinne, rozliczane maksymalnie do trzech uczestników były gorzej wycenione w porównaniu do sesji psychoterapii indywidualnej. Tak więc, bardziej czytelny i konsekwentny jest spójny system wyceny świadczeń ze standardami czasowymi odpowiednio do wykształcenia, kwalifikacji, umiejętności i jakości pracy terapeutycznej.
Ponadto przy wycenie świadczeń należy pamiętać, że praca diagnostyczno-terapeutyczna nie polega tylko na kontakcie z pacjentem. Specjalista musi wykonać wiele innych czynności poza kontaktem z pacjentem np. prowadzenie dokumentacji medycznej, opracowanie wyników badań psychologicznych lub lekarskich, pisanie opinii, odbywanie konsultacji z innymi specjalistami lub superwizji, zajmowanie się sprawami organizacyjnymi i administracyjnymi. Te dodatkowe czynności, nie objęte sprawozdawczością do NFZ, wymagają dodatkowego czasu pracy, szacunkowo od 20 do 50 procent czasu kontaktu z pacjentem. W praktyce, niektórzy specjaliści skracają czas kontaktu terapeutycznego z pacjentem, aby w ustalonym standardzie czasowym wykonać te dodatkowe czynności. To wydaje się być racjonalnym ekonomicznie zachowaniem. To reguły powinny być jasne i jednoznaczne, ile czasu należy się na kontakt z pacjentem, bo to jest jeden ze wskaźników jakości świadczenia terapeutycznego. Pacjenci zwracają uwagę na to, w jaki sposób i jak długo rozmawia nimi lekarz, psycholog, czy psychoterapeuta.
Odrębną kwestią jest to, czy taryfikacja świadczeń poradnianych (porad i sesji) musi być ujednolicona w całym kraju zarządzeniem prezesa NFZ, czy może być kształtowana autonomicznie w ramach podmiotu leczniczego, Centrum Zdrowia Psychicznego.
Podsumowując ten wątek można powiedzieć, że im prostsze przypadki, lżejsze problemy zdrowia psychicznego, bardziej rutynowe i ustrukturalizowane działania diagnostyczno-terapeutyczne, tym bardziej system finansowania świadczeń i wynagradzania za ich wykonanie „fee-for-service” jest odpowiedni. Z kolei im bardziej ostrzejsze kryzysy psychiczne, cięższe i przewlekłe zaburzenia psychiczne, wymagające zróżnicowanych, otwartych na sieć społeczną, wielodyscyplinarnych i wielosektorowych, zespołowych oddziaływań terapeutycznych, tym bardziej system finansowania i wynagradzania za wykonanie ‘fee-for-service” jest nieadekwatny i staje się wręcz szkodliwy. W sprawach o większej skali przedsięwzięcia, przy dużej złożoności i niejednoznaczności materii bardziej zasadne ekonomicznie jest rozliczenie za wykonane dzieło, rezultat, a nie za ilość wykonanych czynności. W kwestii opieki nad dzieckiem rodzice umawiają się z opiekunkami na godziny. W sferze budownictwa mieszkaniowego ludzie umawiają się o dzieło i płacą za wybudowany zgodnie z projektem i standardami i oddany do użytku dom , a nie za ilość czynności i czasu poświęconego na jego budowę. Dla osób myślących racjonalnie jest oczywiste, że w ekonomii należy robić to co maksymalizuje zysk. W rozliczeniach za wykonanie korzystne jest skracanie czasu i upraszczanie czynności, o ile pozwalają na to warunki umowy. A tak się dzieje w opiece psychiatrycznej, w której rozlicza się bardzo złożone działania terapeutyczne dla w zróżnicowanych przypadkach poprzez uśrednioną jednostkę rozliczeniową, tak zwany „osobodzień”. Co składa się na „osobodzień” i na ile to jest adekwatne do potrzeb pacjenta i na ile przyczynia się do jego zdrowienia, to jest poza obszarem zainteresowania płatnika publicznego.
ORGANIZACJA PSYCHIATRYCZNEJ OPIEKI ŚRODOWISKOWEJ Z BUDŻETEM KAPITACYJNYM
Rozpowszechnienie zaburzeń psychicznych w populacji nie jest dokładnie równomierne, bo zaburzenia psychiczne niezależnie od podłoża biologicznego, ze swojej natury są wrażliwe na oddziaływania społeczne i kulturowe. Ogólnie wiadomo, że tak zwane cięższe zaburzenia psychiczne moją większą komponentę uwarunkowań biologicznych np. schizofrenia, zaburzenia afektywne dwubiegunowe, ciężka depresja. Stąd ich rozpowszechnienie jest bardziej równomierne w społeczeństwie. Dlatego w opiece środowiskowej, która jest dedykowana przede wszystkim dla osób doświadczających ostrych i ciężkich kryzysów psychicznych oraz przewlekłych zaburzeń psychicznych można w miarę dokładnie oszacować skalę potrzeb zdrowotno-społecznych i nakładów na opiekę psychiatryczną z oparciem społecznym w danej populacji proporcjonalnie do liczby mieszkańców. Z praktyki klinicznej w wielu krajach na świecie wiadomo, że średnio na populację 50 tysięcy mieszkańców jest około 250 osób chorujących psychicznie ze znacznymi deficytami społecznymi, którzy wymagają szerokiej i długotrwałej, wielodyscyplinarnej i wieloaspektowej, środowiskowej opieki psychiatrycznej z oparciem społecznym. W ewaluacji skuteczności i efektywności opieki środowiskowej przyjmuje się perspektywę wieloletnią, która uwzględnia przede wszystkim zmiany w funkcjonowaniu i jakości życia pacjentów oraz wskaźniki spójności społecznej i zdrowienia w skali populacji , a nie szybką, lecz krótkotrwałą poprawę objawową u indywidualnych pacjentów.
W opiece poradnianej dedukowanej dla dorosłych pacjentów z lekko i umiarkowanymi zaburzeniami psychicznymi, którzy zwykle mają duże zasoby psychologiczne i społeczne do szybkiego przezwyciężenia łagodnego kryzysu psychicznego adekwatne jest stosowanie randomizowanych badań nad skutecznością poszczególnych technik terapeutycznych i leków (evidence based medicine).
W opiece środowiskowej dedykowanej dla osób z ostrymi i ciężkimi kryzysami psychicznymi oraz przewlekłymi zaburzeniami psychicznymi, którzy w dużym stopniu oprócz opieki psychiatrycznej potrzebują także oparcia społecznego właściwym sposobem ewaluacji skuteczności i efektywności są badania naturalistyczne, benchmarking, oparte na porównywaniu wskaźników w skali całej populacji w perspektywie wieloletniej.
Z powyższych powodów w opiece poradnianej dobrze sprawdza się finansowanie za wykonanie „fee-for-service”, zaś w opiece środowiskowej konieczne jest stabilne finansowanie „pakietowe” za całość opieki, którego wielkość można w miarę trafnie oszacować „per capita” na populację mieszkańców.
Oczywiście płatnik publiczny powinien systematycznie gromadzić dane o liczbie i rodzaju zgłaszanych problemów zdrowia psychicznego, monitorować, jak sprawnie i trafnie odbywa się triaż psychiatryczny, czyli na ile pilnie i adekwatnie udzielana jest pomoc, jakie wykonywane są działania diagnostyczne i terapeutyczne w zależności od rodzaju i poważności problemu zdrowia psychicznego, jakie cele terapeutyczne są uzgadniane z pacjentami i ich rodzinami, na ile planowane działania terapeutyczne i pomocowe są kompleksowe i odpowiadające na potrzeby, na ile są stosowane standardy terapeutyczne, ile i jaki kontakt terapeutyczny jest oferowany pacjentowi i jego rodzinie, ile i jakie są przepisywane leki lub inne oddziaływania biologiczne, ile trwa terapia i jakie przynosi rezultaty z perspektywy profesjonalistów w zakresie redukcji objawów oraz poprawy funkcjonowania oraz z perspektywy pacjenta i jego rodziny w zakresie satysfakcji ze świadczeń oraz poprawy jakości życia. Temu wszystkiemu powinna towarzyszyć analiza finansowa, jakie są koszty bezpośrednie opieki środowiskowej, ile czasu pochłania i kosztuje praca zespołu terapeutycznego nie tylko w kontakcie z pacjentem i jego rodziną, także wszystkie inne czynności niezbędne do zapewnienia właściwej opieki, ile kosztuje farmakoterapia oraz inne oddziaływania biologiczne oraz wszelkie inne koszty pochodne, rzeczowe, administracyjne, organizacyjne itd. Dopiero zbiór tych wielorakich danych gromadzonych przez kolejne lata pozwoli stopniowo na jakościowy rozwój opieki psychiatrycznej i usprawnianie jego efektywności ekonomicznej powiązanej z potrzebami zdrowotnymi i wynikami terapeutycznymi.
Na marginesie należy wyjaśnić, że w opiece psychiatrycznej badanie satysfakcji pacjentów ze świadczeń wymaga innego podejścia niż w medycynie somatycznej. Tam jest więcej oczywistości, że przykładowo pacjent przyszedł do szpitala z bólem w prawym boku i po zabiegu usunięcia wyrostka robaczkowego w stanie zapalnym przestało boleć, więc zadowolenie się pełne. Oczywiście mogą mieć znaczenie dodatki, typu, czy sala była z telewizorem, czy łazienka była czysta i pachnąca, jedzenie było smaczne, czy personel medyczny był miły itp. W opiece psychiatrycznej u pacjenta i jego rodziny może być wiele frustracji i niezadowolenia, zanim rozpocznie się i ugruntuje zdrowienie. Nie każdy szuka pomocy psychologicznej i opieki psychiatrycznej, bo od razu chce zdrowienia. Czasami na wejściu chce znieczulenia, ulgi, odreagowania, ucieczki, azylu. Dlatego kluczowe znaczenia w opiece psychiatrycznej mają pytania do pacjenta o to, czy mógł się wypowiedzieć, czy był wysłuchany, czy został zrozumiany, czy został poinformowany i uzyskał wyjaśnienie?
W obecnym stanie rzeczy, gdy w Polsce przez prawie dwadzieścia lat opieka psychiatryczna była finansowana według uproszonego algorytmu za wykonanie porad lub osobodni bez monitorowania rzeczywistych potrzeb zdrowotnych w zakresie zdrowia psychicznego i efektów wykonanych świadczeń, to wszelkie rozważania typu, czy płacić podmiotom leczniczym ryczałtem za wykonanie określonej liczbę świadczeń, czy raczej ryczałtem za liczbę pacjentów objętych opieką, są oczywiście ważne i nieuniknione, tylko że, oderwane od rzeczywistości, bo brakuje istotnych danych.
W różnych krajach na całym świecie funkcjonuje wiele rozwiązań organizacyjnych i sposobów finansowania opieki środowiskowej. Z przeprowadzonych badan i analiz ukazuje się tendencja, że zmiana organizacji opieki psychiatrycznej z azylowej na środowiskową oraz zmiana paradygmatu bio-medycznego na bio-psycho-społeczny sprzyja długofalowo zdrowieniu i poprawie jakości życia osób z ciężkimi i przewlekłymi zaburzeniami psychicznymi, zmniejsza zapotrzebowanie na farmakoterapię, czyli obniża koszty refundowania leków i utrzymywania dużych instytucji , zwiększa kapitał ludzki i moralny oraz spójność społeczną lokalnych wspólnot, co z jednej strony bardziej chroni przed ostrymi kryzysami psychicznymi i przewlekłymi zaburzeniami psychicznymi, a z drugiej strony sprzyja włączaniu i integracji społecznej osób z niepełnosprawnością psychiczną, a to z kolei pomaga im w zdrowieniu. Rozwinięte oparcie społeczne zmniejsza koszty usług medycznych. Globalnie budżet na ochronę zdrowia psychicznego pozostaje zwykle na tym samym poziomie, ale radykalnie zmienia się struktura kosztów na korzyść kapitału ludzkiego.
Ogólna zasada jest prosta. Dowolne rozwiązanie prawne, organizacyjne i finansowe jest dobre pod warunkiem, że adekwatnie i w pełni odpowiada na potrzeby osób z problemami zdrowia psychicznego oraz wspiera działania pomocowe profesjonalistów oparte na standardach terapeutycznych. System ma zaspokajać potrzeby zdrowotne osób w kryzysie psychicznym i wspierać profesjonalistów w ich pracy na rzecz potrzebujących. Jeżeli decydenci przyjmują to, jako oczywistość, to reszta układa się sama. Im więcej jest informacji zwrotnych i dialogu, tym bardziej system się usprawnia i rozwija.
QUASI-RYNEK USŁUG MEDYCZNYCH W POLSCE
Na ile reguły wolnego rynku mają zastosowanie w opiece psychiatrycznej?
Każdą aktywność społeczną polegającą na wymianie informacji, dóbr i usług można wycenić w pieniądzach, bo za nimi są ukryte potrzeby i pragnienia. Bez wątpienia perspektywa zarobienia pieniędzy motywuje człowieka do pracy, bo to otwiera drogę do zaspokajania kolejnych potrzeb i spełnienia pragnień.
Jednakże niektórzy ludzi czerpią satysfakcję i poczucie pełni życia także z faktu bycia z ważnymi dla nich osobami oraz przynależności do rodziny i wspólnoty. Ważności i intymności nie można kupić za pieniądze, ani wytargować za jakieś usługi.
Kto nie jest aniołem, kto nie lubi być z drugim człowiekiem, kto nie słucha i nie stara się zrozumieć drugiego, kto nie współczuje drugiemu w cierpieniu psychicznym, kto nie cieszy się z jego/jej umacniania i zdrowienia, ten nie nadaje się do pracy w opiece psychiatrycznej. Pacjenci to czują i wiedzą, kto ich lubi. Praca w opiece psychiatrycznej jest dla aniołów. Inna opieka psychiatryczna nie jest możliwa. Ktoś powie, że czasami zdawkowa rozmowa terapeutyczna lub leki kogoś uzdrowiły. Tak czasami się dzieje, że osoba w kryzysie psychicznym ma w sobie swojego wewnętrznego anioła lub ma anioły w swoim otoczeniu. Wtedy wystarczy efekt placebo lub neuroleptyk, aby powróciła do równowagi psychicznej. Prawda jest taka, o ile prawda w ogóle istnieje, że bez aniołów nie ma zdrowia psychicznego.
W Polsce, od dwudziestu lat funkcjonowania tak zwanego systemu ubezpieczeń zdrowotnych rozpowszechniony i ugruntowany jest pogląd, że system ochrony zdrowia jest tożsamy z rynkiem usług medycznych i właściwym sposobem jego konstrukcji i regulacji są mechanizmy rynkowe. Fundamentem wolnego rynku usług medycznych ma być wolność świadczeniobiorcy wyboru świadczeniodawcy oraz konkurowanie podmiotów leczniczych i specjalistów o pacjenta, za którym idą pieniądze publiczne (finansowanie za wykonanie świadczenia).
Czy i na ile system ochrony zdrowia jest rynkiem usług medycznych, czy raczej administracyjnym mechanizmem dystrubucji środków budżetowych państwa na powszechnie gwarantowane świadczenia medyczne? W odróżnieniu od prawdziwego wolnego rynku usług medycznych, gdzie pacjent płaci specjaliście za usługę medyczną ze swoich pieniędzy, w publicznej ochrony zdrowia w imieniu pacjentów za świadczenia zdrowotne płaci płatnik publiczny, czyli NFZ. W jaki sposób ma być zagwarantowana wolność świadczeniobiorcy w wyborze świadczeniodawcy? Na początku funkcjonowania NFZ była widoczna strategia, że starano się w drodze konkursowej dopuścić do kontraktów niepubliczne podmioty lecznicze, które na początku były zwykle małe, bo niby skąd miały mieć wielki kapitał. Rozdrobnienie i wielość podmiotów leczniczych stwarzało wrażenie konkurencyjności na rynku usług medycznych poszerzającej pole wyboru świadczeniodawców przez świadczeniobiorców. Ten mit bardzo się zakorzenił i jest bezkrytycznie powtarzany do dzisiaj. Otóż dla osoby potrzebującej pomocy świadczeniodawcą usługi medycznej jest lekarz, specjalista, psycholog, psychoterapeuta, inny terapeuta, a nie podmiot leczniczy. Podmiot leczniczy jest bezpośrednim organizatorem świadczeń zdrowotnych, a nie ich dawcą. Podmiot leczniczy otrzymuje delegację i środki od NFZ do zatrudniania, rozliczania i wynagradzania świadczeniodawców. Pacjenci nie wybierają podmioty lecznicze, lecz wybierają specjalistów tam zatrudnionych. Namnożenie podmiotów leczniczych jest zwiększeniem konkurencyjności na rynku usług menadżerskich, ale dla pacjentów liczba specjalistów do wyboru pozostaje niezmienna. Czy będzie jeden podmiot leczniczy, czy będzie ich setka, to dla pacjentów liczy się wybór lekarza i specjalisty. Jeżeli specjalistów jest zbyt mało na potrzeby pacjentów, to mnożenie kontraktów z podmiotami leczniczymi nic nie pomoże. W medycynie lekarz to ekspert od zdrowia, który ma swoją autonomię w podejmowaniu decyzji klinicznych i prowadzeniu leczenia. Tą autonomię wzmacnia i chroni samorząd lekarski. Od zawsze, nawet przed wprowadzeniem niby rynku usług zdrowotnych, lekarze konkurowali ze sobą w sferze kompetencji i umiejętności. Pacjenci od zawsze mówili między sobą kto leczy najlepiej i do kogo warto się udać, za wszelką cenę. Tak więc wolny wybór lekarza jest od zawsze i będzie dalej. Podobnie konkurencyjność między specjalistami była od zawsze i będzie trwać dalej. Środowisko lekarskie i innych zawodów medycznych bardziej lub mniej dba o jasne i zdrowe zasady konkurowania ze sobą. Czasami wybuchają publiczne spory i kontrowersje, ale można odnieść wrażenie, że solidarność wśród lekarzy jest relatywnie większa, w porównaniu do innych profesji. W związku z powyższym liczenie ilu pacjentów przypada na podmiot leczniczy i wyciąganie z tego wniosku o zdrowej konkurencyjności jest samooszukiwanie siebie i innych. Prawdziwa konkurencja dokonuje się między indywidualnymi specjalistami albo zespołami terapeutycznymi. Czy funkcjonują oni w ramach jednego podmiotu leczniczego, czy wielu różnych, to jest sprawa wtórna. Oczywiście usytuowanie zespołu terapeutycznego w autonomicznej strukturze organizacyjnej ułatwia jego sprawne funkcjonowanie. Tak więc, w Centrum Zdrowia Psychicznego, który jest podmiotem leczniczym odpowiedzialnym terytorialnie za zorganizowanie środowiskowej opieki psychiatrycznej dla osób jej potrzebujących, z budżetem ustalonym na podstawie stawki ‘per capita” na mieszkańca tego obszaru, może wewnętrznie wprowadzi mechanizm konkurencyjności miedzy zespołami terapeutycznymi określając wskaźniki ilościowe i jakościowe ich pracy terapeutycznej. Nie potrzeba do tego zarządzeń prezesa NFZ-u, bo kierownik CZP jest autonomicznym i kompetentnym menadżerem. Tym bardziej, gdy w jego kontrakcie menadżerskim będzie zapisane takie zadanie i cele.
ZADANIA NA NAJBLIŻSZĄ PRZYSZŁOŚĆ
Ministerstwo Zdrowia i Narodowy Fundusz Zdrowia, którzy reprezentują ogół mieszkańców, w tym świadczeniobiorców świadczeń zdrowotnych w zakresie zdrowia psychicznego powinni patrzeć jednocześnie na trzy cele, które stanowią potrójny cel, czyli inaczej mówiąc „trójcel”
1. Potrzeby zdrowotne i społeczne związane ze zdrowiem psychicznym
2. Standardy terapeutyczne i warunki pracy zespołów terapeutycznych
3. Efektywne i funkcjonalne standardy organizacyjne zapewniające warunki do wykonywania wysokiej jakości świadczeń zdrowotnych zaspokajających potrzeby zdrowotny osób z problemami zdrowia psychicznego.
W najbliższym czasie zadaniem Ministerstwa Zdrowia i NFZ jest przygotowanie nowelizacji ustawy o ochronie zdrowia psychicznego, opracowanie na nowo, uaktualnienie i unowocześnienie rozporządzenia o świadczeniach gwarantowanych w zakresie opieki psychiatrycznej, które jest de facto standardem organizacyjnym opieki psychiatrycznej i leczenia uzależnień.
Środowisko profesjonalistów powinno pilnie przygotować i uzgodnić standardy terapeutyczne środowiskowej opieki psychiatrycznej, bo bez nich trudno wiedzieć, jakie powinny być standardy organizacyjne.
Środowisko osób z doświadczeniem kryzysu psychicznego i leczenia psychiatrycznego trzeba, aby nadal się organizowali, rośli w siłę, stawali się coraz bardziej świadomi swoich potrzeb i głośno, publicznie o nich mówili.
Rzeszów, 15 lipca 2021
FUNDAMENT SYSTEMU OCHRONY ZDROWIA PSYCHICZNEGO
Czym jest ochrona zdrowia psychicznego?
Zgodnie z definicją Światowej Organizacji Zdrowia (WHO) oznacza stan „fizycznego, psychicznego i społecznego dobrostanu będącego wynikiem interakcji jednostki i środowiska”. ... System ochrony zdrowia (wg WHO) łączy aktywności, których celem jest promowanie, odtwarzanie i utrzymywanie zdrowia. /internet/
Ochrona zdrowia - to polityka społ. wszelka społeczna działalność, której celem jest zapobieganie chorobom i ich leczenie, utrzymanie rozwoju psychicznego, fizycznego i społecznego człowieka, przedłużanie życia, zapewnienie zdrowego rozwoju następnym pokoleniom /Encyklopedia PWN/
Poniżej są fragmenty prezentacji sygnowanej przez NFZ, autorstwa Martyny Giefert, Karoliny Jarzębskiej, Małgorzaty Łupiny, Wojciecha Szczerby - gdy prezesem NFZ była Agnieszka Pachciarz od 26/27 czerwca 2012 do 19 grudnia 2013.
Co to jest system ochrony zdrowia?
System opieki zdrowotnej w Polsce - zespół osób i instytucji mający za zadanie zapewnić opiekę zdrowotną ludności. Polski system opieki zdrowotnej oparty jest na modelu ubezpieczeniowym. Ochrone zdrowia można z pewnością zaliczyć do wartości społecznie uznanych, wobec tego system zdrowotny można uznać za jeden z podsystemów systemu politycznego. Zasadniczą koncepcją określającą miejsce państwa w systemie ochrony zdrowia oraz jego politykę zdrowotną jest stewardship Pojęcie to pojawiło się w raporcie Światowej Organizacji Zdrowia (WHO) z 2000 r. i oznacza odpowiedzialność państwa za ochronę zdrowia obywateli. Władze państwowe są więc podmiotem, któremu powierzono realizację celu zdrowotnego. System ochrony zdrowia (zdrowotny) wraz z jego otoczeniem jest złożony z różnych elementów (struktury rządowe, samorządowe, zasoby medyczne, pacjenci itd.), a jego zasadniczym celem jest ochrona zdrowia obywateli. Koncepcja tzw. trójkąta dzieli uczestników systemu zdrowotnego na 3 grupy: świadczeniobiorców (pacjentów), świadczeniodawców (lekarze, Zakłady Opieki Zdrowotnej – ZOZ) i płatnika (czyli ubezpieczyciela finansującego świadczenia) zwanego trzecią stroną.
Solidaryzm, powszechność i obligatoryjność
Solidaryzm to współuczestniczenie w systemie różnych jednostek polegające na wzajemnej partycypacji w kosztach systemu. Oznacza to, że w finansowaniu opieki zdrowotnej ludzi o gorszych warunkach zdrowotnych czy społecznych (np. uboższych, starszych i przewlekle chorych) uczestniczy pozostała część społeczeństwa. Solidaryzm jest więc wartością uzasadniającą istnienie systemu powszechnego i obligatoryjnego (przymusowego) zabezpieczenia zdrowotnego ze strony państwa. Powszechność i obligatoryjność zabezpieczenia zdrowotnego oznaczają, że objęci są nim wszyscy obywatele.
Narodowy fundusz zdrowia
(NFZ) – państwowa jednostka organizacyjna działająca na podstawie ustawy z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych. Fundusz wypełnia w polskim systemie opieki zdrowotnej funkcję płatnika: ze środków pochodzących z obowiązkowych składek ubezpieczenia zdrowotnego, NFZ finansuje świadczenia zdrowotne udzielane ubezpieczonym i refunduje leki.
Podstawy prawne:
Konstytucja Rzeczpospolitej Polskiej z 2 kwietnia 1997
Ustawa z dnia 30 sierpnia 1991 r. o zakładach opieki zdrowotnej (tekst jednolity – Dz. U. z 2007 r. Nr 14, poz 89)
Ustawa z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (Dz. U. z 2004 r. Nr 210, poz 2135 z póź. zm.)
Zadania NFZ:
zarządzanie środkami finansowymi (określenie jakości, dostępności kosztów świadczeń opieki zdrowotnej i ich analiza)
przeprowadzanie konkursów ofert
finansowanie świadczeń opieki zdrowotnej
opracowywanie, realizowanie i finansowanie programów zdrowotnych
monitorowanie ordynacji lekarskich
promocja zdrowia
prowadzenie Centralnego Wykazu Ubezpieczonych
realizacja programów zdrowotnych
prowadzenie działalności promocyjnej i informacyjnej w zakresie ochrony zdrowia
rozliczanie kosztów świadczeń opieki zdrowotnej finansowej z budżetu państw
Zakres świadczeń zdrowotnych
Zakres świadczeń zdrowotnych przysługujących świadczeniobiorcom.
Świadczeniobiorcy mają, na zasadach określonych w ustawie, prawo do świadczeń opieki zdrowotnej, których celem jest zachowanie zdrowia, zapobieganie chorobom i urazom, wczesne wykrywanie chorób, leczenie, pielęgnacja oraz zapobieganie niepełnosprawności i jej ograniczanie.
Świadczeniobiorcy zapewnia się i finansuje ze środków publicznych na zasadach i w zakresie określonych w ustawie:
badanie diagnostyczne, w tym medyczną diagnostykę laboratoryjną;
świadczenia na rzecz zachowania zdrowia, zapobiegania chorobom i wczesnego wykrywania chorób, w tym obowiązkowe szczepienia ochronne;
podstawową opiekę zdrowotną;
świadczenia w środowisku nauczania i wychowania;
ambulatoryjne świadczenia specjalistyczne;
rehabilitację leczniczą;
świadczenia stomatologiczne;
leczenie szpitalne;
świadczenia wysokospecjalistyczne;
Ustawa z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (Dz. U. z 2004 r. Nr 210, poz 2135 z póź. zm.)
Art. 5. Użyte w ustawie określenia oznaczają:
29) potrzeby zdrowotne – liczbę i rodzaj świadczeń opieki zdrowotnej, które powinny być zapewnione w celu zachowania, przywrócenia lub poprawy zdrowia danej grupy świadczeniobiorców;
34) świadczenie opieki zdrowotnej – świadczenie zdrowotne, świadczenie zdrowotne rzeczowe i świadczenie towarzyszące;
37) świadczenie zdrowotne rzeczowe – związane z procesem leczenia leki, środki spożywcze specjalnego przeznaczenia żywieniowego i wyroby medyczne;
38) świadczenie towarzyszące – zakwaterowanie i adekwatne do stanu zdrowia wyżywienie w szpitalu lub w innym zakładzie leczniczym podmiotu leczniczego wykonującego działalność leczniczą w rodzaju stacjonarne i całodobowe świadczenia zdrowotne w rozumieniu przepisów o działalności leczniczej, usługi transportu oraz transportu sanitarnego, a także zakwaterowanie poza zakładem leczniczym podmiotu leczniczego, jeżeli konieczność jego zapewnienia wynika z warunków określonych dla danego świadczenia gwarantowanego;
40) świadczenie zdrowotne – działanie służące profilaktyce, zachowaniu, ratowaniu, przywracaniu lub poprawie zdrowia oraz inne działanie medyczne wynikające z procesu leczenia lub przepisów odrębnych regulujących zasady ich udzielania;
Dz. U. 2004 Nr 210 poz. 2135 USTAWA z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (23.07.2020 )
Ustawa o działalności leczniczej z 2009 roku
Art. 2. 1. Użyte w ustawie określenia oznaczają:
Ust. 10) świadczenie zdrowotne – działania służące zachowaniu, ratowaniu, przywracaniu lub poprawie zdrowia oraz inne działania medyczne wynikające z procesu leczenia lub przepisów odrębnych regulujących zasady ich wykonywania;
Dz.U. 2020 poz. 295 Obwieszczenie Marszałka Sejmu Rzeczypospolitej Polskiej z dnia 28 stycznia 2020 r. w sprawie ogłoszenia jednolitego tekstu ustawy o działalności leczniczej
OCHRONA ZDROWIA PSYCHICZNEGO
Ilustracją tego, czym jest ochrona zdrowia psychicznego może być schemat , wachlarz, spektrum działań służących zachowaniu, ratowaniu, przywracaniu lub poprawie zdrowia zdrowia psychicznego, który w pierwotnej wersji został opublikowany przez Amerykański Instytut Zdrowia w 1994 roku (Reducing Risks for Mental Disorders: Frontiers for Preventive Intervention Research (1994), Patricia J. Mrazek and Robert J. Haggerty, Editors; Committee on Prevention of Mental Disorders, Institute of Medicine 1994)
The Mental Health Intervention Spectrum for Mental Disorders (1994)
We współczesnej wersji spektrum działań w ochronie zdrowia psychicznego przedstawia się następująco:
California, USA, 2020 (Źródło - https://acmhsa.org )
W Polsce ochrona zdrowia psychicznego jest zdefiniowana ustawowo poprzez wykaz zadań, które na to się składają:
Art. 2. 1. Ochrona zdrowia psychicznego obejmuje realizację zadań dotyczących w szczególności:
1) promocji zdrowia psychicznego i zapobiegania zaburzeniom psychicznym;
2) zapewnienia osobom z zaburzeniami psychicznymi wielostronnej i powszechnie dostępnej opieki zdrowotnej oraz innych form opieki i pomocy niezbędnych do życia w środowisku rodzinnym i społecznym;
3) kształtowania wobec osób z zaburzeniami psychicznymi właściwych postaw społecznych, a zwłaszcza zrozumienia, tolerancji, życzliwości, a także przeciwdziałania ich dyskryminacji.
2. Zadania, o których mowa w ust. 1 pkt 1, są realizowane w ramach Narodowego Programu Zdrowia, o którym mowa w art. 9 ust. 1 ustawy z dnia 11 września 2015 r. o zdrowiu publicznym (Dz. U. z 2019 r. poz. 2365 oraz z 2020 r. poz. 322), zwanego dalej „Narodowym Programem Zdrowia”, a zadania, o których mowa w ust. 1 pkt 2 i 3, poprzez działania określone w Narodowym Programie Ochrony Zdrowia Psychicznego.
(Źródło: Dz.U. 2020 poz. 685 Ustawa o ochronie zdrowia psychicznego - tekst jednolity)
W dokumentach WHO definicja zdrowia psychicznego wprost odwołuje się do definicji zdrowia, bo uwzględnia ona integralnie trzy wymiary: dobrostan fizyczny, psychiczny i społeczny. WHO i inne międzynarodowe instytucje eksperckie rekomendują do wdrożenia model środowiskowej opieki psychiatrycznej, który stawia za cel zdrowienie (recovery), czyli osiągnięcie dobrostanu psychicznego, samorealizację celów osobistych i optymalne funkcjonowanie społeczne osób z doświadczeniem kryzysu psychicznego, a nie jedynie redukcję lub usunięcie objawów zaburzeń psychicznych. Współczesne badania i teorie naukowe w dziedzinie psychiatrii wspierają pogląd, że zaburzenia psychiczne są wynikiem splotu wzajemnie oddziaływujących na siebie czynników biologicznych, psychicznych i społecznych. Zgodnie z naukowym poglądem na naturę zaburzeń psychicznych (przyczyny, obraz kliniczny, przebieg) do ich leczenia zalecane są kompleksowe, zintegrowane, indywidualnie dostosowane do potrzeb oddziaływania biologiczne, psychologiczne i społeczne.
W Polsce administracja państwowa i samorządowa odpowiada za ochronę zdrowia psychicznego mieszkańców na obszarze odpowiedzialności terytorialnej (powiat, dzielnica). Na ochronę zdrowia psychicznego składają się świadczenia zdrowotne oraz inne formy opieki i pomocy niezbędnych do życia w środowisku rodzinnym i społecznym
Ochrona zdrowia psychicznego ma charakter zróżnicowany (promocja zdrowia psychicznego, profilaktyka, terapia, rehabilitacja psychiczna i społeczna) i wielosektorowy (ochrona zdrowia, edukacja, pomoc społeczna, aktywizacja zawodowa). W każdym powiecie powinien być wskazany organ planistyczny i decyzyjny odpowiedzialny za diagnozowanie potrzeb zdrowotnych, edukacyjnych i społecznych nierozerwalnie związanych ze zdrowiem psychicznym oraz planowanie, wdrażanie i monitorowanie działań oraz ewaluowanie ich rezultatów. Podstawą działania tego organu powinien być lokalny program ochrony zdrowia psychicznego. Lokalny budżet ochrony zdrowia psychicznego to ogół środków z różnych źródeł finansowania dedykowanych na rzecz realizacji celów programu. Należy dążyć do tego, aby alokacja środków na ochronę zdrowia psychicznego była równomiernie rozłożona w skali kraju. Docelowo lokalny budżet ochrony zdrowia psychicznego w przeliczeniu na jednego mieszkańca powinien być podobny we wszystkich obszarach odpowiedzialności terytorialnej, aby zapewnić zrównoważone w skali kraju zaspokojenie potrzeb zdrowia psychicznego.
Narodowy Fundusz Zdrowia odpowiada za finansowanie świadczeń zdrowotnych, zaś Centrum Zdrowia Psychicznego (jeden lub sieć podmiotów leczniczych) odpowiada za ich realizację na obszarze odpowiedzialności terytorialnej.
Zgodnie z wcześniej przyjętymi założeniami i przepisami prawa świadczenia zdrowotne w zakresie zdrowia psychicznego, finansowane przez NFZ i realizowane przez CZP, oprócz świadczeń terapeutycznych, powinny obejmować promocję zdrowia psychicznego i zapobieganie zaburzeniom psychicznym, ze szczególnym uwzględnieniem wczesnej pomocy w kryzysach psychicznych, kształtowania pozytywnych postaw wobec osób w kryzysie psychicznym oraz przeciwdziałania stygmatyzacji osób za zaburzeniami psychicznymi.
Promocja zdrowia psychicznego i uniwersalna profilaktyka zaburzeń psychicznych może mieć różne źródła finansowania np. Narodowy Program Zdrowia. Jednakże przedstawiciele NFZ i CZP powinni współuczestniczyć w opracowaniu lokalnego programu promocji zdrowia psychicznego i uniwersalnej profilaktyki problemów zdrowia psychicznego.
Profilaktyka selektywna obejmująca członków rodzin osób z zaburzeniami psychicznymi powinna być elementem świadczeń zdrowotnych finansowanych przez NFZ i realizowanych przez CZP. Kryzys psychiczny, to nie tylko przejaw zaburzenia psychicznego i cierpienie psychiczne dla osoby, która go doświadcza, ale także obciążenie i czynnik ryzyka dla członków rodziny. Opieka psychiatryczna dla osób z zaburzeniami psychicznymi powinna obligatoryjnie obejmować wsparcie członków ich rodzin, odpowiednio dzieci i dorosłych. W procesie diagnostyczno-terapeutycznym członkowie rodziny są źródłem informacji o pacjencie i współtworzą oparcie społeczne, które jest jednym z czynników leczących, ale jednocześnie sami mogą potrzebować wsparcia, które należy im udzielić. Zapisy w rozporządzeniu „koszykowym” o „działaniach informacyjno-konsultacyjnych dla rodzin” powinny być poszerzone o „działania wspierające” oraz odpowiednio finansowane w raamch świadczeń zdrowotnych.
Profilaktyka wskazująca, rozumiana w sposób operacyjny, jako wczesna pomoc psychologiczna dla osób z problemami zdrowia psychicznego (emocji i zachowania), u których nie ma pełnoobjawowego obrazu klinicznego zaburzeń psychicznych lub nie ma jeszcze ustalonego rozpoznania lekarskiego zaburzenia psychicznego („ F” wg. ICD-10)
W praktyce oznacza to, że NFZ powinien finansować, a CZP realizować, wczesną pomoc dla osób, które szukają pomocy psychologicznej lub opieki psychiatrycznej, chociaż nie są lub nie mogą być zakwalifikowane, jako osoby z zaburzeniami psychicznymi. Należy zapewnić możliwość skorzystania z porad psychologicznych lub konsultacji psychiatrycznych do 5 kontaktów bez rozpoznania „F”. W razie potrzeby dalszej pomocy psychologicznej, psychoterapeutycznej lub opieki psychiatrycznej wymagana będzie diagnoza i rozpoznanie lekarskie zaburzenia psychicznego.
Ponadto, profilaktyka wskazująca obejmuje także wczesną interwencję kryzysową, gdy problem zgłaszają członkowie rodziny. Osoby dorosłe doświadczające kryzysu psychicznego nie zawsze mają zachowany krytycyzm swojego stanu zdrowia i nie odczuwają potrzeby poszukiwania pomocy. Kryzys psychiczny jest zauważony przez członków rodziny lub osoby z szerszej sieci społecznej. Należy sfinansować i realizować udzielanie wczesnej pomocy na podstawie zgłoszenia przez osoby bliskie, polegającej na nawiązaniu kontaktu z osobą w kryzysie psychicznym z prawem do zachowania anonimowości. Oznacza to, że interwencja kryzysowa powinna być udokumentowana i sprawozdawana na podstawie PESEL-u osoby zamawiającej pomoc, a nie osoby w kryzysie psychicznym. Dokumentację medyczną, kartę pacjenta i historię leczenia zakłada się na PESEL osoby w kryzysie psychicznym gdy wyrazi zgodę na leczenie lub zostanie objęta leczeniem bez jej zgody w trybie określonym przez ustawę o ochronie zdrowia psychicznego.
Działania terapeutyczne adresowane do osób z ustalonym lekarskim rozpoznaniem zaburzenia psychicznego powinny odpowiadać ich potrzebom i być zgodne ze standardami terapeutycznymi. Rozporządzenie o świadczeniach gwarantowanych ma zapewnić warunki organizacyjne i finansowe do realizacji tych świadczeń zgodnie z indywidualnym planem terapii i zdrowienia, na który składa się konceptualizacja problemu i rozpoznanie zaburzenia psychicznego, zindywidualizowane cele i plan działań terapeutycznych.
FUNKCJONALNA STRUKTURA OPIEKI PSYCHIATRYCZNEJ Z JEDNORODNYMI GRUPAMI PACJENTÓW WEDŁUG POTRZEB ZDROWOTNYCH
Organizacja opieki psychiatrycznej powinna być dostosowana do potrzeb zdrowotnych, które są ustawowo zdefiniowane według „liczby i rodzaju świadczeń opieki zdrowotnej, które powinny być zapewnione w celu zachowania, przywrócenia lub poprawy zdrowia danej grupy świadczeniobiorców”. W obszarze zdrowia psychicznego należy wyróżnić dwie ogólne grupy pacjentów dorosłych ze względu na ich potrzeby:
A/ Osoby, dla których wystarczająca jest opieka poradniana
B/ Osoby, które potrzebują opieki środowiskowej
Celowo użyto określenia „opieka poradniana”, gdyż „opieka ambulatoryjna” w przepisach jest wieloznaczna. W ustawie o działalności leczniczej z 15 kwietnia 2011 roku ambulatoryjne świadczenia zdrowotne są dychotomicznie przeciwstawione stacjonarnym i całodobowym. W ustawie o ochronie zdrowia psychicznego i rozporządzeniach wykonawczych zapisano podział psychiatrycznej opieki zdrowotnej na formę pomocy doraźnej, ambulatoryjnej, dziennej, szpitalnej i środowiskowej. Stąd opieka ambulatoryjna kojarzona jest ze świadczeniami w poradni zdrowia psychicznego, chociaż świadczenia w zespole leczenia środowiskowego mogą być wykonywane w warunkach wizyt domowych lub porad udzielanych w placówce.
Opieka poradniana (grupa A) dotyczy osób, dla których właściwą formą opieki jest poradnictwo psychologiczne, psychoterapia i terapia lekarska prowadzona w warunkach ambulatoryjnych (poradnianych, gabinetowych) bez włączania intensywnych form opieki środowiskowej, dziennej i całodobowej oraz oparcia społecznego. Z założenia dotyczy to osób, które mają lekkie lub umiarkowanie nasilony zaburzenia psychiczne, zachowują zdolność samoopieki, utrzymują się w rolach społecznych i zawodowych. Utrzymanie ról rodzinnych, kontynuacja nauki i aktywność zawodowa są istotnymi czynnikami sprzyjającymi zdrowieniu.
Kryterium graniczne, to na przykład zwolnienie lekarskie z nauki lub od pracy do 1 miesiąca w roku. Dłuższe zwolnienie lekarskie kwalifikuje do opieki środowiskowej. Ponadto opieka poradniana powinna być zakończona na przykład do 2 lat. Przewlekłość psychoterapii lub terapii lekarskiej wskazuje na bardziej intensywną opiekę środowiskową.
Opieka środowiskowa (grupa B) dotyczy osób doświadczających kryzysu psychicznego z deficytem samo-opieki, gdy zgłoszenie problemu i zamówienie pomocy pochodzi od osób z rodziny i sieci społecznej, hospitalizowanych lub objętych leczeniem domowym, potrzebujących dodatkowego oparcia społecznego, rentowego, dłuższego niż miesiąc zwolnienia lekarskiego, orzeczenia o niepełnosprawności i innych form wsparcia społecznego i aktywizacji zawodowej.
Zaproponowany podział odpowiada tradycyjnemu rozróżnieniu na opiekę bierną lub czynną. Jednakże należałoby zmodyfikować ich definicje, w kierunku bardziej operacyjnym, przyjmując jako kryterium rodzaj i intensywność opieki, a nie subiektywną ocenę zdolności pacjenta do samoopieki. Każda z grup ogólnych A i B może zawierać podgrupy pacjentów z podobnymi potrzebami zdrowotnymi i odpowiadającym im zakresem świadczeń zdrowotnych.
Grupa osób A w opiece poradnianej dzieli się na podgrupy:
a) osoby, które potrzebują jedynie oddziaływania psychologiczne i niefarmakologiczne oddziaływania biologiczne (rozmowa psychologiczna, psychoterapia, rozmowa lekarska bez farmakoterapii).
b) osoby, które potrzebują psychoterapii łączonej z farmakoterapią, z możliwością skorzystania ze zwolnienia lekarskiego do 1 miesiąca w roku.
W opiece poradnianej terapia powinna być ewaluowana co pół roku i nie powinna trwać dłużej niż 2 lata. Jeżeli zaburzenia psychiczne stają się przewlekłe, to po dwóch latach pacjent powinien być zakwalifikowany do opieki środowiskowej, bardziej intensywnej.
Grupa osób B w opiece środowiskowej jest także zróżnicowana, ale wspólnym mianownikiem jest intensywne i wielodyscyplinarne oddziaływanie terapeutyczne z włączeniem oparcia społecznego. W opiece środowiskowej oprócz diagnozy klinicznej i rozpoznania zaburzenia psychicznego według ICD-10, wymagana jest diagnoza funkcjonalna według ICF, aktualizowana co pół roku lub raz do roku. To oznacza, że opieka poradniana nie może być podstawą uzyskania świadczeń rentowych lub orzeczenia o niepełnosprawności psychicznej. Do tego wymagana jest diagnoza funkcjonalna i udokumentowana ewaluacja indywidualnego planu terapii i zdrowienia.
FINANSOWANIE ŚWIADCZEŃ PSYCHIATRYCZNEJ OPIEKI ZDROWOTNEJ WEDŁUG POTRZEB ZDROWOTNYCH
W 2017 roku Ministerstwo Zdrowia opublikowało mapę potrzeb zdrowotnych w zakresie psychiatrycznej opieki zdrowotnej. Ten dokument ukazał słabość sprawozdawczości w identyfikowaniu potrzeb zdrowotnych. Wykaz liczby pacjentów i ilości wykonanych świadczeń bez odniesienia do diagnozy rozpowszechnienia zaburzeń psychicznych w populacji oraz standardów terapeutycznych nie odpowiada na pytanie, czy wykonane świadczenia dla zarejestrowanej grupy pacjentów, to jest tym, co powinno być zapewnione w celu zachowania, przywrócenia lub poprawy zdrowia psychicznego w danej populacji.
Po pierwsze w każdej populacji są osoby, które subiektywnie odczuwają dużą dokuczliwość objawów psychicznych, chociaż z perspektywy profesjonalistów mają lekkie lub umiarkowane zaburzenia psychiczne. Te osoby są bardzo aktywne w poszukiwaniu pomocy i absorbujące w kontakcie terapeutycznym.
Po drugie w każdej populacji są osoby, które zaprzeczają temu, że są w poważnym stanie psychicznym i w związku z tym nie zgłaszają się po pomoc, aż dochodzi do poważnych i zagrażających sytuacji kryzysowych.
Po trzecie w każdej populacji są osoby, które oczekują od specjalistów pomocy w usunięciu dyskomfortu i cierpienia psychicznego na poziomie objawowym bez dotykania przyczyn i uwarunkowań ich wywołujących lub podtrzymujących. W psychiatrii jest zauważalna presja oczekiwań na uzyskanie korzyści wtórnych, które nie służą zdrowieniu.
Sposób organizacji i finansowania opieki psychiatrycznej sprzyja lub utrudnia zaspokajaniu różnych potrzeb zdrowia psychicznego. W opiece poradnianej porady lekarskie i psychologiczne oraz sesje psychoterapeutyczne mają jasno określone standardy czasowe. Osoby z lekkimi i umiarkowanymi zaburzeniami psychicznymi są zdolne do samo-opieki i dzięki temu mogą samodzielnie ustalać kontrakt terapeutyczny z profesjonalistami. Limit czasowy opieki poradnianej do roku lub 2 lat zabezpiecza przed przewlekłością opieki nieadekwatnej do potrzeb. Opiekę poradnianą zwykle prowadzi jeden lub najwyżej dwóch terapeutów na jednego pacjenta (psycholog lub psychoterapeuta lub psychiatra). W związku z tym nie ma konieczności koordynowania opieki. Z powyższego wynika, że opiece poradnianej finansowanie świadczeń na podstawie wykonania „fee-for-service” ze standardową wyceną produktów jest w miarę odpowiednie do potrzeb zdrowotnych i standardów terapeutycznych.
Inaczej jest w opiece środowiskowej. Osoby doświadczające ostrych i ciężkich kryzysów psychicznych oraz osoby z przewlekłymi zaburzeniami psychicznymi, którym towarzyszy pogorszenie funkcjonowania poznawczego i społecznego potrzebują kompleksowych, zróżnicowanych, wielodyscyplinarnych, wielosektrowych i zespołowo udzielanych świadczeń zdrowotnych, które trzeba skoordynować z oparciem społecznym. To jest działanie bardzo złożone o zmiennej dynamice potrzeb. W tym przypadku bardziej adekwatne jest finansowanie „pakietowe”, które zapewnia utrzymanie zespołów terapeutycznych w gotowości do elastycznego i zindywidualizowanego odpowiadania na potrzeby osób w kryzysie psychicznym i ich rodzin.
Stwierdzenie, że opieka poradniana z wcześniej opisanymi warunkami może być finansowana według wykonania „fee-for-service” nie oznacza, że dotychczasowy system rozliczeń był optymalny. Do czasu, gdy wszystkie produkty rozliczeniowe tj. porady i sesje miały określone standardy czasowe, to punktową wycenę tych świadczeń można było konwertować na stawkę godzinową. W praktyce wyceniono godzinę pracy terapeutycznej (kontaktu z pacjentem) wykonanej przez różnych specjalistów: lekarzy psychiatrów, psychologów i psychoterapeutów, w zależności od wykształcenia i kompetencji. Stawka godzinowa psychoterapeuty indywidualnego była wyceniona najwyżej, potem był lekarz psychiatra, a dalej psycholog z najniższą stawką godzinową. Należało jednak być bardziej konsekwentnym w tego rodzaju taryfikacji świadczeń. Przykładowo stawka godzinowa lekarza psychiatry z certyfikatem psychoterapeuty powinna być wyższa od lekarza bez umiejętności prowadzania rozmów terapeutycznych i konceptualizacji poza standardami psychoterapeutycznymi. Ponadto stawka godzinowa specjalisty, który byłby jednocześnie lekarzem psychiatrą, psychoterapeutą indywidualnym i systemowym terapeutą rodzin powinna być jeszcze wyższa od pozostałych. Generalnie im wyższe kwalifikacje, tym wyższa stawka godzinowa. Podobnie w przypadku psychologów i psychoterapeutów, którzy częstą pełnią te dwie role zawodowe jednocześnie, a w ramach swojej profesji mają zróżnicowane poziomy kompetencji. System wynagradzania powinien zachęcać do podnoszenia kwalifikacji, a pozostawania na podstawowym poziomie. Ponadto, wskazane byłyby wskaźniki jakości pracy terapeutycznej, które podwyższałyby stawkę godzinową. Wskaźnikiem jakości może być ankieta dotycząca spełnienia oczekiwań i satysfakcji pacjentów z terapii, badanie rezultatów terapii w zakresie redukcji objawów, poprawy funkcjonowania, czy stopnia osiągnięcia uzgodnionych wcześniej indywidualnych celów terapeutycznych. Specjalista, którego praca terapeutyczna ma wyższą jakość i przynosi lepsze rezultaty powinien być bardziej doceniony w jednostce czasu. To, że taki specjalista ma więcej zgłaszających się pacjentów nie jest żadnym wyróżnieniem, bo chcąc więcej zarabiać musi pracować dłużej. W sytuacji deficytu specjalistów na tak zwanym „NFZ-etowskim rynku usług medycznych”, czyli przewaga popytu nad podażą, wcale nie przysparza korzyści bardziej kompetentnym i umiejętnym terapeutom. Wszyscy mają zapełnione terminarze i kolejki oczekujących.
W dotychczasowym systemie rozliczeń świadczeń ambulatoryjnych zastrzeżenie budzi także sposób rozliczania sesji grupowych, rodzinnych i wsparcia psychospołecznego na liczbę uczestników. Ogólnie wiadomo, że prowadzenie sesji psychoterapeutycznych z więcej niż jedną osobą wymaga więcej umiejętności i wysiłku, w porównaniu do sesji indywidualnych, z racji większej ilości interakcji i danych do konceptualizacji. Tymczasem sesje małżeńskie lub rodzinne, rozliczane maksymalnie do trzech uczestników były gorzej wycenione w porównaniu do sesji psychoterapii indywidualnej. Tak więc, bardziej czytelny i konsekwentny jest spójny system wyceny świadczeń ze standardami czasowymi odpowiednio do wykształcenia, kwalifikacji, umiejętności i jakości pracy terapeutycznej.
Ponadto przy wycenie świadczeń należy pamiętać, że praca diagnostyczno-terapeutyczna nie polega tylko na kontakcie z pacjentem. Specjalista musi wykonać wiele innych czynności poza kontaktem z pacjentem np. prowadzenie dokumentacji medycznej, opracowanie wyników badań psychologicznych lub lekarskich, pisanie opinii, odbywanie konsultacji z innymi specjalistami lub superwizji, zajmowanie się sprawami organizacyjnymi i administracyjnymi. Te dodatkowe czynności, nie objęte sprawozdawczością do NFZ, wymagają dodatkowego czasu pracy, szacunkowo od 20 do 50 procent czasu kontaktu z pacjentem. W praktyce, niektórzy specjaliści skracają czas kontaktu terapeutycznego z pacjentem, aby w ustalonym standardzie czasowym wykonać te dodatkowe czynności. To wydaje się być racjonalnym ekonomicznie zachowaniem. To reguły powinny być jasne i jednoznaczne, ile czasu należy się na kontakt z pacjentem, bo to jest jeden ze wskaźników jakości świadczenia terapeutycznego. Pacjenci zwracają uwagę na to, w jaki sposób i jak długo rozmawia nimi lekarz, psycholog, czy psychoterapeuta.
Odrębną kwestią jest to, czy taryfikacja świadczeń poradnianych (porad i sesji) musi być ujednolicona w całym kraju zarządzeniem prezesa NFZ, czy może być kształtowana autonomicznie w ramach podmiotu leczniczego, Centrum Zdrowia Psychicznego.
Podsumowując ten wątek można powiedzieć, że im prostsze przypadki, lżejsze problemy zdrowia psychicznego, bardziej rutynowe i ustrukturalizowane działania diagnostyczno-terapeutyczne, tym bardziej system finansowania świadczeń i wynagradzania za ich wykonanie „fee-for-service” jest odpowiedni. Z kolei im bardziej ostrzejsze kryzysy psychiczne, cięższe i przewlekłe zaburzenia psychiczne, wymagające zróżnicowanych, otwartych na sieć społeczną, wielodyscyplinarnych i wielosektorowych, zespołowych oddziaływań terapeutycznych, tym bardziej system finansowania i wynagradzania za wykonanie ‘fee-for-service” jest nieadekwatny i staje się wręcz szkodliwy. W sprawach o większej skali przedsięwzięcia, przy dużej złożoności i niejednoznaczności materii bardziej zasadne ekonomicznie jest rozliczenie za wykonane dzieło, rezultat, a nie za ilość wykonanych czynności. W kwestii opieki nad dzieckiem rodzice umawiają się z opiekunkami na godziny. W sferze budownictwa mieszkaniowego ludzie umawiają się o dzieło i płacą za wybudowany zgodnie z projektem i standardami i oddany do użytku dom , a nie za ilość czynności i czasu poświęconego na jego budowę. Dla osób myślących racjonalnie jest oczywiste, że w ekonomii należy robić to co maksymalizuje zysk. W rozliczeniach za wykonanie korzystne jest skracanie czasu i upraszczanie czynności, o ile pozwalają na to warunki umowy. A tak się dzieje w opiece psychiatrycznej, w której rozlicza się bardzo złożone działania terapeutyczne dla w zróżnicowanych przypadkach poprzez uśrednioną jednostkę rozliczeniową, tak zwany „osobodzień”. Co składa się na „osobodzień” i na ile to jest adekwatne do potrzeb pacjenta i na ile przyczynia się do jego zdrowienia, to jest poza obszarem zainteresowania płatnika publicznego.
ORGANIZACJA PSYCHIATRYCZNEJ OPIEKI ŚRODOWISKOWEJ Z BUDŻETEM KAPITACYJNYM
Rozpowszechnienie zaburzeń psychicznych w populacji nie jest dokładnie równomierne, bo zaburzenia psychiczne niezależnie od podłoża biologicznego, ze swojej natury są wrażliwe na oddziaływania społeczne i kulturowe. Ogólnie wiadomo, że tak zwane cięższe zaburzenia psychiczne moją większą komponentę uwarunkowań biologicznych np. schizofrenia, zaburzenia afektywne dwubiegunowe, ciężka depresja. Stąd ich rozpowszechnienie jest bardziej równomierne w społeczeństwie. Dlatego w opiece środowiskowej, która jest dedykowana przede wszystkim dla osób doświadczających ostrych i ciężkich kryzysów psychicznych oraz przewlekłych zaburzeń psychicznych można w miarę dokładnie oszacować skalę potrzeb zdrowotno-społecznych i nakładów na opiekę psychiatryczną z oparciem społecznym w danej populacji proporcjonalnie do liczby mieszkańców. Z praktyki klinicznej w wielu krajach na świecie wiadomo, że średnio na populację 50 tysięcy mieszkańców jest około 250 osób chorujących psychicznie ze znacznymi deficytami społecznymi, którzy wymagają szerokiej i długotrwałej, wielodyscyplinarnej i wieloaspektowej, środowiskowej opieki psychiatrycznej z oparciem społecznym. W ewaluacji skuteczności i efektywności opieki środowiskowej przyjmuje się perspektywę wieloletnią, która uwzględnia przede wszystkim zmiany w funkcjonowaniu i jakości życia pacjentów oraz wskaźniki spójności społecznej i zdrowienia w skali populacji , a nie szybką, lecz krótkotrwałą poprawę objawową u indywidualnych pacjentów.
W opiece poradnianej dedukowanej dla dorosłych pacjentów z lekko i umiarkowanymi zaburzeniami psychicznymi, którzy zwykle mają duże zasoby psychologiczne i społeczne do szybkiego przezwyciężenia łagodnego kryzysu psychicznego adekwatne jest stosowanie randomizowanych badań nad skutecznością poszczególnych technik terapeutycznych i leków (evidence based medicine).
W opiece środowiskowej dedykowanej dla osób z ostrymi i ciężkimi kryzysami psychicznymi oraz przewlekłymi zaburzeniami psychicznymi, którzy w dużym stopniu oprócz opieki psychiatrycznej potrzebują także oparcia społecznego właściwym sposobem ewaluacji skuteczności i efektywności są badania naturalistyczne, benchmarking, oparte na porównywaniu wskaźników w skali całej populacji w perspektywie wieloletniej.
Z powyższych powodów w opiece poradnianej dobrze sprawdza się finansowanie za wykonanie „fee-for-service”, zaś w opiece środowiskowej konieczne jest stabilne finansowanie „pakietowe” za całość opieki, którego wielkość można w miarę trafnie oszacować „per capita” na populację mieszkańców.
Oczywiście płatnik publiczny powinien systematycznie gromadzić dane o liczbie i rodzaju zgłaszanych problemów zdrowia psychicznego, monitorować, jak sprawnie i trafnie odbywa się triaż psychiatryczny, czyli na ile pilnie i adekwatnie udzielana jest pomoc, jakie wykonywane są działania diagnostyczne i terapeutyczne w zależności od rodzaju i poważności problemu zdrowia psychicznego, jakie cele terapeutyczne są uzgadniane z pacjentami i ich rodzinami, na ile planowane działania terapeutyczne i pomocowe są kompleksowe i odpowiadające na potrzeby, na ile są stosowane standardy terapeutyczne, ile i jaki kontakt terapeutyczny jest oferowany pacjentowi i jego rodzinie, ile i jakie są przepisywane leki lub inne oddziaływania biologiczne, ile trwa terapia i jakie przynosi rezultaty z perspektywy profesjonalistów w zakresie redukcji objawów oraz poprawy funkcjonowania oraz z perspektywy pacjenta i jego rodziny w zakresie satysfakcji ze świadczeń oraz poprawy jakości życia. Temu wszystkiemu powinna towarzyszyć analiza finansowa, jakie są koszty bezpośrednie opieki środowiskowej, ile czasu pochłania i kosztuje praca zespołu terapeutycznego nie tylko w kontakcie z pacjentem i jego rodziną, także wszystkie inne czynności niezbędne do zapewnienia właściwej opieki, ile kosztuje farmakoterapia oraz inne oddziaływania biologiczne oraz wszelkie inne koszty pochodne, rzeczowe, administracyjne, organizacyjne itd. Dopiero zbiór tych wielorakich danych gromadzonych przez kolejne lata pozwoli stopniowo na jakościowy rozwój opieki psychiatrycznej i usprawnianie jego efektywności ekonomicznej powiązanej z potrzebami zdrowotnymi i wynikami terapeutycznymi.
Na marginesie należy wyjaśnić, że w opiece psychiatrycznej badanie satysfakcji pacjentów ze świadczeń wymaga innego podejścia niż w medycynie somatycznej. Tam jest więcej oczywistości, że przykładowo pacjent przyszedł do szpitala z bólem w prawym boku i po zabiegu usunięcia wyrostka robaczkowego w stanie zapalnym przestało boleć, więc zadowolenie się pełne. Oczywiście mogą mieć znaczenie dodatki, typu, czy sala była z telewizorem, czy łazienka była czysta i pachnąca, jedzenie było smaczne, czy personel medyczny był miły itp. W opiece psychiatrycznej u pacjenta i jego rodziny może być wiele frustracji i niezadowolenia, zanim rozpocznie się i ugruntuje zdrowienie. Nie każdy szuka pomocy psychologicznej i opieki psychiatrycznej, bo od razu chce zdrowienia. Czasami na wejściu chce znieczulenia, ulgi, odreagowania, ucieczki, azylu. Dlatego kluczowe znaczenia w opiece psychiatrycznej mają pytania do pacjenta o to, czy mógł się wypowiedzieć, czy był wysłuchany, czy został zrozumiany, czy został poinformowany i uzyskał wyjaśnienie?
W obecnym stanie rzeczy, gdy w Polsce przez prawie dwadzieścia lat opieka psychiatryczna była finansowana według uproszonego algorytmu za wykonanie porad lub osobodni bez monitorowania rzeczywistych potrzeb zdrowotnych w zakresie zdrowia psychicznego i efektów wykonanych świadczeń, to wszelkie rozważania typu, czy płacić podmiotom leczniczym ryczałtem za wykonanie określonej liczbę świadczeń, czy raczej ryczałtem za liczbę pacjentów objętych opieką, są oczywiście ważne i nieuniknione, tylko że, oderwane od rzeczywistości, bo brakuje istotnych danych.
W różnych krajach na całym świecie funkcjonuje wiele rozwiązań organizacyjnych i sposobów finansowania opieki środowiskowej. Z przeprowadzonych badan i analiz ukazuje się tendencja, że zmiana organizacji opieki psychiatrycznej z azylowej na środowiskową oraz zmiana paradygmatu bio-medycznego na bio-psycho-społeczny sprzyja długofalowo zdrowieniu i poprawie jakości życia osób z ciężkimi i przewlekłymi zaburzeniami psychicznymi, zmniejsza zapotrzebowanie na farmakoterapię, czyli obniża koszty refundowania leków i utrzymywania dużych instytucji , zwiększa kapitał ludzki i moralny oraz spójność społeczną lokalnych wspólnot, co z jednej strony bardziej chroni przed ostrymi kryzysami psychicznymi i przewlekłymi zaburzeniami psychicznymi, a z drugiej strony sprzyja włączaniu i integracji społecznej osób z niepełnosprawnością psychiczną, a to z kolei pomaga im w zdrowieniu. Rozwinięte oparcie społeczne zmniejsza koszty usług medycznych. Globalnie budżet na ochronę zdrowia psychicznego pozostaje zwykle na tym samym poziomie, ale radykalnie zmienia się struktura kosztów na korzyść kapitału ludzkiego.
Ogólna zasada jest prosta. Dowolne rozwiązanie prawne, organizacyjne i finansowe jest dobre pod warunkiem, że adekwatnie i w pełni odpowiada na potrzeby osób z problemami zdrowia psychicznego oraz wspiera działania pomocowe profesjonalistów oparte na standardach terapeutycznych. System ma zaspokajać potrzeby zdrowotne osób w kryzysie psychicznym i wspierać profesjonalistów w ich pracy na rzecz potrzebujących. Jeżeli decydenci przyjmują to, jako oczywistość, to reszta układa się sama. Im więcej jest informacji zwrotnych i dialogu, tym bardziej system się usprawnia i rozwija.
QUASI-RYNEK USŁUG MEDYCZNYCH W POLSCE
Na ile reguły wolnego rynku mają zastosowanie w opiece psychiatrycznej?
Każdą aktywność społeczną polegającą na wymianie informacji, dóbr i usług można wycenić w pieniądzach, bo za nimi są ukryte potrzeby i pragnienia. Bez wątpienia perspektywa zarobienia pieniędzy motywuje człowieka do pracy, bo to otwiera drogę do zaspokajania kolejnych potrzeb i spełnienia pragnień.
Jednakże niektórzy ludzi czerpią satysfakcję i poczucie pełni życia także z faktu bycia z ważnymi dla nich osobami oraz przynależności do rodziny i wspólnoty. Ważności i intymności nie można kupić za pieniądze, ani wytargować za jakieś usługi.
Kto nie jest aniołem, kto nie lubi być z drugim człowiekiem, kto nie słucha i nie stara się zrozumieć drugiego, kto nie współczuje drugiemu w cierpieniu psychicznym, kto nie cieszy się z jego/jej umacniania i zdrowienia, ten nie nadaje się do pracy w opiece psychiatrycznej. Pacjenci to czują i wiedzą, kto ich lubi. Praca w opiece psychiatrycznej jest dla aniołów. Inna opieka psychiatryczna nie jest możliwa. Ktoś powie, że czasami zdawkowa rozmowa terapeutyczna lub leki kogoś uzdrowiły. Tak czasami się dzieje, że osoba w kryzysie psychicznym ma w sobie swojego wewnętrznego anioła lub ma anioły w swoim otoczeniu. Wtedy wystarczy efekt placebo lub neuroleptyk, aby powróciła do równowagi psychicznej. Prawda jest taka, o ile prawda w ogóle istnieje, że bez aniołów nie ma zdrowia psychicznego.
W Polsce, od dwudziestu lat funkcjonowania tak zwanego systemu ubezpieczeń zdrowotnych rozpowszechniony i ugruntowany jest pogląd, że system ochrony zdrowia jest tożsamy z rynkiem usług medycznych i właściwym sposobem jego konstrukcji i regulacji są mechanizmy rynkowe. Fundamentem wolnego rynku usług medycznych ma być wolność świadczeniobiorcy wyboru świadczeniodawcy oraz konkurowanie podmiotów leczniczych i specjalistów o pacjenta, za którym idą pieniądze publiczne (finansowanie za wykonanie świadczenia).
Czy i na ile system ochrony zdrowia jest rynkiem usług medycznych, czy raczej administracyjnym mechanizmem dystrubucji środków budżetowych państwa na powszechnie gwarantowane świadczenia medyczne? W odróżnieniu od prawdziwego wolnego rynku usług medycznych, gdzie pacjent płaci specjaliście za usługę medyczną ze swoich pieniędzy, w publicznej ochrony zdrowia w imieniu pacjentów za świadczenia zdrowotne płaci płatnik publiczny, czyli NFZ. W jaki sposób ma być zagwarantowana wolność świadczeniobiorcy w wyborze świadczeniodawcy? Na początku funkcjonowania NFZ była widoczna strategia, że starano się w drodze konkursowej dopuścić do kontraktów niepubliczne podmioty lecznicze, które na początku były zwykle małe, bo niby skąd miały mieć wielki kapitał. Rozdrobnienie i wielość podmiotów leczniczych stwarzało wrażenie konkurencyjności na rynku usług medycznych poszerzającej pole wyboru świadczeniodawców przez świadczeniobiorców. Ten mit bardzo się zakorzenił i jest bezkrytycznie powtarzany do dzisiaj. Otóż dla osoby potrzebującej pomocy świadczeniodawcą usługi medycznej jest lekarz, specjalista, psycholog, psychoterapeuta, inny terapeuta, a nie podmiot leczniczy. Podmiot leczniczy jest bezpośrednim organizatorem świadczeń zdrowotnych, a nie ich dawcą. Podmiot leczniczy otrzymuje delegację i środki od NFZ do zatrudniania, rozliczania i wynagradzania świadczeniodawców. Pacjenci nie wybierają podmioty lecznicze, lecz wybierają specjalistów tam zatrudnionych. Namnożenie podmiotów leczniczych jest zwiększeniem konkurencyjności na rynku usług menadżerskich, ale dla pacjentów liczba specjalistów do wyboru pozostaje niezmienna. Czy będzie jeden podmiot leczniczy, czy będzie ich setka, to dla pacjentów liczy się wybór lekarza i specjalisty. Jeżeli specjalistów jest zbyt mało na potrzeby pacjentów, to mnożenie kontraktów z podmiotami leczniczymi nic nie pomoże. W medycynie lekarz to ekspert od zdrowia, który ma swoją autonomię w podejmowaniu decyzji klinicznych i prowadzeniu leczenia. Tą autonomię wzmacnia i chroni samorząd lekarski. Od zawsze, nawet przed wprowadzeniem niby rynku usług zdrowotnych, lekarze konkurowali ze sobą w sferze kompetencji i umiejętności. Pacjenci od zawsze mówili między sobą kto leczy najlepiej i do kogo warto się udać, za wszelką cenę. Tak więc wolny wybór lekarza jest od zawsze i będzie dalej. Podobnie konkurencyjność między specjalistami była od zawsze i będzie trwać dalej. Środowisko lekarskie i innych zawodów medycznych bardziej lub mniej dba o jasne i zdrowe zasady konkurowania ze sobą. Czasami wybuchają publiczne spory i kontrowersje, ale można odnieść wrażenie, że solidarność wśród lekarzy jest relatywnie większa, w porównaniu do innych profesji. W związku z powyższym liczenie ilu pacjentów przypada na podmiot leczniczy i wyciąganie z tego wniosku o zdrowej konkurencyjności jest samooszukiwanie siebie i innych. Prawdziwa konkurencja dokonuje się między indywidualnymi specjalistami albo zespołami terapeutycznymi. Czy funkcjonują oni w ramach jednego podmiotu leczniczego, czy wielu różnych, to jest sprawa wtórna. Oczywiście usytuowanie zespołu terapeutycznego w autonomicznej strukturze organizacyjnej ułatwia jego sprawne funkcjonowanie. Tak więc, w Centrum Zdrowia Psychicznego, który jest podmiotem leczniczym odpowiedzialnym terytorialnie za zorganizowanie środowiskowej opieki psychiatrycznej dla osób jej potrzebujących, z budżetem ustalonym na podstawie stawki ‘per capita” na mieszkańca tego obszaru, może wewnętrznie wprowadzi mechanizm konkurencyjności miedzy zespołami terapeutycznymi określając wskaźniki ilościowe i jakościowe ich pracy terapeutycznej. Nie potrzeba do tego zarządzeń prezesa NFZ-u, bo kierownik CZP jest autonomicznym i kompetentnym menadżerem. Tym bardziej, gdy w jego kontrakcie menadżerskim będzie zapisane takie zadanie i cele.
ZADANIA NA NAJBLIŻSZĄ PRZYSZŁOŚĆ
Ministerstwo Zdrowia i Narodowy Fundusz Zdrowia, którzy reprezentują ogół mieszkańców, w tym świadczeniobiorców świadczeń zdrowotnych w zakresie zdrowia psychicznego powinni patrzeć jednocześnie na trzy cele, które stanowią potrójny cel, czyli inaczej mówiąc „trójcel”
1. Potrzeby zdrowotne i społeczne związane ze zdrowiem psychicznym
2. Standardy terapeutyczne i warunki pracy zespołów terapeutycznych
3. Efektywne i funkcjonalne standardy organizacyjne zapewniające warunki do wykonywania wysokiej jakości świadczeń zdrowotnych zaspokajających potrzeby zdrowotny osób z problemami zdrowia psychicznego.
W najbliższym czasie zadaniem Ministerstwa Zdrowia i NFZ jest przygotowanie nowelizacji ustawy o ochronie zdrowia psychicznego, opracowanie na nowo, uaktualnienie i unowocześnienie rozporządzenia o świadczeniach gwarantowanych w zakresie opieki psychiatrycznej, które jest de facto standardem organizacyjnym opieki psychiatrycznej i leczenia uzależnień.
Środowisko profesjonalistów powinno pilnie przygotować i uzgodnić standardy terapeutyczne środowiskowej opieki psychiatrycznej, bo bez nich trudno wiedzieć, jakie powinny być standardy organizacyjne.
Środowisko osób z doświadczeniem kryzysu psychicznego i leczenia psychiatrycznego trzeba, aby nadal się organizowali, rośli w siłę, stawali się coraz bardziej świadomi swoich potrzeb i głośno, publicznie o nich mówili.
Rzeszów, 15 lipca 2021